胸椎旁神经阻滞在肝脏肿瘤射频消融手术的应用
2015-05-30周蓉等
周蓉等


[摘要] 目的 探讨胸椎旁神经阻滞在肝脏肿瘤射频消融手术中应用的安全性和有效性。 方法 选择本院肝脏肿瘤射频消融术患者40例,随机分靶控输注组G组(n=20)和椎旁阻滞组P组(n=20),记录和比较两组患者术中生命体征变化、麻醉效果、麻醉显效时间、手术时间、术后恢复室停留时间和不良事件发生情况以及术后VAS评分。结果 两种方法麻醉效果优良率G组为95%,P组为100%;G组患者在麻醉诱导后MAP、HR、SPO2和R均有所下降,而P组患者生命体征更平稳;术中不良事件P组明显少于G组(P<0.05);麻醉显效时间P组长于G组,恢复室停留时间G组长于P组(P<0.05)。术后24 h前各时间点VAS评分P组均小于G组(P<0.05)。 结论 胸椎旁神经阻滞麻醉在肝脏肿瘤射频消融手术中应用麻醉效果确切、循环平稳、术后镇痛时间长且不良事件少,因此可以安全、有效地应用于临床。
[关键词] 胸椎旁神经阻滞;肝脏肿瘤;射频消融
[中图分类号] R735.7 [文献标识码] B [文章编号] 1673-9701(2015)16-0095-04
[Abstract] Objective To investigate the safety and effectiveness of thoracic paravertebral nerve block on radiofrequency ablation of liver tumors. Methods A total of 40 patients underwent radiofrequency ablation of liver tumor, were randomly divided into target-controlled infusion group (group G, n=20)and paravertebral nerve block group (group P,n=20). The intraoperative vital signs, anesthesia effects,anesthesia work time, total operation time,postanesthesia care unit stay time, major adverse clinical events and postoperative VAS scores of two groups were recorded and compared. Results The anesthesia satisfactory rate of G group was 95% and P group was 100%. After anesthesia induction MAP, HR, SPO2 and R declined significantly in group G. Compared with group G,intraoperative vital signs were more stable in group P. Major adverse clinical events in group P were less than group G (P<0.05). The effecting time in group P was longer than group G. The postanesthesia care unit stay time was longer in group G than group P(P<0.05). The postoperative VAS scores in group P declined much more than those in group G before 24 hours postoperatively(P<0.05). Conclusion Thoracic paravertebral nerve block for anesthesia in liver tumors underwent radiofrequency ablation is safe and effective.
[Key word] Thoracic paravertebral block; Liver tumors; Radiofrequency ablation
经皮影像引导射频消融(radio frequency ablation,RFA)是目前临床常用的肝脏肿瘤治疗方法之一,具有微创、相对安全、疗效确切、可重复应用等优点[1]。但在操作过程中,由于消融灶处高温也会引起一系列的应激反应,常导致患者腹痛、高热、大汗、烦躁等,给患者造成极大的痛苦和恐惧。目前最常用的麻醉方式为穿刺部位局部麻醉联合术中静脉镇静、镇痛,但此方法常导致患者循环、呼吸抑制或因患者镇静过度而无法配合手术吸屏气的要求[2]。在国外有较多学者将椎旁间隙阻滞(PVB)用于斜疝、乳腺和肝肿瘤射频消融等手术[3,4]。本研究拟通过胸椎旁神经阻滞麻醉下行肝脏肿瘤射频消融术,以评定其在临床应用中的安全性和有效性。
1 资料与方法
1.1 一般资料
选择2014年6~12月我院择期拟行肝脏肿瘤射频消融的患者40例,美国麻醉医师协会(ASA)麻醉分级Ⅱ~Ⅲ级,男23例,女17例,年龄44~71岁,平均(56±7)岁。排除标准:穿刺部位有感染者、脊柱畸形、有严重心肺脑疾患、凝血功能障碍者。本研究均与患者或其家属签署知情同意书。利用随机数字表将入选病例分为两组:靶控输注组(G组)和椎旁阻滞组(P组),各20例。见表1。
1.2 麻醉方法
患者入手术室后常规建立静脉通路,使用多功能监护仪监测血压(MAP)、心电图(EKG)、心率(HR)、呼吸频率(R)、脉搏血氧饱和度(SPO2)。静脉注射咪唑安定0.02 mg/kg后面罩吸氧(5 L/min)。G组以瑞芬太尼(宜昌人福药业,产品批号:6141016)、异丙酚(AstraZeneca公司,产品批号:KV418)靶控输注静脉全麻复合局部麻醉。瑞芬太尼选择Minto模型,血浆靶浓度为(1.5~2.5)ng/mL;异丙酚选择Marsh模型,血浆靶控浓度为(0.5~1.5)μg/mL。阶梯给药逐步上调靶浓度至患者入睡且穿刺时患者无体动反应,予1%利多卡因(上海禾丰制药有限公司,产品批号:71141010)和0.25%罗哌卡因(AstraZeneca公司,产品批号:LAPZ)混合液20 mL在穿刺点行多点注射。P组实施单点法胸椎旁神经阻滞,利用神经刺激器引导胸椎T5棘突上缘旁开3 cm处作为穿刺点。初始电流设定为1.5 mA、2 Hz,以Stimuplex 神经刺激针(19 G×100 mm,德国PAJUNK公司)垂直于皮肤进针,针尖穿过坚韧的肋横韧带后,助手可摸到相应节段的肋间肌出现收缩,将刺激仪电流调至0.3~0.6 mA,如此时仍可触及肋间肌的收缩,表明针尖已进入椎旁间隙,回抽无血和无气后注入1%利多卡因和0.25%罗哌卡因混合液20 mL。术中如果血压降低(<基础值的20%)、血压升高(>基础值的30%)和心率>100次/min或<55次/min时,予心血管活性药物处理。出现呼吸抑制时(SPO2<90%)行面罩控辅助呼吸,不能改善者或麻醉效果差患者体动干扰手术者改气管插管全身麻醉。
1.3观察指标
①观察入室时(T0)、麻醉诱导时(T1)、诱导后5 min(T2)、手术开始进皮时(T3)、手术开始消融时(T4)、入恢复室时(T5)、出恢复室时(T6)患者的MAP、HR、SPO2、R。②麻醉效果评定:优(术中安静,无体动)、良(基本安静,偶有呻吟和体动)、一般(有呻吟体动,但能配合手术)、差(痛苦躁动,影响手术操作)。③记录麻醉显效时间(从麻醉开始到手术开始的时间)、手术时间、术后恢复室(PACU)停留时间;术中不良事件的发生情况,如恶心呕吐、舌后坠、体动反应、呼吸抑制(呼吸频率<10次/min)、低氧血症(SPO2<90%)等。④术后镇痛评估:记录术毕、术后2 h、6 h、12 h、24 h、48 h的疼痛视觉模拟(VAS)评分。
1.4 统计学方法
采用SPSS13.0统计学软件进行分析,计量资料以均数±标准差(x±s)表示,组间比较采用成组t检验,组内比较采用重复测量的方差分析,计数资料比较采用χ2检验、校正χ2检验或Fisher精确概率法,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料及麻醉效果优良率的比较
两组患者性别比例、年龄、身高、体重差异无统计学意义(P>0.05),具有可比性。麻醉效果优良率G组为19例(95%),P组为20例(100%),两组比较差异无统计学意义(P>0.05),见表1。
2.2 两组患者各时点MAP、HR、SPO2和R的比较
与T0比较,G组患者MAP和SPO2在T1、T2、T3、T4时明显下降,而HR和R在T1、T2时明显下降;与G组比较,P组患者T0、T5、T6时MAP、HR、SPO2、R无显著差异(均P>0.05),而T1、T2、T3、T4时MAP、HR、SPO2差异有统计学意义(tMAP=3.687、3.9131、3.569、3.022,tHR=2.197、2.211、2.069、2.121,tSPO2=2.097、2.091、2.099、2.101,均P<0.05),T1、T2时R差异有统计学意义(tR=2.077、2.071,P<0.05),见表2。
2.3 两组患者麻醉显效时间、手术时间、PACU停留时间及术中不良事件发生例次的比较
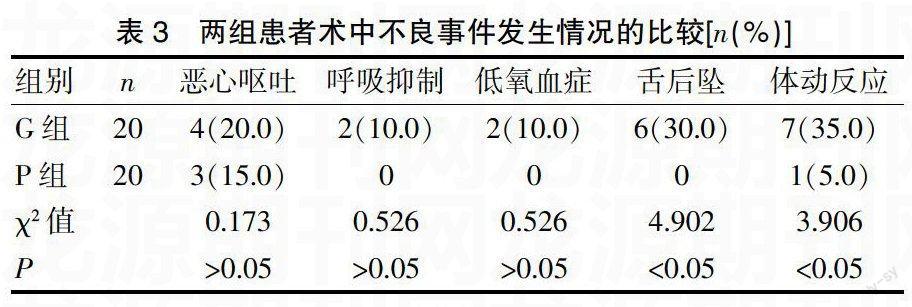
两组患者麻醉显效时间G组为(5.2±1.3)min,而P组为(13.3±3.5)min,P组麻醉起效时间明显长于G组,差异有统计学意义(t=4.618,P<0.05);手术时间G组为(45.4±11.3)min,P组为(50.5±13.8)min,差异无统计学意义(P>0.05);PACU停留时间G组为(35.4±9.8)min,P组为(20.5±6.7)min,G组在PACU停留时间明显长于P组,差异有统计学意义(t=3.721,P<0.05)。两组患者术中不良事件发生情况的比较见表3。
2.4 两组患者术后各时点VAS评分的比较
两组患者术毕、术后2 h、6 h、12 h的VAS评分,P组明显低于G组,差异有统计学意义(P<0.05);而术后24 h和48 h无明显差异;与术毕时比较,G组患者术后2 h、6 h、12 h和24 h的VAS评分均有显著差异(P<0.05),而P组患者术后12 h和24 h的VAS评分有差异(P<0.05),见表4。
3 讨论
椎旁神经阻滞是将局麻药注入到脊神经椎间孔处的椎旁间隙,此间隙沿着椎体呈纵向分布,可通过一点穿刺注药获得单侧多节段椎旁神经阻滞的效果,麻醉效果确切[4]。常规局部麻醉复合静脉镇静镇痛的麻醉方法基本能满足射频消融手术的需要,但由于术中要求患者清醒并对指令性操作做出反应,且麻醉性镇静和镇痛药均存在循环呼吸抑制的风险,要求麻醉医师严密观察,严格掌握麻醉深度[5,6]。本研究结果显示,G组患者MAP、HR、SPO2和R均有不同程度下降,且舌后坠的发生率更高。
本研究结果显示,P组患者术中体动发生率较低,但麻醉显效时间明显长于静脉麻醉的G组。椎旁神经阻滞实质上是单侧硬膜外阻滞,局麻药沿着椎旁间隙纵向上下扩散,一点穿刺注药能产生(4.8±1.7)个节段神经阻滞效果[7]。脊神经前后支均包含感觉和运动神经纤维,其发出的交通支沿前侧与交感神经链结合,该交感神经链位于椎旁间隙的前角,因此注入椎旁间隙的局麻药可影响感觉、运动和交感神经纤维[8]。在射频消融手术中患者的胀痛不适,主要来源于肝包膜的牵张和消融灶处的高温,而肝脏的自主神经由T7~T10神经支配。本研究利用神经刺激器定位T5棘突进针注药,麻醉平面可扩散至T5~T10,而手术进针区域一般在T6~T8,因此术中麻醉镇痛效果确切[9]。但由于局麻药完全起效需要一定时间,故麻醉显效时间稍慢。
本研究结果显示,P组患者较G组术中循环呼吸更平稳,且PACU停留时间更短。这可能是由于麻醉性镇静和镇痛药有心血管抑制作用,使患者血压和心率均较术前降低,而胸段的椎旁神经阻滞虽然也阻滞了感觉运动和交感神经,但仅单侧阻滞对循环呼吸的影响较少。P组患者除术前给予咪唑安定外,术中没有持续输注镇静药,意识清醒能很好配合手术的屏吸气要求,使患者和术者都能比较满意接受此麻醉方式[10,11]。术后肝包膜的肿胀和射频区域炎性介质的释放是术后疼痛的主要原因[12,13],而长效酰胺类局麻药区域阻滞镇痛时间可长达10余小时,可能是本研究结果中P组患者术后VAS评分优于G组,且P组患者术后12 h内VAS评分较低的原因。
胸椎旁神经阻滞也有气胸发生的报道,但随着超声技术和神经刺激器等神经定位技术的应用,使神经阻滞成功率大大提高,并减少了各类并发症的发生[14,15]。本研究利用神经刺激器引导椎旁神经阻滞,无气胸和局麻药中毒等并发症发生。本研究不足之处是在镇静深度的评估中没有进行BIS监测,主要是考虑P组患者术中没有镇静要求,如能引入BIS监测将会使G组的镇静深度更好掌控。
综上所述,椎旁神经阻滞麻醉应用于肝脏射频消融术能使患者术中循环呼吸稳定、麻醉管理简便,且不良反应少、术后镇痛确切,值得在临床推广应用。
[参考文献]
[1] 中华医学会放射学分会介入学组. 经皮肝脏肿瘤射频消融治疗操作规范专家共识[S]. 中华放射学杂志,2012, 46:581-584.
[2] 刘晓艳,王海燕,孙莉,等. 雷米芬太尼复合丙泊酚在肝脏肿瘤射频消融术麻醉中的应用[J]. 中华临床医师杂志,2012,6(12):3383-3385.
[3] Baidya DK,Khanna P,Maitra S. Analgesic efficacy and safety of thoracic paravertebral and epidural analgesia for thoracic surgery:A systematic review and meta-analysis[J].Interact Cardiovasc Thorac Surg,2014,18(5):626-635.
[4] Thavaneswaran P,Rudkin GE,Cooter RD,et al. Paravertebral block for anesthesia:A systematic review[J]. Anesth Analg,2010,110(6):1741-1744.
[5] 孙文兵,丁雪梅,高君,等. 提升肝细胞癌射频消融疗效技术性措施外科视角[J]. 中华肝胆外科杂志,2011,17(7):534-536.
[6] 陶守君. 帕瑞昔布钠在肝脏射频消融手术中镇痛效果的观察[J]. 实用医学杂志,2011,27(20):3769-3771.
[7] 周蓉,严敏,万政佐,等. 神经刺激器引导胸椎旁间隙阻滞的麻醉效果分析[J]. 浙江医学,2012,34(3):211-212.
[8] Naja ZM,El-Rajab M,Al-Tannir MA,et al. Thoracic paravertebral block: influence of the number of injections[J]. Reg Anesth Pain Med,2006,31(3):196-201.
[9] 张蔚青,万政佐,周蓉,等. 神经刺激器引导连续胸椎旁神经阻滞在肾切除患者术后镇痛中的应用[J]. 中华医学杂志,2014,94(23):1812-1814.
[10] Akcaboy EY,Akcaboy ZN,Gogus N. Comparison of paravertebral block versus fast-track general anesthesia via laryngeal mask airway in outpatient inguinal herniorrhaphy[J]. J Anesth,2010,24(5):687-693.
[11] Piccioni F,Fumagalli L,Garbagnati F,et al. Thoracic paravertebral anesthesia for percutaneous radiofrequency ablation of hepatic tumors[J]. Clin Anesth,2014,26(4):271-275.
[12] Gazzera C,Fonio P,Faletti R,et al. Role of paravertebral block anaesthesia during percutaneous transhepatic thermoablation[J]. Radiol Med,2014,119(8):549-557.
[13] Yuan AL,Zhang ZS,Hou SQ,et al. Clinical efficacy analysis and safety evaluation of ultrasonographically guided percutaneous radiofrequencyablation in liver cancers[J]. Chinese Journal of Digestive Diseases,2002,3(1):23-26.
[14] Cheung Ning M,Karmakar MK. Right thoracic paravertebral anaesthesia for percutaneous radiofrequency ablation of liver tumours[J]. Br J Radiol,2011,84(9):785-789.
[15] Pipanmekaporn T,Saeteng S. The use of continuous thoracic paravertebral nerve block under direct vision for postoperative pain management in thoracic surgery[J]. J Med Assoc Thai,2012,95(2):191-197.
(收稿日期:2015-03-10)
