25例脊髓损伤患者的肠道功能训练分析
2015-05-30李轲
李轲
[摘要] 目的 探讨肠道功能训练用于脊髓损伤患者的临床效果,为此类疾病的康复护理干预方向提供必要的依据。方法 选取2011年1月~2014年7月间我院收治的50例脊髓损伤患者,随机分为观察组和对照组各25例,对照组患者采用常规护理措施,观察组患者则在对照组基础上进行肠道功能训练,采用Barthel指数进行疗效判定,对两组患者的干预效果进行统计对比。 结果 干预前观察组和对照组的Barthel指数分别为(2.9±0.7)、(3.0±0.8),两组对比并无显著差异(P>0.05);干预后观察组和对照组的Barthel指数分别为(8.2±0.9)、(5.1±1.2),观察组显著优于对照组,差异具有统计学意义(P<0.05);观察组护理满意度为100.0%,显著高于对照组的88.0%,差异有统计学意义(P<0.05)。 结论 肠道功能训练措施用于脊髓损伤患者能够有效改善患者的排便控制,使患者能够更好地克服脊髓损伤所造成的肠道功能障碍,且有效提高了患者的护理满意度,值得在临床上推广和应用。
[关键词] 脊髓损伤;护理;Barthel指数;功能训练
[中图分类号] R473.6 [文献标识码] B [文章编号] 1673-9701(2015)17-0085-03
脊髓损伤(spinal cord injury,SCI)是导致肠道功能障碍(neurogenic bowel dysfunction,NBD)的常见原因[1],有文献统计显示[2],58%的SCI患者存在严重的便秘现象,而95%以上的患者需要至少1种以上的方法来刺激排便,55%左右的患者需要依赖他人帮助才能完成排便,严重影响了患者的正常生活及工作。NBD患者主要表现为腹胀腹痛、大便失禁及顽固性便秘等,尤其是SCI所致的NBD是临床治疗上的一个难题[3]。随着近年来康复护理措施的高速发展,肠道功能训练逐渐成为治疗NBD的一个新选择[4]。笔者近年来尝试将肠道功能训练应用于脊髓损伤患者,以观察对肠道功能的改善情况,取得较好的成效,现报道如下。
1 资料与方法
1.1 临床资料
研究对象选取2011年1月~2014年7月间我院收治的50例脊髓损伤患者,排除消化道器质性病变所引发的肠道功能障碍者。其中男46例,女4例,年龄16~65岁,平均(37.1±12.4)岁,病程1~3年,平均(1.4±0.4)年,文化程度初中及以下11例,高中及中专32例,大专及以上7例。患者均知情同意参与本次研究。采用随机分组方式将以上患者分为观察组和对照组各25例,两组患者的年龄、性别、病程、文化程度等一般资料对比无显著差异(P>0.05),具有可比性。
1.2 方法
对照组患者采用常规护理措施;观察组患者则在常规护理基础上进行肠道功能训练,具体措施如下。
1.2.1 制定训练计划 根据患者的排便情况及基本情况进行训练计划的制定,护理人员要与患者进行沟通,制定具有个性化、人性化的训练计划,计划内容包括训练时间、训练方法等,训练时间要详细规定好训练开始时间、每天训练时间、训练次数及训练结束时间等;训练方法包括腹部按摩、人工挖便、通便栓剂应用、肛门牵张技术等,将计划内的各个训练方式向患者说明,并由护理人员指导患者完成训练。
1.2.2 肠道功能训练 在训练前给予患者口服泻药加速肠道内大便排出,必要时给予肠道灌肠进行清洁,完成后开始进行肠道训练:①步骤1,在训练第1天给予患者5 mg便塞停或5 g番泻叶冲服;②步骤2,第2天早餐后指导患者按照顺时针方向进行下腹部按摩,20 min/次,由护理人员示范,按照升结肠、横结肠、降结肠、乙状结肠的顺序进行缓慢按揉,力度从轻到重,再从重到轻,患者在按摩的同时配合进行提肛肌训练,增强肛部神经的敏感性,刺激括约肌的收缩,进一步促进肠道蠕动,刺激排便;③步骤3,由护理人员进行肛门牵张技术处理,患者取左侧卧位,护理人员佩带手套后将润滑油涂于中指上,缓缓插入肛门,用指腹对括约肌进行持续按摩,(3~5)圈/次,(5~10)s/圈,之后将直肠壁向肛门一侧进行牵拉,保持5~10 s,注意动作轻柔、缓慢;④步骤4,将注射器连接在一次性吸痰管上,由肛门缓慢将20 mL开塞露注入患者的直肠壶腹部,使其与大便充分混合;⑤步骤5,指导患者先保持侧卧位,勿用力排便,在感到便意10 min后顺时针进行下腹部按摩并用力排便,对于仍不能自主排便者给予人工挖便处理。一般而言肠道训练1次/d,但根据患者具体情况不同可适当进行调整,每次训练过程中要重视步骤1、2、3的执行,在实施后发现效果不佳的情况下再进行步骤4、5处理,每天进行患者排便情况的记录,如果连续3 d及以上顺利排出软便则可暂时停止口服药物并逐渐减少开塞露的用量,观察患者排便情况。在执行步骤4的过程中如果发现括约肌力量恢复,则改为直接由肛门注入。
1.2.3 训练注意事项 在训练过程中,要注意调动患者的积极性,强调患者配合训练的重要性[5],对于存在心理障碍的患者,要认真做好患者的心理指导,消除患者的尴尬心理,使患者明白康复训练对疾病治疗的重要性。肠道训练在患者恢复正常饮食之后开始[6],在训练过程中也要注意患者的饮食调节,在肠道功能未能完全恢复前,切勿给予过多的高纤维食物,同时避免辛辣、生冷等食物的刺激。待患者肠道功能恢复后,给予高纤维食物,鼓励饮水,加速肠道功能改善。
1.3 观察指标
对两组患者干预前后的排便情况采用Barthel指数计分法[7]进行评价,分值0~10分,0分表示患者完全不能控制排便,5分表示有便意但偶尔失控,10分表示患者排便完全自控,分值越高则说明排便控制越好。采用问卷调查形式统计对比两组患者的护理满意度,分为非常满意、满意及不满意三种,以非常满意+满意统计护理满意度。
1.4 疗效判定
根据患者的Barthel指数评分结果进行疗效判定,分值<3分视为无效,分值在4~7分之间视为有效,>7分则视为显效,总有效率=(显效+有效)/总例数×100%。
1.5 统计学方法
采用SPSS19.0进行统计学处理,计量资料用(x±s)表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后的Barthel指数统计对比
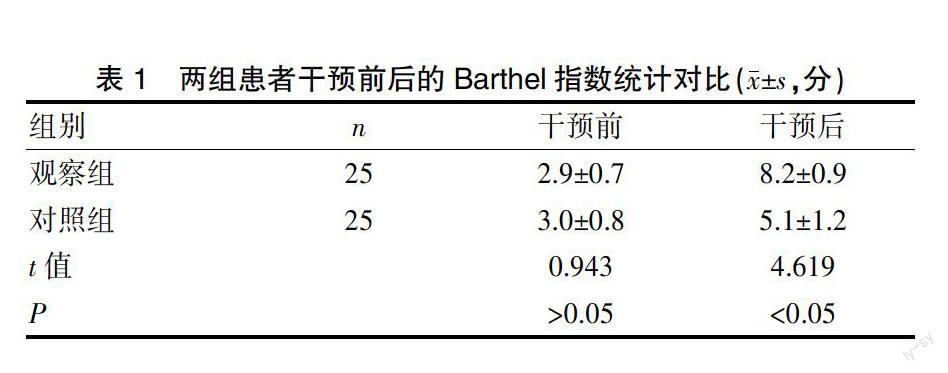
干预前观察组和对照组的Barthel指数分别为(2.9±0.7)、(3.0±0.8),两组对比并无显著差异(P>0.05);干预后观察组和对照组的Barthel指数分别为(8.2±0.9)、(5.1±1.2),观察组显著优于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者干预前后的Barthel指数统计对比(x±s,分)
2.2 两组疗效对比
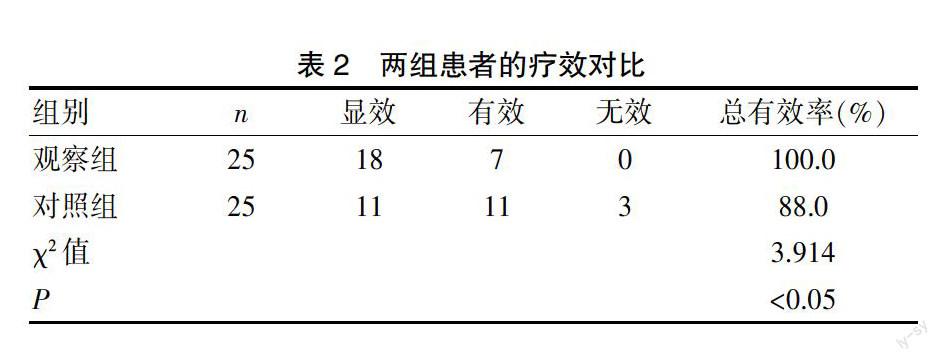
观察组患者显效18例,有效7例,总有效率100.0%;对照组患者显效11例,有效11例,总有效率88.0%,观察组显著优于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者的疗效对比
2.3 两组护理满意度对比
观察组的护理满意度为100.0%(25/25),显著高于对照组的88.0%(22/25),差异有统计学意义(χ2=3.914,P<0.05)。
3 讨论
SCI指的是由于各种外力作用于脊柱所造成的脊髓断裂或压迫性损伤[8],而支配肠道运动的骶2~4脊髓神经的损伤会使患者的肠道功能出现障碍,肠壁平滑肌和肛管括约肌运动功能受损,肠蠕动降低或消失,内容物推进缓慢,水分被大量吸收,导致大便干结于肠道内难以排出[9]。一般临床多给予番泻叶等刺激性泻药口服,短时间内应用效果较好,但当患者肠道适应后疗效就会逐渐降低乃至失效[10,11]。
由于SCI破坏了患者神经通路的完整性,尤其是对患者肠道神经的影响导致患者排便受到阻碍,无法自控,有研究显示[12],肠道功能受损与SCI患者的神经节段密切相关,而目前的手术治疗虽然有一定效果,但并不能完全达到令人满意的程度。肠道中的肠管具有特异性,感受能力强,能够准确地为大脑提供信息,而当患者发生SCI后,就会出现支配肠道运动的神经功能障碍,副交感神经功能的损伤会造成肠道水分吸收过度,最终导致排便不畅。
SCI 对患者的自理能力、活动能力、精神心理以及家庭带来严重打击,对患者及早开展的康复治疗可使患者在最短时间内用最少的医疗费用收获最好的康复效果,提高患者的生活质量,减轻家庭和社会的负担,使患者重新获得社会价值。美国 ShePherd 中心的临床研究结果显示SCI 患者功能恢复和住院时间与患者受伤至康复计划实施的时间呈负相关,伤后康复介入实施越早所需住院时间越短,所需费用越少,而获得的功能恢复越多,并发症越少。SCI 后患者立即或延迟出现脊休克,肠道处于失反射状态,造成不同程度的肠道功能障碍,研究显示患者伤后急性期第一时间以 SCI 恢复规律为基础针对患者已存在或可能存在的肠道问题,为患者提供主动的有预见性的肠道护理干预,能够避免肠功能障碍进一步加重,预防肠道并发症的发生,改善肠道整体状况。
康复护理是近年来兴起的一类新型护理方案,能够根据患者症状需要给予患者适当的训练指导,从而促进组织功能的恢复。肠道训练是一种理想的康复方案,是在应用促肠道蠕动药物的基础上进行腹部按摩的一种新型疗法,操作者的手指能够直接接触刺激患者的直肠黏膜,激发结肠的推进蠕动效果,同时松弛肛门括约肌,帮助排便[13]。文献[14-16]研究显示,给予SCI患者肠道功能训练能够有效地促进患者排便功能的恢复,提高有效率。而从本文研究数据来看,干预前观察组和对照组的Barthel指数分别为(2.9±0.7)、(3.0±0.8),两组对比并无显著差异(P>0.05);从两组患者的疗效情况来看,观察组的总有效率达100.0%,显著高于对照组的88.0%,差异具有统计学意义(P<0.05),干预后观察组和对照组的Barthel指数分别为(8.2±0.9)、(5.1±1.2),观察组显著优于对照组,差异具有统计学意义(P<0.05),而观察组干预后的护理满意度高于对照组,说明肠道功能训练能够有效改善SCI患者的肠道功能,帮助患者早日实现排便自控,提高患者的生活质量。
此外,训练中需要注意以下几点:①直肠刺激:每天定时的用手指给予患者直肠壁黏膜感受器刺激,能够产生类似粪便的刺激,经脊髓腰骶神经的初级排便中枢传达至大脑皮层,产生便意及排便反射;②规律作息:要帮助SCI患者养成良好的作息习惯,保证正常饮食是加速肠道功能恢复的基础;③饮食调节:在患者肠胃功能完全恢复之前,不宜食用过多的粗纤维食物,脊髓损伤所致的肠道括约肌功能失常采用增加纤维摄入的方式并不能改善大肠的运动功能,反而会阻塞肠道加重便秘,因此可选用早晚饮用蜂蜜水的方式来促进排便。
综上所述,肠道功能训练措施用于脊髓损伤患者能够有效地改善患者的排便控制,使患者能够更好地克服脊髓损伤所造成的肠道功能障碍,且有效地提高患者的护理满意度,值得在临床上推广和应用。
[参考文献]
[1] 宁宁. 骨科康复护理学[M]. 北京:人民军医出版社,2012:30-31.
[2] 吴红瑛,范建中. 151例外伤性脊髓损伤后截瘫患者病因学研究[J]. 中华物理医学与康复杂志,2007,29(6):395.
[3] 彭小苑,谷忠建,黄丽娇. 改良式护理干预对脊髓损伤患者便秘的影响[J]. 当代护士(下旬刊),2012,8:69-70.
[4] 徐明春. 不完全脊髓损伤致神经源性肠道功能紊乱的康复护理[J]. 吉林医学,2010,30(19):3169-3170.
[5] Lamas K,Lindholm L,Stenlund H,et al. Effects of abdominal massage in management of constipation—A randomized controlled trial[J]. International Journal of Nursing Studies,2009,46(6):759-767.
[6] 周淑平. 早期护理干预对脊髓损伤患者康复的效果观察[J]. 当代护士(中旬刊),2008,(12):26-27.
[7] 叶红明. 急性脊髓损伤的病理机制及中药治疗进展[J]. 浙江中西医结合杂志,2009,19(2):127-129.
[8] 徐青,高飞,王磊,等. 脊髓损伤后肠道功能障碍:美国临床实践指南解读[J]. 中国康复理论与实践,2010,16(1):83-86.
[9] 邹丽娟,王媛媛,王若雨,等. 顺铂和盖诺化疗对脊髓损伤的实验研究[J]. 实用癌症杂志,2011,1(9):1-4.
[10] Mun JH,Jun SS. Effects of carbonated water intake on constipation in elderly patients following a cerebrovascular accident[J]. J Korean Acad Nurs,2011,41(2):269-275.
[11] 逯晓蕾,李建军,杜良杰,等.脊髓损伤后肠道功能的变化[J]. 中国康复理论与实践,2010,16(8):758-760.
[12] 张红,刘战立,常山,等. 经前后路手术治疗胸腰段骨折伴脊髓损伤88例疗效分析[J]. 海南医学,2012,23(21):68-69.
[13] 朱清有. 80例脊髓损伤患者肠道管理的临床效果观察[J].当代护士(下旬刊),2010,(3):40-42.
[14] Lamas K,Lindholm L,Engstrom B,et al. Abdominal massage for people with constipation:A cost utility analysis[J].Journal of Advanced Nursing,2010,66(8):1719-1729.
[15] 陈红霞. 脊椎损伤患者肠道功能重建[J]. 吉林医学,2013,34(17):3460-3461.
[16] 麦慧英,蓝柳红,方永琴. 脊椎损伤患者肠道康复护理效果观察[J]. 当代医学,2011,17(23):11-12.
(收稿日期:2014-12-26)
