78 例肺结核合并糖尿病的临床治疗体会
2015-05-15天津市宁河县结核病防治所天津301500
杨 敏 (天津市宁河县结核病防治所,天津 301500)
我国是全球22 个结核病流行严重的国家之一。随着人们生活方式的改变,我国糖尿病的发病率也在逐年升高。肺结核与糖尿病两者经常合并存在,互相影响,并呈逐年上升趋势,为临床治疗带来了困难。为探索肺结核合并糖尿病更有效的治疗方法,现就我所2009 年1 月~2012 年6 月收治的78例肺结核合并糖尿病患者的治疗情况报告如下。
1 资料与方法
1.1 一般资料:全部资料来源于我所2009 年1 月~2012 年6 月收治的初治涂阳肺结核患者。观察对象为全程督导规则治疗满疗程158 例患者。肺结核合并糖尿病78 例,其中男48例,女30 例,年龄26 ~82 岁,平均56.2 岁,40 岁以上68 例,占87.18%;另80 例为单纯肺结核患者,其中男51 例,女29例,年龄21 ~81 岁,平均54.7 岁,40 岁以上64 例,占80%。两组均属继发性肺结核,痰抗酸杆菌涂片阳性。两组间性别、年龄无明显差异(P >0.05),具有可比性。
1.2 诊断依据:糖尿病诊断采用WHO 糖尿病专家委员会(1999)提出的诊断和分类标准。肺结核符合《肺结核病诊断标准和分类》,以细菌学实验室检查为主,结合胸部影像学、流行病学和临床表现加以诊断。
1.3 分组:初治涂阳肺结核合并糖尿病患者78 例为观察组,其中持续空腹血糖控制良好(FBG)≤8.4 mmol/L 共36 例为A 组;持续空腹血糖控制不良(FBG)≥8.4 mmol/L 共42 例为B 组;随机抽取同期单纯肺结核患者80 例作为对照组。
1.4 治疗方案:结核病化疗方案:观察组采用2HREZ(S)/10HR 方案,对照组采用2HREZ(S)/4HR 方案。两个月强化期后痰检若为阳性,则延长1 个月的强化期治疗,继续期化疗方案不变,全程督导规则治疗满疗程。糖尿病治疗:轻度采用饮食控制为基础,辅以口服降糖药治疗,中度以上首先采用胰岛素替代治疗,强化期后再根据空腹血糖控制水平考虑是否换用口服降糖药治疗。
1.5 统计学处理:两组样本资料比较,除年龄采用均数分析,余所有统计分析均采用χ2检验。P <0.05 为差异有统计学意义。
2 结果
2.1 临床表现比较:肺结核合并糖尿病组先发现糖尿病后合并肺结核52 例(66.67%),两病同时发现22 例(28.21%),先发现肺结核后合并糖尿病4 例(5.13%)。有呼吸道症状50例(64.10%)。其中发热率,咯血率,合并空洞率及合并感染率均较单纯肺结核组偏高,差异有统计学意义(χ2=4.26,6.54,4.34,6.84;P <0.05,P <0.025,P <0.05,P <0.01),见表1。
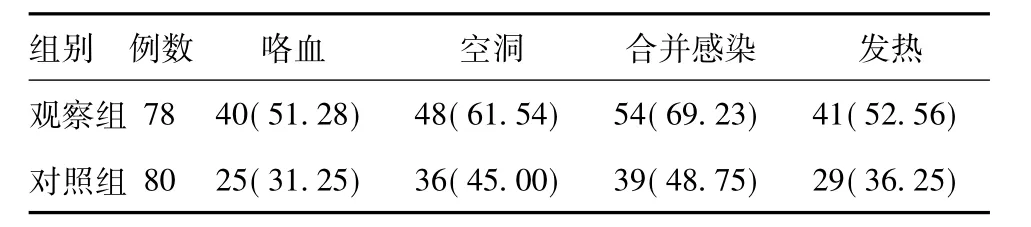
表1 两组肺结核患者临床表现比较[例(%)]
2.2 痰菌阴转情况:6 月末3 组间痰菌阴转率有显著差异性(χ2=31.76,P <0.005);疗程结束后,观察A 组与对照组无差异性(χ2=0.297,P >0.5),而观察B 组与对照组有显著差异性(χ2=4.46,P <0.05),见表2。

表2 3 组不同治疗时间痰菌阴转情况比较[例(%)]
2.3 胸片病灶吸收情况:显著吸收:病灶吸收>原病灶直径1/2,部分吸收:病灶吸收<原病灶直径1/2,无变化或其他:病灶无改变,病灶增大或出现新病灶。疗程结束后,病灶经胸片检查的吸收好转率3 组之间无明显差异性(χ2=5.29,P >0.05),见表3。
2.4 空洞闭合情况:观察A 组空洞闭合12 例,未闭合8 例,空洞闭合率55%;观察B 组空洞闭合12 例,未闭合16 例,空洞闭合率42.85%;对照组空洞闭合21 例,未闭合15 例,空洞闭合率58.33%。3 组间空洞闭合率差异无显著性(χ2=0.84,P >0.5)。
2.5 后期效果观察:经2 年追踪随访疗效观察,发现观察A组36 例已治愈的患者中有1 例复发,复发率2.7%;观察B组42 例患者中,5 例治疗失败,其中1 例确诊为耐多药肺结核,37 例已治愈,复发6 例,复发率为16.21%;对照组80 例有78 例治愈均接受随访观察,复发2 例,复发率为2.56%;观察A 组与对照组复发率无明显差异(χ2=0.32,P >0.5),而观察B 组比对照组复发率明显偏高,差异有统计学意义(χ2=5.27,P <0.025)。
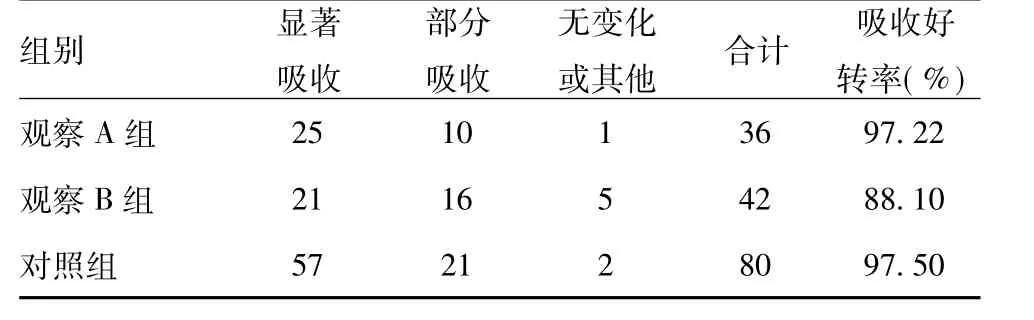
表3 3 组疗程结束后胸片病灶吸收情况
3 讨论
糖尿病与结核病是两种严重危害人类健康的全球性慢性病。目前我国结核病年发患者数约为130 万,占全球发病的14.3%,位居全球第2 位[1]。而我国糖尿病患病率也呈快速增长趋势:现成年人糖尿病患病率达9.7%。从发病机制上来看,二者互为因果,互相影响。一方面结核病可导致胰岛素受体功能下降,胰岛素分泌功能低下,血糖不易控制;另一方面糖尿病可导致患者机体代谢紊乱,营养不良,免疫功能损害而促使细菌生长繁殖和静止病灶复发,从而引起和加重结核病情。两方面相较之下,糖尿病对结核病的影响要大于结核病对糖尿病的影响[2]。目前认为糖尿病的代谢失调是促发结核病的主要机制。
在本文资料中,肺结核合并糖尿病患者以40 岁以上为主(87.18%),男性多于女性,大多为先有糖尿病后合并肺结核病的患者。起病急骤,以先有发热症状同时伴呼吸道症状就诊居多,咯血、空洞、合并感染比例均较单纯肺结核患者高,在治疗过程中痰菌阴转慢,排菌时间长,预后复发率高等特点。说明本病好发于中老年有慢性糖尿病病史的患者,临床症状复杂而严重,治疗疗程长,易合并多种并发症,如不及时治疗可危及生命。从本组病例中还可以看出,有一部分血糖控制理想的患者(FBG≤8.4 mmol/l),痰菌阴转快,病灶吸收明显,症状缓解快。说明糖尿病的控制与否可以影响肺结核的治疗效果。所以在临床治疗过程中,应采用两病兼治,优先降糖的原则。积极控制血糖是治疗肺结核合并糖尿病的关键[3]。在临床用药过程中,由于抗结核药可能对糖尿病及其治疗产生某些影响。例如,异烟肼(INH)可以干扰正常糖代谢而使血糖波动;利福平(RFP)促进肝脏微粒体酶对甲磺丁脲(D860)的代谢灭活,缩短其半衰期,削弱降糖作用;吡嗪酰胺(PZA)与口服降糖药并用亦可影响后者疗效,并可造成尿糖假阳性,引起一定的病情评估困难。所以对于轻度血糖升高的患者主要以饮食控制为主,酌情口服降糖药治疗。对于中度及以上的糖尿病患者,必须积极早期给予胰岛素替代治疗。不仅有利于迅速控制血糖,减少并发症,中止结核病的恶化,促进病灶吸收,而且有利于储存能量,增加患者营养和抗病能力,减少抗结核药物对肝细胞的损害[4]。应用胰岛素治疗时可以适当放宽饮食限制,以满足肺结核的营养需求。开始治疗时宜选用短效胰岛素,根据血糖水平调整用量,一般在抗结核强化期后再根据胰岛B 细胞功能情况换用口服药治疗。此外合并糖尿病的患者大多消瘦,对降糖药敏感,易发生低血糖,应注意预防。对于合并糖尿病的结核化疗方案和疗程目前尚存争议。近年来对肺结核合并糖尿病多主张采用三药或四药联合化疗,包括INH、RFP、乙胺丁醇(EMB)、链霉素(SM)及PZA。多部文献报道,6 个月的短程化疗方案并不适合肺结核合并糖尿病患者,但也有少数作者认为,6 个月的短程化疗在改善痰菌阴转率方面起效明显,能够达到全球基金结核病控制项目地区要求,有一定的推广价值[5]。笔者在长期临床观察中发现,短程化疗可能仅对血糖控制较好,且结核症状较轻的患者有效,但不能降低复发的风险。对于那些血糖控制不良的患者,例如本组病例中,即便是在12 个月的长程疗程结束后,FBG >8.4 mmol/L 的患者虽然在病灶吸收和空洞闭合情况上与单纯肺结核组无明显差异,但其痰菌阴转依然明显滞后于其他两组,且复发率也较高。因此为了提高治愈率,防治并发症,减少耐药,预防复发,肺结核合并糖尿病患者无论血糖控制良好与否,均应采用12 ~18 个月的长程化疗方案为最佳。对于一些病情严重的患者,不仅要延长化疗疗程,而且须制定个体化治疗方案。一般来讲,只要有效控制血糖升高,合理运用化疗,结核病合并糖尿病就能取得和单纯肺结核一样的良好效果。对于二病的预防,特别要提醒中老年人要注意饮食控制和生活方式的改变,适当进行体育锻炼,增强免疫力,每年定期体检,及时发现身体潜在的隐患,做到早发现,早诊断,早治疗。
[1] 何礼贤.实用内科学[M].第14 版.北京:人民卫生出版社,2013:576.
[2] 金关甫.浸润型肺结核合并糖尿病507 例临床分析[J].中国现代医学杂志,2006,16(7):1088.
[3] 曾丽翔,陈秉熙,李亚发.短程化疗方案合并糖尿病肺结核的近期疗效分析[J].中国防痨杂志,2006,28(2):74.
[4] 龙章改.糖尿病合并初治肺结核120 例分析[J].中国误诊学杂志,2011,11(34):8473.
[5] 李林忠,李娜,陆兆文.106 例肺结核合并糖尿病的疗效分析[J].重庆医学,2012,41(17):1755.
