胸腔镜辅助下前路松解联合后路矫正治疗特发性脊柱侧凸
2015-04-25汪雷宋跃明刘立岷龚全孔清泉刘浩李涛曾建成
汪雷 宋跃明 刘立岷 龚全 孔清泉 刘浩 李涛 曾建成
自 1993 年 Mack 等[1]首次将胸腔镜技术用于治疗脊柱疾病以来,这一技术目前已成功应用于胸椎间盘切除、胸椎病灶切除术及脊柱侧凸矫正术。对于僵硬型的胸椎侧凸,前路松解能改善脊柱的柔韧性以提高矫正率,传统的前路开胸松解术因其创伤较大而逐渐被淘汰,随着内镜技术的发展,目前国内外已广泛开展胸腔镜辅助下前路松解及前路或后路矫正术治疗僵硬型的特发性脊柱侧凸[2-7],2004年 4 月至 2008 年 7 月,我院行胸腔镜下前路松解及后路矫正术治疗特发性脊柱侧凸患者 42 例,取得较好的临床效果,现总结如下。
资料与方法
一、一般资料
本组 42 例,均诊断为特发性脊柱侧凸,其中男17 例,女 25 例。年龄 11~23 岁,平均 14.6 岁。采用 Lenke 分型:I 型 25 例,II 型 13 例,III 型 4 例。其中左胸弯 7 例,右胸弯 35 例。术前测量冠状面主弯侧凸 Cobb’s 角为 69°~132°,平均 ( 76.5±6.2 ) °,术前胸椎后凸 Cobb’s 角为 12°~28°,平均 ( 17.5±4.6 ) °;术前肺功能检查均提示中-重度肺通气储备功能下降;术前 7 例双下肢浅表感觉减退,脊柱MRI 检查发现 7 例脊髓空洞症,所有患者双下肢肌力及肌张力均正常。
二、手术方法
全麻诱导成功后,双腔气管插管,选择单肺通气,手术体位以凸侧在上的侧卧位或侧俯卧位。首先用 C 型臂 X 线机进行正位透视,定出侧凸的上、下端椎及顶椎所在的体表位置,以确定胸腔镜工作孔道的位置。在侧凸顶椎所对应的肋间隙的腋中线上作一长为 2 cm 的切口,钝性分离肋间肌肉及壁层胸膜,尽量靠近肋间上缘,以避免损伤肋间神经和血管,使术侧肺组织塌陷后,插入胸壁套管,再沿该工作孔道插入胸腔镜,在其监视下根据侧凸节段于头侧和尾侧分别建立其它工作孔道。操作用工作孔道可选择腋前线第 5、7、9 肋间 ( 根据侧凸的位置和形态作适当调整,还可因脊柱旋转的程度而适当后移 ),还可于第 11 肋间再作一孔道放入卵圆钳或肺钳用于术中牵开肺叶以利于显露。
用电铬在顶椎椎间盘处纵形切开壁层胸膜,用一钩形剥离子沿胸膜下潜形将胸膜从脊柱分离,并用电铬将胸膜壁层沿脊柱长轴纵行切开,用微创Cobb’s 剥离子将胸膜壁层向前、后分离;在暴露完须松解节段的脊柱后,用电刀切开椎间盘纤维环,用绞刀、髓核钳、刮匙、骨刀逐步清除髓核组织、纤维环、软骨板,直至两侧椎体终板暴露清楚;间隙植入异体松质骨;为了充分松解脊柱侧凸,必须切除多个节段的椎间盘组织,本组切除 4~7 个椎间盘组织。松解完毕后将胸腔闭式引流管放置在最下方的工作孔内,检查胸腔内无活动性出血后,逐个关闭孔道,胸腔闭式引流管放置 24~48 h,无液体流出后拔除。
前路松解完毕后按脊柱侧凸三维矫形理论设计矫形策略,一期或二期完成后路的矫形、内固定及植骨融合。本组 36 例在完成前路松解后即改变体位,俯卧位一期完成后路矫形术;6 例侧凸严重、发育较差的患者行分期手术,即前路松解手术后1~2 周行二期后路矫形、内固定及植骨融合术。
三、术后处理
所有患者术后获 15~28 个月随访,平均 ( 23±3.2 ) 个月。术后均常规佩戴矫形支具 3 个月,术后半年逐渐恢复除剧烈体育活动外的正常活动。术后1 周、3 个月、6 个月、1 年、2 年及末次随访时分别拍摄站立位全脊柱正侧位 X 线片,术后 6 个月及末次随访时行三维 CT 扫描。影像学测量由 2 名脊柱外科医师独立完成,然后将两个结果取平均值后作为最终结果进行统计分析,包括冠状面主弯和代偿性 ( 胸 ) 腰弯的 Cobb’s 角、胸椎后凸角,计算矫正率,观察骨融合情况及内固定位置。
四、统计学分析
采用 SPSS 17.0 软件进行统计学处理,术前与术后所得数据比较采用配对t检验,P<0.05 为差异有统计学意义。
结 果
本组前路松解术的手术时间为 75~180 min,平均 ( 108±22 ) min;术中出血 ( 50~220 ) ml,平均( 95±25 ) ml,术后胸腔闭式引流 ( 120±35 ) ml,切口均一期愈合;无切口及胸腔内的感染。术中 30 例使用 4 个工作孔道,12 例使用 5 个工作孔道;其中5 例因脊柱侧凸 Cobb’s 角>90°,顶椎与胸壁间的距离太近,而缺乏内镜操作所需空间,术中在顶椎部位行一长约 5 cm 辅助切口,以完成顶椎附近的 2~3 个间隙的松解操作。每例患者均完成 4~7 ( 平均5.8 ) 个椎间隙的松解。
本组患者均安全度过围手术期,1 例术后出现包裹性胸腔积液,经先后 2 次胸腔穿刺抽液及对症处理后好转;1 例 11 岁患儿术后 24 h 出现呼吸急促,血氧饱和度下降至 85%~90%,经鼓励患儿咳痰和面罩吸氧等处理后 2 天呼吸困难逐步缓解,胸腔穿刺及对症治疗后 2 周顺利完成后路矫形手术。
后路矫形术完成后患者冠状面 Cobb’s 角为 12°~78°,平均 ( 32.5±4.5 ) °,平均矫正率为( 57.5±8.5 ) %,末次随访冠状面胸椎 Cobb’s 角平均为 ( 33.2±5.0 ) °,较术后无明显丢失;矢状面生理曲度恢复正常,外观明显改善。术后均获 15~28 个月随访,平均 ( 23±3.2 ) 个月 (表1)。1 例术后 8 个月复查见上胸弯出现失代偿,双肩轻度失平衡,近端螺钉松动,再次行后路手术适当延长固定节段后矫正效果满意。其余患者运动功能均正常,可正常生活、工作,外观均有明显改善,随访期间复查X 线片提示双肺纹理清晰,无矫形度丢失。复查 CT均显示达到良好的骨性融合,未见明显的内固定松动断裂及移位现象。典型病例见图 1。
表1 本组病例影像学参数比较 (±s)Tab.1 A comparison of radiographic parameters of these cases (±s)
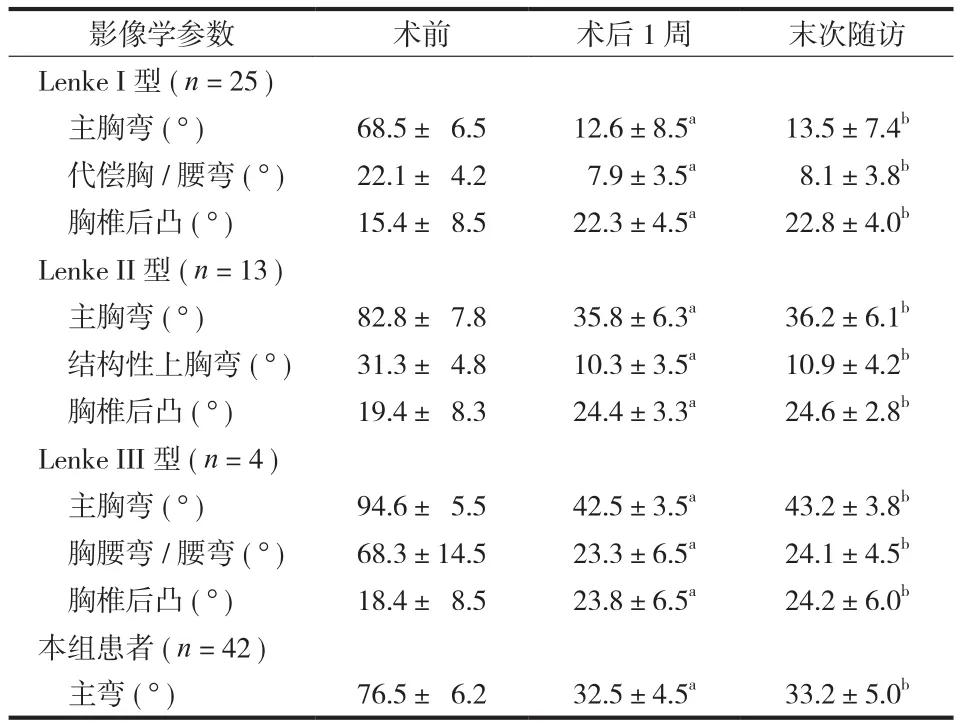
表1 本组病例影像学参数比较 (±s)Tab.1 A comparison of radiographic parameters of these cases (±s)
注:a与术前比较,差异有统计学意义 (P<0.05 );b与术后 1 周比较,差异无统计学意义 (P>0.05 )Note: aThe differences were of statistical significance when compared with preoperative conditions (P<0.05 ); bThere were no statistical significant differences when compared with 1 week postoperatively (P>0.05 )
影像学参数 术前 术后 1 周 末次随访Lenke I 型 (n = 25 )主胸弯 ( ° ) 68.5± 6.5 12.6±8.5a 13.5±7.4b代偿胸 / 腰弯 ( ° ) 22.1± 4.2 7.9±3.5a 8.1±3.8b胸椎后凸 ( ° ) 15.4± 8.5 22.3±4.5a 22.8±4.0b Lenke II 型 (n = 13 )主胸弯 ( ° ) 82.8± 7.8 35.8±6.3a 36.2±6.1b结构性上胸弯 ( ° ) 31.3± 4.8 10.3±3.5a 10.9±4.2b胸椎后凸 ( ° ) 19.4± 8.3 24.4±3.3a 24.6±2.8b Lenke III 型 (n = 4 )主胸弯 ( ° ) 94.6± 5.5 42.5±3.5a 43.2±3.8b胸腰弯 / 腰弯 ( ° ) 68.3±14.5 23.3±6.5a 24.1±4.5b胸椎后凸 ( ° ) 18.4± 8.5 23.8±6.5a 24.2±6.0b本组患者 (n = 42 )主弯 ( ° ) 76.5± 6.2 32.5±4.5a 33.2±5.0b
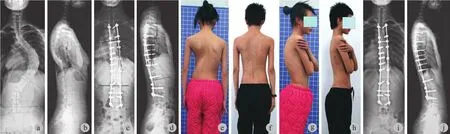
图1 患者,女,13 岁,特发性脊柱侧凸 ( Lenke3 AN 型 ) a~b:术前站立位全脊柱正侧位 X 线片示冠状面主胸弯 Cobb’s 角 78°,柔韧度 26.4%,胸椎后凸 Cobb’s 角为 38°;c~d:术后 1 周全脊柱正侧位 X 线片示冠状面主胸弯 Cobb’s 角 16°,矫正率为 79.5%,胸椎后凸 Cobb’s 角为 15°,矫正率为 60.5%;e~h:术前及术后 6 个月正侧位大体相,可见术前畸形外观得到明显改善;i~j:术后 12 个月站立位全脊柱正侧位 X 线片示冠矢状面的矫正无明显丢失,内固定未见松动移位Fig.1 Thirteen-years old girl with a diagnose of adolescent idiopathic scoliosis ( Lenke 3 AN ) a-b: Preoperative full spinal X-ray showed the Cobb’s angle of the main thoracic curve was 78°; the flexicity was 26.4%; the kyphosis angle of thoracic spine was 38°; c-d: Full spinal X-ray 1 week after operation showed the Cobb’s angle of the main thoracic curve was 16°; the correction rate was 79.5%; the kyphosis angle of thoracic spine was 15° ( correction rate: 60.5% ); e-h: Gross appearance of this patient 6 months after operation had been improved significantly when compared with preoperative conditions; i-j: Full spinal X-ray 12 months after operation showed good results of the deformity correction were maintained. No signs of loosening or dislocation of the internal fixation
讨 论
一、胸腔镜下前路松解术的作用
国外从 1993 年开始报道胸腔镜下脊柱手术[1],国内近年也有报道,普遍认为胸腔镜脊柱外科是脊柱微创手术发展的一个重要方向。前路松解术的意义在于提高脊柱前柱柔软性、改善脊柱活动度以提高矫正率;同时通过前方植骨融合达到稳定脊柱、减少后方假关节形成和断棒等并发症的作用;对儿童患者还有预防曲轴作用。本组行前路松解的适应证为:僵硬性脊柱侧凸>75°,X 线侧屈位侧凸柔韧度<30%。脊柱侧凸前路松解术因不须行椎管减压和硬脊膜暴露,是胸腔镜脊柱外科中较安全的术式,并且是镜下侧凸矫形的基础。王斌等[2]和 Burton 等[3]进行了胸腔镜前路松解与开胸前路松解疗效比较,其在完成后路矫形术后的平均矫正率基本相似,约为 55%~63%,疗效满意[8]。王以朋等[4]认为由于脊柱周围结构挛缩的限制,部分肋横突关节融合,单纯松解对改善术后矫形效果有限,建议重度僵硬性侧凸 ( 柔韧性<20% ) 可考虑前路截骨增加脊柱柔韧性以达到侧凸最大限度的矫正。但对于中、重度僵硬性侧凸的患者,采用前路松解术效果依然十分明显,并得到大多数学者的肯定[2,4,8]。Newton 等[9]对经胸腔镜和开胸手术松解后的脊柱弹性与正常脊柱对比,发现两种方法均能显著增加脊柱弹性,且两者之间的差异无统计学意义。王冰等[5]报告 14 例特发性脊柱侧凸前路松解联合后路矫形的平均矫正率为 64%。本组报告 9 例Lenke I 型前路松解矫形平均矫正率为 65.8%,2 例Lenke II 型前路松解后路矫形平均矫正率为 65.1%,与文献报道相似,说明胸腔镜辅助下矫形术能达到传统开放性前路或后路手术的效果。
二、胸腔镜下前路松解术的优点
传统的胸椎开放式前路手术切口长约 25~35 cm,创伤大,必要时还须切除部分肋骨以扩大显露范围,术后并发症多,如肺炎、肺不张、严重的术后疼痛等。胸腔镜下前路松解术与开胸前路手术相比:( 1 ) 只须作 4~5 个长约 2 cm 的小切口,手术创伤明显减小,疼痛明显减轻,有助于围术期的肺通气;( 2 ) 术后并发症明显减少,小切口使得胸腔相对密闭,减少了出血量及感染几率;( 3 ) 术后切口不适及肩关节功能紊乱的发生率低[10-11],恢复更快,住院时间缩短,可减少总住院费用[12];( 4 ) 切口瘢痕少且设计在腋前线和腋后线之间,在着衣和上臂下垂时被遮避,外形更加美观[6-7],更符合美学要求;( 5 ) 常规的开放手术经一个肋间隙撑开来显露脊柱 ( 一般是选择顶椎为中心暴露 ),而对于侧凸上、下端椎附近椎间隙,由于角度的原因往往无法直视,器械亦无法沿椎间隙平行的角度进行操作,使得松解节段有限。胸腔镜手术则可根据侧凸位置及程度选择合适的肋间隙做入口,进行多个肋间隙操作,从而扩大了松解节段的范围。但操作时内镜视野应水平进入椎间隙,上端开孔不宜达第 1、2 肋间隙避免损伤锁骨下动、静脉[10,13]。
三、胸腔镜下前路松解术的技术要点及体会
1. 体表孔道位置的确定:根据 X 线及 CT 三维重建图像确定须松解节段在体表的放射投影,其投影点所在的肋间隙为孔道位置[14]。常规是将观察孔道安放在腋中线和腋后线之间,操作孔道选择在腋中线和腋前线之间。但当脊柱重度侧凸 ( Cobb’s角>80° ) 时常伴有椎体重度旋转,按常规设计,孔位常正对脊柱正前方,导致对凸侧椎间盘尤其是后角的操作十分困难[15]。后期术中笔者将操作孔和内镜孔均放置在腋后线附近,这样可充分显露凸侧解剖,降低了手术难度。而对于 Cobb’s 角>100° 的侧凸而言,由于顶椎贴近胸廓,无法孔道下安放内镜显露顶椎,术中采用腋后线为中心行 5~7 cm 长辅助切口,在胸腔内有光源情况下完成顶椎附近 2~3 个椎间隙的松解,其余节段仍在内镜监视下经孔道完成松解[16-17]。
2. 镜下解剖标志的识别及松解节段的选择:( 1 ) 节段血管位于胸椎侧方的凹部,单纯前路松解时应保留各节段血管以减少对胸段脊髓血循环的影响;( 2 ) 肋骨头前方正对椎间盘,其下方覆盖椎弓根,其前沿平行椎管前壁,行椎间盘切除时应以此为界,防止向后深入椎管损伤脊髓;如须暴露椎管则必须切除肋骨头,以显露并切除椎弓根而进入椎管[18-19];( 3 ) 术者应建立良好的镜下立体空间概念,特别注意胸椎后方椎管和前方血管在椎体旋转后的相对位置[20-22];( 4 ) 僵硬区位于胸弯顶椎附近,应以顶椎为中心向上、下两侧对称松解共 5~6 个椎间隙 ( 如僵硬区较长则适当增加松解节段 )。
3. 镜下操作体会:( 1 ) 操作时器械应贴近肋骨上缘,以防损伤肋间神经及血管[23];( 2 ) 术者在镜下应以解剖标志为向导指导操作,器械的安置及工具进出均在胸腔镜监视下操作;( 3 ) 将要松解节段范围内脊柱侧方胸膜壁层切开后用微创 Cobb’s 剥离子将壁胸膜向前后方仔细剥离,向后应清楚暴露肋骨头,向前应超过脊柱前方正中线;( 4 ) 向后方切除纤维环应至肋骨头前沿,向前应过脊柱中线,所有操作以壁层胸膜为界,不进入胸腔以避免损伤大血管;( 5 ) 切除椎间盘后应切除上、下软骨终板至显露骨面,椎间植入自体或异体松质骨以加强骨融合;( 6 ) 术中注意保护节段血管而不宜结扎,壁胸膜在术毕可缝合以减少术后肺粘连;( 7 ) 由于前路松解所需时间短、视野要求相对小,在双肺通气的情况下用肺钳将肺牵向胸腔前侧仍可得到足够的暴露空间完成手术[24-25],对于胸廓畸形时间长、肺功能储备差的患者在术中可采用双腔气管插管及双肺通气以减少术中术后并发症。
[1] Mack MJ, Regan JJ, Bobechko WP. Application of thoracoscopy for diseases of the spine. Ann Thorac Surg, 1993, 56(3):736-738.
[2] 王斌, 邱勇, 朱丽华, 等. 电视胸腔镜下微创脊柱侧弯前路松解术的初期临床结果. 南京大学学报(自然科学), 2003,39(2):272-276.
[3] Burton DC, Sama AA, Asher MA, et al. The treatment of large (>70 degrees) thoracic idiopathic scoliosis curves with posterior instrumentation and arthrodesis: when is anterior release indicated? Spine, 2005, 30(17):1979-1984.
[4] 王以朋, 徐宏光, 邱贵兴, 等. 前路松解术在重度青少年特发性脊柱侧凸治疗中的价值. 中华外科杂志, 2004, 42(2):78-80.
[5] 王冰, 吕国华, 李启贤. 胸腔镜下前路松解联合后路矫形治疗脊柱畸形. 中国脊柱脊髓杂志, 2003, 13(2):71-74.
[6] 朱晓东, 李明. 胸腔镜下脊柱侧凸前路松解术(一). 中国矫形外科杂志, 2002, 10(7):702-704.
[7] Mack MJ, Regan JJ, McAfee PC, et al. Video-assisted thoracic surgery for the anterior approach to the thoracic spine. Ann Thorac Surg, 1995, 59(5):1100-1106.
[8] Lenke LG. Anterior endoscopic discectomy and fusion for adolescent idiopathic scoliosis. Spine, 2003, 28(Suppl 15):S36-43.
[9] Newton PO, Cardelia JM, Farnsworth CL, et al. A biomechanical comparison of open and thoracoscopic anterior spinal release in a goat model. Spine, 1998, 23(5):530-535.
[10] Lenke LG, Newton PO, Marks MC, et al. Prospective pulmonary function comparison of open versus endoscopic anterior fusion combined with posterior fusion in adolescent idiopathic scoliosis. Spine, 2004, 29(18):2055-2060.
[11] Newton PO, White KK, Faro F, et al. The success of thoracoscopic anterior fusion in a consecutive series of 112 pediatric spinal deformity cases. Spine, 2005, 30(4):392-398.
[12] Lonner BS, Auerbach JD, Estreicher M, et al. Video-assisted thoracoscopic spinal fusion compared with posterior spinal fusion with thoracic pedicle screws for thoracic adolescent idiopathic scoliosis. J Bone Joint Surg Am, 2009, 91(2):398-408.
[13] Al-Sayyad MJ, Crawford AH, Wolf RK. Early experiences with video-assisted thoracoscopic surgery: our first 70 cases.Spine, 2004, 29(17):1945-1952.
[14] Philippe MERLOZ, 吴昊. 计算机辅助外科手术的基本概念.中国修复重建外科杂志, 2006, 20(3):276-278.
[15] Luhmann SJ, Lenke LG, Kim YJ, et al. Thoracic adolescent idiopathic scoliosis curves between 70 degrees and 100 degrees:is anterior release necessary? Spine, 2005, 30(18):2061-2067.
[16] Levin R, Matusz D, Hasharoni A, et al. Mini-open thoracoscopically assisted thoracotomy versus video-assisted thoracoscopic surgery for anterior release in thoracic scoliosis and kyphosis: a comparison of operative and radiographic results.Spine J, 2005, 5(6):632-638.
[17] Son-Hing JP, Blakemore LC, Poe-Kochert C, et al. Videoassisted thoracoscopic surgery in idiopathic scoliosis:evaluation of the learning curve. Spine, 2007, 32(6):703-707.
[18] Lonner BS, Scharf C, Antonacci D, et al. The learning curve associated with thoracoscopic spinal instrumentation. Spine,2005, 30(24):2835-2840.
[19] Lonner BS, Kondrachov D, Siddiqi F, et al. Thoracoscopic spinal fusion compared with posterior spinal fusion for the treatment of thoracic adolescent idiopathic scoliosis. J Bone Joint Surg Am, 2006, 88(5):1022-1034.
[20] Mummaneni PV, Sasso RC. Minimally invasive, endoscopic,internal thoracoplasty for the treatment of scoliotic rib hump deformity: technical note. Neurosurgery, 2005, 56(Suppl 2):E444.
[21] Sucato DJ, Welch RD, Pierce B, et al. Thoracoscopic discectomy and fusion in an animal model: safe and effective when segmental blood vessels are spared. Spine, 2002, 27(8):880-886.
[22] Newton PO, Upasani VV, Lhamby J, et al. Surgical treatment of main thoracic scoliosis with thoracoscopic anterior instrumentation. Surgical technique. J Bone Joint Surg Am, 2009,91(Suppl 2):233-248.
[23] 肖联平, 江毅, 田永刚, 等. 胸腔镜辅助下治疗特发性脊柱侧凸. 中国矫形外科杂志, 2007, 15(1):8-11.
[24] King AG, Mills TE, Loe WA Jr, et al. Video-assisted thoracoscopic surgery in the prone position. Spine, 2000, 25(18):2403-2406.
[25] Faro FD, Marks MC, Newton PO, et al. Perioperative changes in pulmonary function after anterior scoliosis instrumentation:thoracoscopic versus open approaches. Spine, 2005, 30(9):1058-1063.
