经桡动脉行冠状动脉介入治疗并发骨筋膜室综合征1例
2015-04-24任洁高宇平米小龙底彬何平白娜李学文
任洁,高宇平,米小龙,底彬,何平,白娜,李学文
患者男性,49岁,因“持续性胸憋3 h”于2014年2月23日20:23急诊入我科。既往体健,无高血压、高脂血症及糖尿病史,吸烟30余年,20支/日。入院时: 血压 95/68 mmHg(1 mmHg=0.133kpa),心率57 次/min,心律齐,心肺腹无阳性体征。入院实验室检查:肌酸激酶(CK)733.7 IU/L,肌酸激酶同工酶(CK-MB) 87.86 IU/L, Tn-I 2.46 ng/ml;白细胞计数(WBC)14.4×109/L,中性粒细胞%(NEUT)81.1;血糖、血脂、肝功、肾功、电解质凝血各项未见异常。入院心电图:窦性心律,II、III、aVF、V6~V9导联呈qR波,ST段抬高0.1~0.2 mV。心脏彩超:各腔室内径正常,节段性室壁运动异常,左室收缩功(LVEF) 47%。入院诊断:急性下壁、后壁心肌梗死。给予抗血小板(阿司匹林、氯吡格雷各300 mg 顿服)、抗凝(低分子肝素钙 4100U 1/12 h,皮下注射)、稳定斑块等治疗,并于2014年2月23日21时急诊行经桡动脉冠状动脉造影检查,结果示:前降支(LAD)近中段长病变,最窄处70%,远段60%狭窄;回旋支(LCX)轻度不规则,第一钝缘支(OM1)开口50%狭窄;中间支开口不规则;右冠状动脉(RCA)弥漫病变,近段80%狭窄,后三叉前90%狭窄,左室后支中远段50%狭窄;冠状动脉分布呈右优势型(图1)。于RCA病变处植入EXCEL 2.75×33 mm、EXCEL3.5×36 mm支架各1枚(图2)。患者于2014年2月23日22:35安返病房,术后给予替罗非斑0.043ug·kg-1·min-1及肝素钠4000 IU/h左右泵入,维持ACT在200~250 s。术后将阿司匹林及氯吡格雷分别减为100 mg和75 mg Qd,其余治疗同前。于2014年2月24日9:00拔除鞘管,并给予加压包扎。
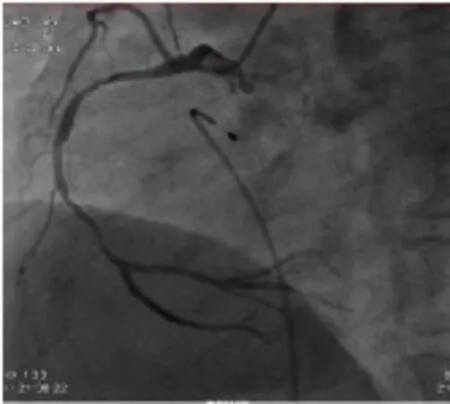
图1 支架置入前右冠脉造影结果

图2 支架置入后右冠脉造影结果
于2月24日19:05发现右前臂肿胀,大面积皮下血肿,患者自觉疼痛,给予止痛、局部外敷药物消肿,疗效差。次日清晨查房可见:患者右前臂及右手肿胀淤青明显,掌侧可见数个张力性水疱,尺桡动脉波动未触及,右手主动活动差,被动牵拉疼痛明显。急请骨科会诊,诊断:右前臂骨筋膜室综合征。遂停用除阿司匹林、氯吡格雷外的所有抗凝、活血药物,并于2月25日17:00在全麻下行右前臂切开减压、负压封闭引流(VSD)术。切口取右前臂掌侧,自肘部向右腕部腕横纹以远3 cm弧形切口,长约20 cm。术中见右侧桡侧腕曲肌、旋前圆肌肿胀明显,肌膜周围积血,探查见右侧桡动脉局部破裂有活动性出血,遂吻合桡动脉,桡动脉恢复正常搏动,无渗漏。其余部位电凝止血。术后患者右前臂疼痛、肿胀逐渐减轻,右手指末端感觉麻木,活动较前好转。1周后(3月4日)行清创缝合术,因切口中段约10 cm张力较大予以减张缝合,继续并用VSD半透明膜封闭固定引流管口及伤口皮肤。术后2周,患者右上肢肿胀明显消退,疼痛基本缓解。于3月11日行右前臂VSD拆除、清创缝合术,切口完全缝合。术后连续两周隔天换药一次,至3月26日拆线出院。患者右上肢肿胀、疼痛基本消失,桡动脉搏动略弱,仍有轻微右手指麻木,活动不受限。出院后口服药物按院内方案继续维持。
讨论
经皮冠状动脉介入治疗(PCI)是目前治疗冠心病的重要手段。虽然与股动脉径路相比,经桡动脉途径行冠心病介入治疗(TRI)具有血管并发症少、易于压迫止血、住院时间短、节约医疗资源、降低高危患者的死亡率等优点[1],但由于桡动脉相对细小、血管走行多变异、迂曲、小分支较多等解剖学特点,不可避免会出现并发症,如前臂疼痛或不适、桡动脉痉挛、穿刺点出血、前臂血肿、前臂骨筋膜室综合征及桡动脉闭塞等。其中骨筋膜室综合征为最严重的并发症之一,文献报告发生率仅为0.004%~0.02%[2]。我科自2001年大量开展TRI至今,参与进行TRI约16000余例,仅本患者1例并发骨筋膜室综合征。
骨筋膜室综合征是指骨、骨间膜、肌间隔和深筋膜形成的骨筋膜室内的神经和肌肉因急性缺血而产生的一系列早期症状及体征。TRI所致的骨筋膜室综合征主要由于桡动脉或其主要分支血管的穿孔、破裂出血,使骨筋膜室内压力短时急剧升高,循环受阻,室内神经和肌肉很快由于急性缺血、缺氧导致一系列严重后果。如肌肉在缺血2~4 h后出现功能改变,在缺血4~12 h后可发生永久性功能丧失,完全缺血12 h足以产生挛缩;神经组织在缺血30 min内可出现功能障碍,完全缺血12~24 h后则可发生永久功能丧失[3]。以上情况如不能得到及时诊治,可迅速发展成为组织坏死或坏疽,造成肢体残废,甚至丧失生命。因此,早期发现骨筋膜室综合征并能给予及时救治非常重要。判断患者是否合并有骨筋膜室综合征主要从以下4方面进行:①损伤后肢体肿胀严重,剧烈疼痛;②被动牵拉试验阳性;③血管搏动减弱或消失;④测压时骨筋膜室内压明显升高。其中,被动牵拉痛是早期诊断的重要依据。本例患者系行TRI鞘管拔除后10 h出现右前臂肿胀、疼痛,次日查房(拔除鞘管23 h)见血肿范围明显加大、剧烈疼痛,且出现张力性水疱,右手被动牵拉疼痛明显,尺桡动脉波动消失,符合骨筋膜室综合征的诊断。对于TRI并发骨筋膜室综合征的原因,主要包括以下几方面:①由于上肢的解剖学特点,导丝及导管极易进入桡动脉的狭小分支致其损伤;②桡动脉相对细小、迂曲、血管变异性较大,部分患者桡动脉先天发育不良,如果在操作过程中手法粗暴,容易引起血管撕裂和损伤;③术者熟练程度较差,在穿刺时穿破动脉壁引起动脉穿孔;④术后穿刺点压迫不当,使渗血进入肌间隙;⑤患者自身凝血功能差或者对抗凝药物相对敏感,致使穿刺点不易愈合,引起慢性渗血;⑥桡动脉损伤还与动脉鞘管的大小、桡动脉直径与鞘管直径的比值以及术后压迫止血时间等有关。本例患者术者在穿刺操作时便觉桡动脉比较细小,走形迂曲,在送入导管、导丝过程中欠顺畅,可能对血管造成一定的损伤;在手术中对右前臂切开后发现桡动脉局部破裂出血,其部位与穿刺位点基本一致,无明显压迫不到位迹象;在对患者行PCI术中给予肝素钠6000 IU(按70 IU/kg计算),术后肝素钠4000 IU/h左右及替罗非斑0.043ug·kg-1·min-1, ACT指标波动在200~250 s之间,中位峰值为238 s,符合治疗要求[4]。而且文献也表明PCI术中给予肝素钠5000IU与70 IU/kg相比在出血风险上并无差异[5];虽然动脉鞘管的直径越大出血的发生率越高,但直径6F以下的鞘管并不能给操作者以充分的手术条件[6],,均选择6F鞘管。所以本例合并骨筋膜室综合征的原因可能与患者血管条件差、鞘管与桡动脉直径欠匹配、拔管后压迫时间相对短及患者对抗凝剂较敏感所致。
虽然TRI术后出血风险在所难免,但也应尽可能地预防,尤其对于骨筋膜室综合征。术前应全面评估患者桡动脉情况,准确、熟练、轻柔操作,正确的压迫止血时间和方法及合适剂量抗凝剂的应用都是很重要的。术后应对穿刺局部及整个前臂仔细观察,一旦出现穿刺部位疼痛、肿胀、发青,就应该及时采取措施,切不可麻痹大意,耽误治疗,引起严重后果。本患者鞘管拔除后10 h出现右前臂肿胀、疼痛,给予相应处理效果差。且症状逐渐加重,遂于次日急诊行右前臂切开减压、VSD安置术。手术及时、处理得当,未引起肌肉及神经功能的不可逆损害。出院时右前臂疼痛基本消失、右手指轻微麻木、活动不受限。出院2周随访,患者右前臂无肿胀、疼痛,右手小指与无名指末端轻微麻木,桡动脉搏动良好。嘱其适当功能锻炼,定期复查。
[1] Rao SV,Bernat I,Bertrand OF. Remaining challenges and opportunities for improvement in percutaneous transradial coronary procedures[J]. Eur Heart J,2012,33(20):2512-28.
[2] Bumzotta F,Trani C,Mazzari MA,et al. Vascular complications and access crossover in 10,676 transradial percutaneous coronary procedures[J]. Am heart J,2012,163(2):230-8.
[3] 潘志军,陈海啸. 临床骨科创伤疾病学[M]. 北京:科学技术文献出版社,2010:115.
[4] 中华医学会心血管病学分会介入心脏病学组 中华心血管病杂志编辑委员会.中国经皮冠状动脉介入治疗指南2012[J]. 中华心血管病杂志,2012,40:271-7.
[5] Kalapatapu K,John Shao,Wilbert S,et al. Prevalence of in-hospital complications in 500 patients undergoing percutaneous coronary intervention treated with heparin 5000 IU administered systemically versus 500 age-matched and sex-matched patients treated with heparin 70 IU/kg administered Systemically[J]. Am J Ther,2010,17(6): e179-e181.
[6] 梁静,周玉杰,聂斌,等. 经桡动脉冠状动脉介入诊疗术后桡动脉损伤的影响因素分析[J]. 心肺血管病杂志,2013,32(3):273-6.
