特发性黄斑裂孔术后视功能与愈合形态相关性研究
2015-04-01王锡锋胡晓敏吉林省吉林市中心医院眼科吉林吉林300中国人民解放军933部队场站医院辽宁辽阳000
王锡锋,胡晓敏,石 萍 (.吉林省吉林市中心医院眼科,吉林 吉林 300;.中国人民解放军933部队场站医院,辽宁 辽阳 000)
特发性黄斑裂孔(IMH)是正常眼在无外伤、玻璃体视网膜病变等原发疾病基础上自发形成的从内界膜到感光细胞的神经上皮层全层缺失。患者常出现视力显著下降,其中心注视点为暗点。常见于老年女性,特别是60岁以上的绝经女性,在人群中的发病率为3‰左右[1]。常单眼发病,双眼发病率约占12%。光学相干断层扫描(OCT)可进行活体眼组织显微镜结构的非接触式、非侵入性的断层成像,能够观察到患者手术前后黄斑区的结构变化,是黄斑疾病检查和诊断的首选方法。随着玻璃体切除技术的日益成熟,玻璃体切除联合内界膜剥除已成为治疗IMH的重要方法。本研究通过应用OCT检查术后黄斑裂孔愈合形态,记录手术前后最佳矫正视力(BCVA),分析术后BCVA与裂孔愈合形态的相关性,对患者预后做出客观正确的评价。
1 资料与方法
1.1 一般资料:选择在我院采用玻璃体切除联合内界膜剥除方法治疗IMH的患者,共32例,其中男9例,女23例;年龄44~71岁,平均61岁;病程1~14个月,平均7个月。术前均经眼底镜检查及OCT检查确诊为IMH,术后随访平均为6个月~1年,具有完整的随访记录。记录患者术前及术后BCVA,OCT记录裂孔愈合形态图像。伴有晶状体混浊联合白内障手术患者,伴有视网膜脱离、角膜病变等影响视力恢复疾病的患者排除在外。
1.2 OCT检查方法:采用Zeiss公司Stratus3000OCT仪检查,参数设置:扫描深度:2 mm,扫描宽度:5 mm。图像像素为500×500。采用线性扫描及快速扫描对患者黄斑部进行扫描,记录患者术后裂孔愈合形态。
1.3 手术方法:32例患者的手术皆由同一位术者完成,采用三通道玻璃体切除术,以0.5%吲哚青绿染色标示内界膜,剥除1.5~2.0PD大小,以中心凹为中心直径的内界膜,玻璃体腔内填充12%C3F8气体,手术完成后,患者采用俯卧位休养2~3周。
1.4 术后随访:出院后每周复查1次,根据患者恢复情况,术后2个月后每2~3周复查一次,随访期限为6个月~1年。手术复位指征:眼底镜检查:裂孔闭合,视网膜变平坦,神经上皮层脱离消失。OCT检查:黄斑裂孔愈合形态分为二型,Ⅰ型和Ⅱ型:Ⅰ型OCT图像表现为裂孔边缘消失,并不伴有视网膜色素上皮层暴露;Ⅱ型OCT图像表现裂孔边缘平贴于色素上皮、中心凹处神经上皮层存在缺损、视网膜色素上皮层暴露、裂孔周围神经上皮无水肿。
1.5 统计学方法:采用SPSS13.0社会科学统计软件进行统计分析,结果均以P<0.05为差异有统计学意义。
2 结果
2.1 手术效果评价:在本次研究中,术前BCVA:0.02~0.4,平均0.12±0.12;术后BCVA:0.15~0.7,平均0.38±0.18。对比手术前、后的BCVA,所有患者术后均比术前高。将术前、后BCVA采用配对T检验,差异有统计学意义(P<0.05),结果满足统计学要求。BCVA结果显示出术后好于术前的特征,说明玻璃体切除联合内界膜剥除是治疗IMH的有效方法。
2.2. 2种裂孔愈合类型患者术后BCVA比较:对比分析OCT检查结果,可将裂孔愈合分为2种类型,其中Ⅰ型患者23例,为71.88%,Ⅱ型患者9例,为28.12%。将2种类型愈合患者的术后最佳矫正视力进行两独立样本的T检验,差异有统计学意义(P<0.05)。结果满足统计学要求,说明Ⅰ型患者的术后最佳矫正视力高于Ⅱ型患者。
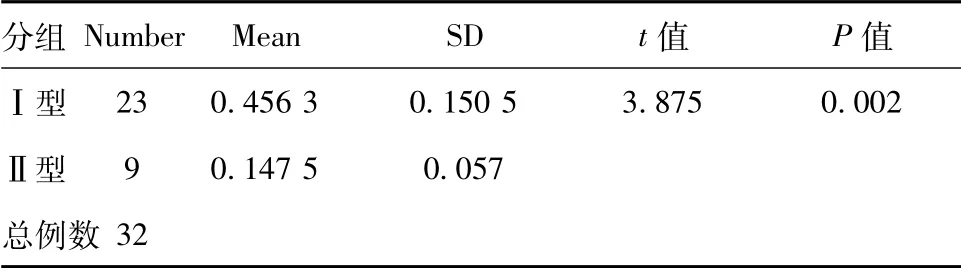
表1 术后最佳矫正视力比较
2.3 2种裂孔愈合类型患者术后BCVA提高程度比较:将国际标准视力表所测BCVA转换成最小对数分辨角视力表(LogMAR)。以手术前术后视力提高行数作为变量,采用mann-Whitney U检验,认为P<0.05有统计学意义。本结果显示P<0.05。见表2,认为Ⅰ型患者术后BCVA提高程度大于Ⅱ型患者。

表2 术后最佳矫正视力提高比较
3 讨论
黄斑区是视网膜上视觉最敏锐的特殊区域,任何原因导致黄斑区结构和功能的改变,都将引起中心视力的变化。IMH导致黄斑区视网膜神经上皮层全层缺失,导致患者中心视力严重下降,严重影响患者生活质量。玻璃体黄斑区切线牵拉理论的提出,为玻璃体切除治疗IMH提供理论依据。中心视力作为一项传统的视功能检查,是临床上最快捷有效地视功能评估标准。有文献报道,应用玻璃体切除联合内界膜剥除治疗IMH,术后视力提高2行及以上者可达100%[2]。但也有报道部分患者术后视力无明显提高,甚至个别患者手术后出现视力下降[3]。本次研究中,患者术后裂孔均达到解剖复位,所有患者术后最佳矫正视力都有所改善,说明对于特发性黄斑裂孔的治疗,本研究所采用的玻璃体切除联合内界膜剥除治疗方法非常有效。
随着玻璃体切除技术的发展,临床上裂孔闭合率得到了极大的提高,但不同患者的术后视功能改善并不尽相同,有的患者视力提高明显,有的患者提高不明显或无提高。很多学者考虑也许术后裂孔的愈合状态也影响术后视力的恢复。OCT的临床应用为精确评价术后裂孔愈合形态提供了很好的客观依据。Imai根据术后OCT检查结果将术后黄斑裂孔形态分为U型、V型和W型三种模式[4],U型为裂孔恢复为正常黄斑区中心凹,最接近解剖结构,视力恢复最好,V型及W型为裂孔恢复未达到正常黄斑区中心凹,但W型伴有色素上皮层暴露,视力恢复最差。Hikichi等应用激光扫描眼底镜评估IMH术后黄斑区中心凹视网膜敏感度,其中裂孔完全愈合、部分愈合及萎缩愈合三组不同状态愈合的病例术后视力相当于Snellen表的0.8,0.4和0.25,说明裂孔愈合越接近正常解剖形态,视力改善越明显[5]。现在超清OCT能够提供更高分辨率的视网膜成像系统,KoT H等应用超高分辨率OCT对黄斑裂孔闭合的22例眼进行检查[6],发现全部22眼术后均有黄斑异常,认为光感受器内外节连接间的中心凹低反射代表了黄斑区中心凹处光感受器变性,薄的视网膜前膜并不降低视力,且对术后重建中心凹解剖结构有一定作用。在本研究中,根据术后OCT检查结果,以是否存在黄斑中心凹处视网膜神经上皮层的缺失及色素上皮层的暴露为标准,将裂孔愈合类型分为Ⅰ型和Ⅱ型。Ⅰ型相当于U、V型,类似于完全愈合和部分愈合。Ⅱ型相当于W型,类似于萎缩愈合。其中Ⅰ型23例,为71.88%,Ⅱ型9例,为28.12%。对Ⅰ型和Ⅱ型患者术后BCVA进行两独立样本的T检验,本结果显示P<0.05,说明Ⅰ型患者的视力好于Ⅱ型患者。以视力提高行数作为变量,采用U检验结果显示P<0.05,认为两型患者中的Ⅰ型患者术后视力提高程度高于Ⅱ型患者。Kuriyama等研究结果显示,黄斑裂孔术后完全愈合患者的BCVA在1~3月内趋于稳定[7];而未愈合患者的BCVA在术后6个月内仍可提高。有研究表明黄斑裂孔未完全愈合视力恢复时间较长,可能与视网膜神经上皮缺损区内视网膜光感受器细胞再分布及组织修复仍在进行有关[8]。在本研究中,对所有患者进行术后6个月至1年的随访,在随访期间未发现有裂孔裂开,且术后BCVA术后裂孔愈合形态活组织显微镜检查达到解剖愈合,记录随访期间最佳矫正视力,大部分患者术后4个月术后视力稳定,极少数患者在术后6个月到8个月间视力达到稳定。
综上所述,玻璃体切除联合内界膜剥除治疗特发性黄斑裂孔,可有效改善患者术后视力,提高患者生活质量。应用OCT测量特发性黄斑裂孔术后愈合形态,根据术后裂孔愈合形态可有效评估术后最佳矫正视力,为评定手术效果,完善和改进手术方法有重要意义。
[1] Ruiz-Moreno JM,Staicu C,Pinero DP,et al.Optical coherence tomography predictive factors for macular hole surgery outcome[J].Br J Ophthalmol,2008,92(5):640.
[2] Steel DH,Lotery AJ.Idiopathic vitreomacular traction and macularhole:a comprehensive review of pathophysiology,diagnosis,and treatment[J].Eye,2013,27(1):212.
[3] Payne JF,Bergstrom C,Yan J,et al.Residual triamcinolone acetonide sequestered in the fovea after macular hole repair[J].Retina,2011,31(1):148.
[4] Imai M,H lijima,T Gotoh,et al.Optical coherence tomography of successfully repaired idiopathic macular holes[J].Am J Ophthalmol,1999,128(5):621.
[5] Hikichi T,Ishiko S,Takamiya A,et al.Scanning laser ophthalmoscope correlations with biomicroscopic findings and foveal function after macular hole closure[J].Arch Ophthalmol,2000,118(2):193.
[6] Ko TH,Witkin AJ,Fujimoto JG,et al.Ultrahigh-resolution optical coherence tomography of surgically closed macular hole[J].Arch Ophthalomol,2006,124(6):827.
[7] Kuriyama S,Hayashi H,Jingami Y,et al.Efficacy of inverted internal limiting membrane flap technique for the treatment of macular hole in high myopia[J].Am J Ophthalmol,2013,156(1):125.
[8] Andrea S,Aliessndra M,Paola S,et al.Assessment of retinal function before and after idiopathic macular hole surgery[J].Am J Ophthalmol,2013,156(1):132.
