有晶体眼后房型人工晶体植入矫治高度近视的临床观察
2015-04-01徐玉梅孟晓丽王丽强黄一飞
徐玉梅,孟晓丽,王丽强,葛 梅,黄一飞
1北京航天总医院 眼科,北京 100076;2解放军总医院 眼科,北京 100853
有晶体眼后房型人工晶体植入矫治高度近视的临床观察
徐玉梅1,孟晓丽2,王丽强2,葛 梅2,黄一飞2
1北京航天总医院 眼科,北京 100076;2解放军总医院 眼科,北京 100853
目的评价有晶体眼后房型人工晶体眼内植入治疗高度近视的临床效果。方法回顾性分析2011年9月- 2012年3月于解放军总医院眼科行有晶体眼后房型人工晶体植入的高度近视病例41例共80眼,年龄19 ~ 41(27.0±6.2)岁,男15例,女26例,植入晶体均为可植入接触镜(implantable contact lenses,ICL),分别于术前、术后1 d、1周、1个月、3个月、6个月、12个月进行裸眼视力(uncorrected visual acuity,UCVA)、最佳矫正视力(best corrected visual acuity,BCVA)、等效球镜(manifest refraction spherical equivalent,MRSE)、眼压(intraocular pressure,IOP)、角膜内皮计数(endothelial cell density,ECD)、前房深度(anterior chamber depth,ACD)、自然晶体与人工晶体间距离(拱高)检测。结果术后平均随访(12.3±3.1)个月。术后UCVA均提高,平均较术前提高9行,其中≥0.5和≥1.0者分别为91.3%和71.25%;术后所有患者BCVA≥术前BCVA,平均1.05±0.25,其中45眼(56.3%)提高≥1行,18眼(22.5%)提高≥2行,3眼(3.7%)提高≥3行;手术的有效指数和安全指数分别为1.13±0.33和1.25±0.35。等效球镜由术前-11.62±3.37 D降至术后-0.15±0.96 D,术后等效球镜≤1 D和≤0.5 D者分别为87.5%和63.8%;术后1周内一过性高眼压7眼(8.75%),6眼药物治疗后稳定,1眼因虹膜孔偏小经YAG激光扩孔控制;术前ECD为(2 861±413)个/mm2,术后1个月为(2 682±498)个/mm2,差异无统计学意义(P>0.05);术前ACD为(3.21±0.25) mm,术后为(2.91±0.30)mm,差异有显著统计学意义(P<0.01);术后1个月拱高为(711±354)μm;其中有8眼(10%)术后拱高过高≥1 000μm,且在术后3个月内有逐渐降低的趋势,有3眼(3.75%)拱高过低≤200μm;术后1眼(1.25%)出现眩光和光晕。结论ICL矫正高度近视有效、安全、可预测性好,是一种较为理想的手术方式。
有晶状体眼人工晶状体;植入式接触镜;近视;视力
近视眼可通过角膜屈光手术或眼镜矫正,但对于高度近视却很难达到满意的矫正效果。角膜屈光手术由于是表层切削,高度近视往往需要切除更多的组织,手术常受到角膜厚度的限制,而且术后可能会有干眼、屈光回退、视觉质量降低等问题。透明晶体屈光手术作为一种可替代的治疗,为高度近视提供了一种较好的解决途径,但对于较年轻的高度近视患者而言,由于存在术后调节力丧失及继发视网膜脱离、黄斑水肿等手术风险,不是一种非常理想的选择。有晶体眼晶体屈光手术由于具有保留了晶体自身的调节力、可置换、具有可逆性、手术的安全性和可预测性好等优点,临床逐步开展。美国STAAR公司生产的可植入接触镜(implantable contact lens,ICL)2005年经美国FDA批准用于3 ~ 20 D近视的治疗,后经多次改进,目前临床应用较多的是ICLV4型晶体,其光学部的凸-凹设计可以使其在晶体前产生更理想的拱高。本文回顾解放军总医院眼科2011年9月-2012年3月行ICL植入的高度近视病例,以评价手术的临床效果。
资料和方法
1资料 2011年9月- 2012年3月在解放军总医院眼科行ICL植入的高度近视患者41例共80眼,男15例29眼,女26例51眼。手术纳入标准:患者屈光度近两年增量不超过0.5 D/年;有强烈手术愿望并充分了解手术及其风险者;角膜厚度受限不能行准分子激光角膜屈光手术;前房深度≥3 mm;角膜内皮细胞密度≥2 000个/mm2;暗适应瞳孔≤5 mm;排除圆锥角膜、青光眼、白内障、眼底病、葡萄膜炎以及眼压房角异常者;无全身其他疾患。
2术前检查 裂隙灯检查、散瞳眼底检查,Snellen视力表检查裸眼视力(uncorrected visual acuity,UCVA)和最佳矫正视力(best corrected visual acuity,BCVA)、显然验光后记录球、柱镜及等效球镜(manifest refraction spherical equivalent,MRSE)、眼压(intraocular pressure,IOP)、角膜内皮计数(endothelial cell density,ECD)、角膜地形图测量角膜水平径距离(W-W)、IOL-master或A超测量眼轴、Pentacam测量前房深度(anterior chamber depth,ACD)和中央角膜厚度(central corneal thickness,CCT)。患者一般资料见表1。
3晶体的测算 根据STAAR公司提供的公式,纳入公式的变量有顶间距、球镜、柱镜、散光轴位、角膜曲率、ACD、CCT。根据水平径W-W的距离来计算晶体的大小,ICL长度=W-W+0.5 mm。
4手术过程 于术前两周分别于10∶30和1∶30位行YAG激光虹膜周边切除术,为预防术后瞳孔阻滞的发生,两激光孔尽可能通畅。于术前30 min应用复方托吡卡胺滴眼液散瞳,盐酸丙美卡因滴眼液表面麻醉,做12点位透明角膜辅助穿刺口,注入黏弹剂,于颞侧行3.2 mm透明角膜切口,将STAAR折叠人工晶体用推注器送入前房,待其缓慢展开后,分别将其4个襻样角植入虹膜后,平衡盐溶液充分冲洗出眼内黏弹剂,手术过程顺利,晶体无损伤,瞳孔居中,术毕前房注入缩瞳剂缩瞳,前房达水密状态。术后局部点用妥布霉素地塞米松滴眼液。
5术后随访及疗效评价 术后1 d、1周、1个月、3个月、6个月、12个月定期复诊,术后增加自然晶体与人工晶体间距离(拱高)的测量,余同术前。以术后UCVA/术前BCVA的比值作为手术有效性的评价指标;以术后BCVA/术前BCVA的比值作为手术安全性的评价指标,比较手术前后视力、屈光度、眼压、前房深度、角膜内皮的变化,记录拱高的变化以及手术并发症。
6统计学分析 采用SPSS15.0统计软件,统计学方法为配对资料t检验,P<0.05为差异有统计学意义。
表1 高度近视患者临床资料Tab.1 Clinical data about patients with high myopic ()
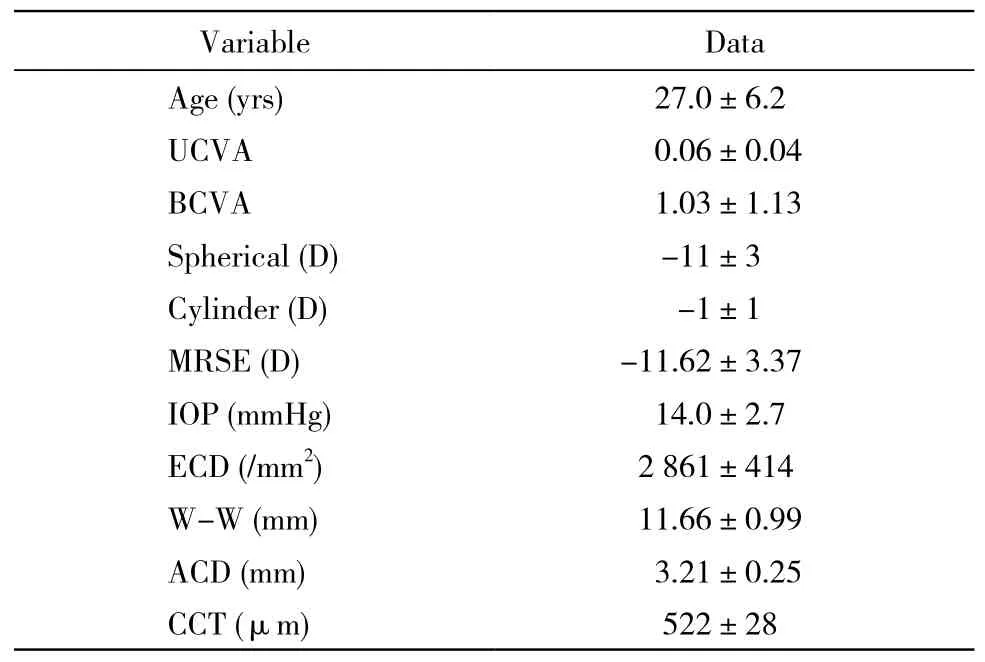
表1 高度近视患者临床资料Tab.1 Clinical data about patients with high myopic ()
VariableData Age (yrs)27.0±6.2 UCVA0.06±0.04 BCVA1.03±1.13 Spherical (D)-11±3 Cylinder (D)-1±1 MRSE (D)-11.62±3.37 IOP (mmHg)14.0±2.7 ECD (/mm2)2 861±414 W-W (mm)11.66±0.99 ACD (mm)3.21±0.25 CCT (μm)522±28
结 果
1手术前后视力变化 术后UCVA:术后所有患者都获得了满意的裸眼视力,末次随访UCVA 0.98±0.29,平均较术前提高了9行,其中术后UCVA≥1.0、≥0.8、≥0.5、≥0.3、≥0.1者分别达到了71.25%、85%、91.3%、96.3%、100%,而术前UCVA均在0.3以下,平均0.06±0.04,其中0.1以下占68.8%,手术前后UCVA相比,差异有显著统计学意义(P<0.001);与术前相比,82.5%的术后UCVA≥术前BCVA,其中39眼(48.8%)提高≥1行,10眼(12.5%)提高≥2行,手术的有效指数:术后UCVA/术前BCVA为1.13±0.33。术后BCVA:术后所有患者BCVA≥术前BCVA,平均1.05±0.25,其中45眼(56.3%)提高≥1行,18眼(22.5%)提高≥2行,3眼(3.7%)提高≥3行,手术的安全指数:术后BCVA/术前BCVA为1.25±0.35。手术前后UCVA、BCVA分布见表2。
2手术前后屈光度变化 术后末次随访球镜、柱镜和MRSE分别由术前(-11±3) D、(-1±1) D、(-11.62± 3.37) D降至(0.20±0.78) D、(-0.62±0.91) D、(-0.15± 0.96) D,差异均有显著统计学意义(P<0.000 1)。手术前后屈光度变化见表3。
3手术的可预测性 以术后残留屈光度的MRSE值评价手术的可预测性,术后所有眼MRSE<4 D,其中,MRSE≤1 D有68眼(85%),≤0.5 D有51眼(63.8%)。术前MRSE≤-7 D,-7 ~ -15 D,≥-15 D者占比分别为5%、78.7%和16.3%。以术前MRSE分组,评价手术的可预测性见表4。
4手术前后IOP变化 术后1月IOP为(15.1±3.56) mmHg (1 mmHg=0.133 kPa),与术前(14±2.73) mmHg相比,差异无统计学意义(P>0.05)。术后3个月、6个月、12个月IOP分别为(15±3) mmHg、(13.38± 1.73) mmHg、(13.34±2.21) mmHg。见表5。
5手术前后ECD变化 术后1个月ECD为(2 682± 498)个/mm2,与术前(2 861±413)个/mm2相比,差异无统计学意义(P>0.05),术后3个月、6个月、12个月ECD分别为(2 672±489)个/mm2、(2 560± 438)个/mm2、(2 665±345)个/mm2。见表5。
6手术前后ACD变化 术后1个月ACD为(2.91± 0.30) mm,与术前(3.18±0.25) mm相比,差异有显著统计学意义(P<0.01),术后3个月、6个月、12个月ACD分别为(2.94±0.24) mm、(3.06±0.22) mm、(3.13±0.12) mm。见表5。
7术后拱高 术后1个月、3个月、6个月拱高分别为(711±354) μm、(553±282) μm、(562±248) μm,1个月和3个月的拱高差异有显著统计学意义(P<0.01),3个月和6个月的拱高差异无统计学意义(P>0.05)(表5)。其中有8眼(10%)术后拱高过高≥1 000 μm,且在术后3个月内有逐渐降低的趋势,有3眼(3.75%)拱高过低≤200 μm,但裂隙灯下及Pentacam检查均未见人工晶体与自然晶体接触,随访过程中未见明显眼压升高、瞳孔阻滞发生,未出现晶体前囊下混浊,患者对视力恢复满意。
8并发症 所有术眼均成功植入ICL晶体,术后随访期未见明显炎症反应及晶体改变。有1眼(1.25%)术后1 d出现轻度眼压升高,因虹膜周切孔偏小,考虑瞳孔阻滞,给予YAG激光扩孔后眼压恢复正常。术后1周有6眼(7.5%)出现不同程度的眼压升高,1眼升至36 mmHg,另5眼均为轻度升高,眼压为22 ~ 26 mmHg,均在使用局部降眼压药物后恢复正常,此后随访期内未出现眼压波动。术后1眼(1.25%)出现眩光和光晕,但对日常生活没有明显影响。
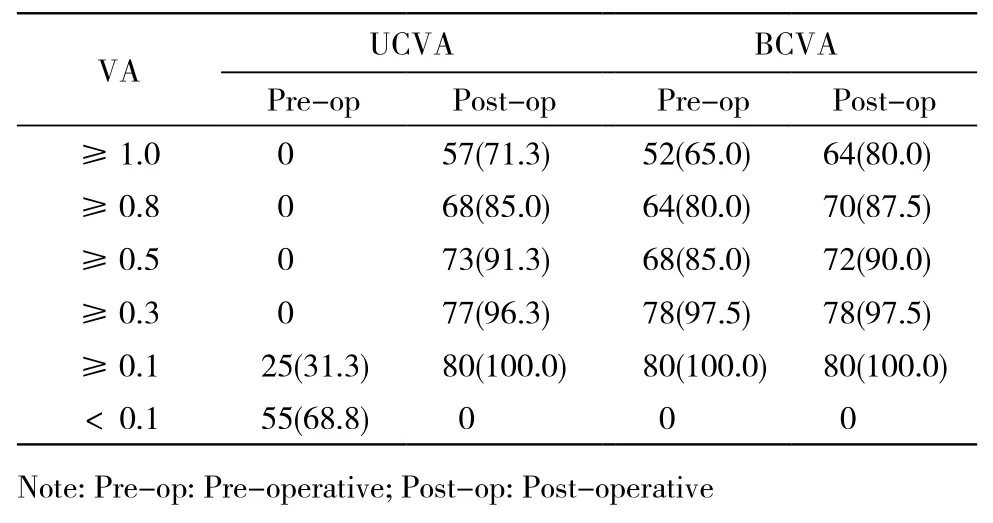
表2 手术前后的视力分布Tab. 2 Visual acuity distribution before and after ICL implantation (n, %)
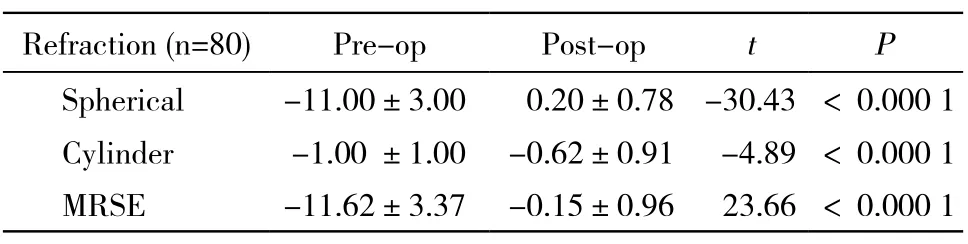
表3 手术前后屈光度变化Tab.3 Refraction change before and after ICL implantation
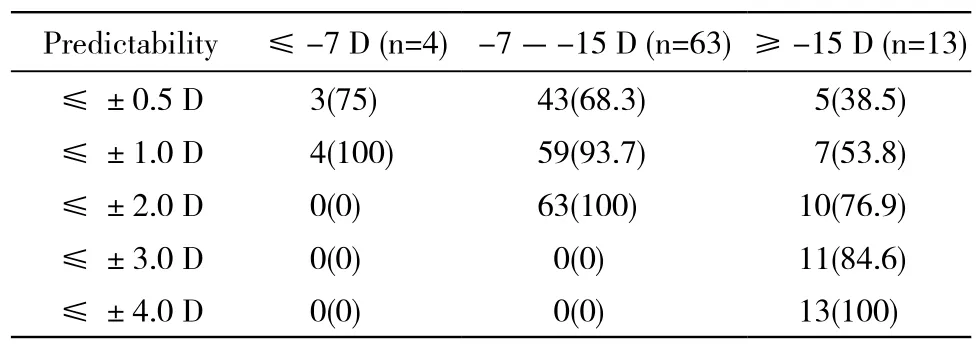
表4 以术前等效球镜分组下的手术可预测性Tab.4 Predictability stratified by pre-op MRSE (n,%)
表5 手术前后各指标的变化Tab. 5 Parameters before and after ICL implantation±s)

表5 手术前后各指标的变化Tab. 5 Parameters before and after ICL implantation±s)
Pre-op (n=80)Post-op 1 month (n=76)3 months (n=65)6 months (n=59)12 months (n=48) IOP (mmHg)14±2.7315.1±3.5615±313.38±1.7313.34±2.21 ECD (numbers/mm2)2 861±4132 682±4982 672±4892 560±4382 665±345 ACD (mm)3.18±0.252.91±0.30a2.94±0.243.06±0.223.13±0.12 Vault (μm)711±354553±282b562±248aP<0.01, vs pre-op;bP<0.01, vs post-op 1 month
讨 论
有晶体眼人工晶体分为前房型晶体和后房型晶体,前房晶体包括房角固定型和虹膜夹持型晶体,因其远期角膜内皮失代偿风险较高,目前临床应用渐少。而大样本回顾性分析显示,较角膜屈光手术而言,有晶体眼后房人工晶体植入治疗高度近视具有术后视力恢复好、可预测性高、术后眼内稳定性好及视觉质量高等优点,在临床中显示出更明显的优势[1-2]。
术后UCVA是评价屈光手术效果的重要指标,既往ICL矫正中高度近视的研究显示了良好的手术效果。Sanders等[3-4]报道术后1年UCVA≥1.0者占60.1%,≥0.5者达92.5%,术后3年仍有59.3% UCVA≥1.0,94.7% UCVA≥0.5,Bamashmus等[5]报道术后UCVA由术前0.01 +/- 0.04提高到0.75 +/- 0.22,术后UCVA与术前BCVA (0.61 +/- 0.23)差异有显著统计学意义。Al Sabaani等[6]发现69.23%的患者术后UCVA≥术前BCVA,本研究显示术后UCVA(0.98±0.29)与术前(0.06±0.04)相比有了显著的提高,术后96.25% UCVA达到了0.3及以上,其中≥0.5占91.3%,≥1.0者占71.3%,而术前UCVA均在0.3以下,而且术后82.5%的患者UCVA优于术前BCVA,其中39眼(48.8%)提高≥1行,10眼(12.5%)提高≥2行,手术的有效指数为1.13±0.33,结果与以往研究[7-8]接近。同样,术后BCVA作为评价手术安全性的重要指标,在本组所有病例中都得到了保持甚至提高,由术前的1.03±1.13增至术后1.05±0.25,其中45眼(56.3%)提高≥1行,18眼(22.5%)提高≥2行,3眼(3.7%)提高≥3行,手术的安全指数达到1.25±0.35,显示了很好的有效性和安全性。特别值得提出的是,本组病例中有3眼最佳矫正球镜超过-20 D(-21.75 D、-21 D和-23 D),超过了ICL矫正范围(-20 D),只能采取欠矫的手术设计,术后UCVA也达到甚至超过术前的BCVA,这与屈光度矫正较为充分、晶体眼内植入消除眼镜的物象缩小作用和像畸变有关。
既往文献报道,术后等效球镜69% ~ 97%≤1 D,44% ~ 94%≤0.5 D[3,5-8]。本组病例屈光度由术前-11.62±3.37 D降至-0.15±0.96 D,其中等效球镜≤1 D占85%,≤0.5 D占63.8%,与既往研究结果接近,显示了ICL植入治疗高度近视良好的可预测性。我们依据术前等效球镜进行分组(≤-7 D、-7 D ~ -15 D和≥-15 D组)观察了不同屈光度的手术可预测性,3组术后等效球镜≤0.5 D的比例分别为100%、93.7%和53.8%,提示我们手术可预测性与预矫屈光度有关,度数越小,矫正越精确和充分,手术可预测性越好;反之度数越大,手术可预测性越差。
术后早期最常见的并发症是眼压升高,最可能的原因是瞳孔阻滞,也可能为术后黏弹剂残留或仅为眼内容增加,术前YAG激光周边虹膜切除形成宽大通畅的虹膜激光孔是预防瞳孔阻滞的有效措施。本组病例中,除1眼在术后出现眼压升高考虑激光孔偏小,给予YAG激光扩孔眼压控制外,余6眼均在术后1周时出现了轻中度的眼压增高,给予药物治疗后眼压很快降至正常,不需要长期药物治疗或手术干预,手术前后的眼压变化显示术后1 ~ 3个月眼压较术前会有轻度增高,但差异无统计学意义,后逐渐降低,术后6 ~ 12个月降至术前水平并趋于稳定。
内眼手术的操作损伤或ICL植入眼内后长期存留的潜在影响会造成ECD的丢失,本研究结果显示,术后较术前ECD减少,但差异无统计学意义,术后3个月、6个月、12个月的ECD变化显示,内皮细胞逐渐减少。对于术后中长期的ECD变化既往研究发现,术后ECD丢失主要发生于术后6个月内,内皮丢失率2.3% ~ 4.9%[9-11],提示内皮的丢失主要由手术损伤所致。FDA关于ICL的Ⅲ期临床试验[12]发现,术后3年内ECD逐渐减少,3年的累积丢失率为8.4% ~ 8.9%,而3 ~ 4年时ECD几乎没有明显的变化,Torun等[13]报道术后7年ECD丢失率为6.4%,Igarashi等[14]报道术后8年ECD丢失率为6.2%,以上结果显示了ICL术后对眼内组织的相对安全性,但对于ECD的更远期改变仍需要大样本长期的观察来证实。
ICL术后最常见的并发症是晶体前囊下混浊[4,13-14],最早可见于术中,多与操作不当或术中损伤有关,本研究中所有术眼在随访期内均未发现晶体前囊下混浊,一方面可能与手术操作有关,另一方面与术后随访时间短有关,需要进一步随访观察。我们也对术后的拱高进行了观察,通过拱高的变化可以看到术后1 ~ 3个月拱高逐渐降低,3 ~ 6个月拱高基本稳定。合适的拱高可以降低晶体前囊下混浊、色素播散和瞳孔阻滞等并发症的发生率[15-17]。Gonvers等[18]对ICL术后白内障发生进行了回顾分析,得出的安全拱高应在150μm以上。而另一项关于ICL术后拱高变化的远期研究[19]发现,在术后随访的10年期间,拱高呈进行性降低趋势,进一步证实了拱高过低是引起前囊下白内障形成的主要原因,该研究建议术后的理想拱高应保持在230μm以上。本组病例术后有3眼拱高过低≤200μm,但裂隙灯下及Pentacam均未见人工晶体与自然晶体接触,随访过程中未出现晶体前囊下混浊,有8眼术后1个月拱高过高≥1 000μm,随访中发现除2眼拱高无明显变化外,其余6眼在术后3个月内拱高均不同程度降低,这部分患者因无眼压升高、瞳孔阻滞发生,且对视力恢复满意,故未作特殊处理。本研究还观察了手术前后ACD的变化,发现术后1个月前房较术前变浅,两者差异有显著的统计学意义,但随时间的延长,ACD有逐渐加深的趋势,这可能与术后拱高变化以及晶体在眼内位置趋于稳定有关。
综上所述,ICL矫正高度近视有效、安全、可预测性好,是一种较为理想的手术方式。
1 Health Quality Ontario. Phakic intraocular lenses for the treatment of refractive errors: an evidence-based analysis[J]. Ont Health Technol Assess Ser, 2009, 9(14):1-120.
2 Barsam A, Allan BD. Excimer laser refractive surgery versus phakic intraocular lenses for the correction of moderate to high myopia[J/ OL]. http://dx.doi.org/10.1002/14651858.CD007679.pub4.
3 Sanders DR, Vukich JA, Doney K, et al. U.S. Food and Drug Administration clinical trial of the Implantable Contact Lens for moderate to high myopia[J]. Ophthalmology, 2003, 110(2):255-266.
4 Sanders DR, Doney K, Poco M, et al. United States Food and Drug Administration clinical trial of the Implantable Collamer Lens(ICL) for moderate to high myopia: three-year follow-up[J]. Ophthalmology, 2004, 111(9):1683-1692.
5 Bamashmus MA, Al-Arabi AH, Alawad MA. Visual outcomes and patient satisfaction after implantable collamer lens and Toric implantable collamer lens correction for moderate to high myopia and myopic astigmatism[J]. Saudi Med J, 2013, 34(9): 913-919.
6 Al Sabaani N, Al Assiri A, Al Torbak A, et al. Outcome of posterior chamber phakic intraocular lens procedure to correct myopia[J]. Saudi J Ophthalmol, 2013, 27(4):259-266.
7 Uusitalo RJ, Aine E, Sen NH, et al. Implantable contact lens for high myopia[J]. J Cataract Refract Surg, 2002, 28(1):29-36.
8 Pérez-Cambrodí RJ, Piñero DP, Madrid-Costa D, et al. Mediumterm visual, refractive, and intraocular stability after implantation of a posterior chamber phakic intraocular lens to correct moderate to high myopia[J]. J Cataract Refract Surg, 2011, 37(10):1791-1798.
9 Jiménez-Alfaro I, Benítez Del Castillo JM, García-Feijoó J,et al. Safety of posterior chamber phakic intraocular lenses for the correction of high myopia: anterior segment changes after posterior chamber phakic intraocular lens implantation[J]. Ophthalmology,2001, 108(1): 90-99.
10 Pineda-Fernández A, Jaramillo J, Vargas J, et al. Phakic posterior chamber intraocular lens for high myopia[J]. J Cataract Refract Surg, 2004, 30(11):2277-2283.
11 Arne JL, Lesueur LC. Phakic posterior chamber lenses for high myopia: functional and anatomical outcomes[J]. J Cataract Refract Surg, 2000, 26(3):369-374.
12 Edelhauser HF, Sanders DR, Azar R, et al. Corneal endothelial assessment after ICL implantation[J]. J Cataract Refract Surg,2004, 30(3):576-583.
13 Torun N, Bertelmann E, Klamann MK, et al. Posterior chamber phakic intraocular lens to correct myopia: long-term follow-up[J]. J Cataract Refract Surg, 2013, 39(7): 1023-1028.
14 Igarashi A, Shimizu K, Kamiya K. Eight-Year follow-up of posterior chamber phakic intraocular lens implantation for moderate to high myopia[J]. Am J Ophthalmol, 2014, 157(3): 532-539.
15 Lackner B, Pieh S, Schmidinger G, et al. Outcome after treatment of ametropia with implantable contact lenses[J]. Ophthalmology,2003, 110(11): 2153-2161.
16 Sanders DR. Anterior subcapsular opacities and cataracts 5 years after surgery in the visian implantable collamer lens FDA trial[J]. J Refract Surg, 2008, 24(6): 566-570.
17 Lindland A, Heger H, Kugelberg M, et al. Vaulting of myopic and toric Implantable Collamer Lenses during accommodation measured with Visante optical coherence tomography[J]. Ophthalmology,2010, 117(6): 1245-1250.
18 Gonvers M, Bornet C, Othenin-Girard P. Implantable contact lens for moderate to high myopia: relationship of vaulting to cataract formation[J]. J Cataract Refract Surg, 2003, 29(5):918-924.
19 Schmidinger G, Lackner B, Pieh S, et al. Long-term Changes in Posterior Chamber Phakic Intraocular Collamer Lens Vaulting in Myopic Patients[J]. Ophthalmology, 2010, 117(8): 1506-1511.
Clinical observation of phakic intraocular lens implantation for correction of high myopia
XU Yumei1, MENG Xiaoli2, WANG Liqiang2, GE Mei2, HUANG Yifei2
1Department of Ophthalmology, Beijing Aerospace General Hospital, Beijing 100076, China;2Department of Ophthalmology, Chinese PLA General Hospital, Beijing 100853, China
HUANG Yifei. Email: 301yk@sina.com
ObjectiveTo evaluate the clinical efficacy of surgical correction for high myopia using phakic intraocular lens.MethodsClinical data about 80 eyes of 41 patients who had implantation of implantable contact lenses (ICL) for the correction of high myopia in Chinese PLA General Hospital from September 2011 to march 2012 were retrospectively analyzed. There were 15 males and 26 females with the average age of (27.0±6.2) years old (range: 19-41 years old). The uncorrected visual acuity (UCVA), best corrected visual acuity (BCVA), manifest refraction spherical equivalent (MRSE), intraocular pressure (IOP), endothelial cell density (ECD), anterior chamber depth (ACD), space between crystalline lens and intraocular lens (vault) were tested and recorded preoperatively and followed at different time points postoperatively.ResultsThe mean follow-up time was 12.3±3.1 months. Postoperative UCVA were improved in all eyes by 9 lines in snellen chart, with 91.3%≥0.5 and 71.25% ≥1.0. BCVA were maintained or improved in all eyes, with 56.3% (45/80) improved by 1 line, 22.5% (18/80) by 2 lines, 3.7% (3/80) by 3 lines. The surgery efficacy index and safety index were 1.13±0.33 and 1.25±0.35, respectively. The mean MRSE was -11.62±3.37 D preoperatively and -0.15±0.96 D postoperatively, 68 eyes (87.5%) were within 1D of emmetropia, 51 eyes (63.8%) were within 0.5 D of emmetropia. Transient IOP elevation occurred in 7 eyes (8.75%) within 1 week postoperatively and stabilized after proper management. ECD was 2 861±413 / mm2preoperatively and 2 682±498 /mm2postoperatively, which showed no statistically significant difference (P>0.05). ACD was 3.21±0.25 mm preoperatively and 2.91±0.30 mm postoperatively, which showed statistically significant difference (P<0.01). The mean vault 1 month postoperatively was 711 +/- 354 µm with 8 eyes (10%) ≥1 000 µm and 3 eyes (3.75%) ≤200 µm. One eye (1.25%) reported glare and halo postoperatively.ConclusionICL implantation for the correction of high myopia is effective, safe and predictable.
phakic intraocular lenses; implantable contact lens; myopia; vision
R 779.6
A
2095-5227(2015)05-0461-05
10.3969/j.issn.2095-5227.2015.05.015
时间:2015-02-13 10:14
http://www.cnki.net/kcms/detail/11.3275.R.20150213.1014.005.html
2014-11-26
徐玉梅,女,硕士,主治医师。研究方向:角膜病、青光眼及白内障。Email: mlm2006@163.com
黄一飞,男,主任医师,教授,博士生导师。Email: 301yk@sina.com
