保留盆腔自主神经广泛性子宫切除术治疗宫颈癌疗效分析
2015-03-22刘尧芳叶海琼毛熙光
刘尧芳,叶海琼,詹 平,毛熙光
(泸州医学院附属医院妇科,四川泸州646000)
保留盆腔自主神经广泛性子宫切除术治疗宫颈癌疗效分析
刘尧芳,叶海琼,詹 平,毛熙光
(泸州医学院附属医院妇科,四川泸州646000)
目的分析保留盆腔自主神经广泛性子宫切除术(RH)治疗早期宫颈癌的临床疗效及其对膀胱和直肠功能的影响。方法将2012年1月至2013年10月收治的120例早期宫颈癌患者随机分为NSRH组和RH组,各60例,NSRH组行保留盆腔自主神经RH,RH组行传统RH,观察两组患者手术时间、术中出血量、淋巴结切除数目及术后膀胱功能和直肠功能的差异。结果NSRH组患者手术时间较RH组长,术后排气和排便时间均短于RH组,术后3个月膀胱和直肠功能障碍发生率明显低于RH组,差异均有统计学意义(P<0.05);术中出血量、淋巴结切除数目与RH组一致,差异均无统计学意义(P>0.05)。结论保留盆腔自主神经的RH不增加术中并发症,利于术后膀胱和直肠功能的恢复,能提高患者术后生活质量。
宫颈肿瘤; 子宫切除术; 自主神经通路; 手术中并发症
宫颈癌是妇科最常见的恶性肿瘤,严重威胁妇女的身心健康。早期宫颈癌常规手术方式为广泛性子宫切除术(RH),手术相关的并发症如膀胱功能失调、性功能异常、直肠功能失调等与术中自主神经损伤有关[1]。为了减少自主神经损伤引起的并发症,保留神经广泛性子宫切除术(NSRH)逐渐推广[2]。本院将NSRH应用于临床,并与RH进行了比较分析,现报道如下。
1 资料与方法
1.1 一般资料 选择本院2012年1月至2013年10月国际妇产科联盟(FIGO)分期ⅠB1~ⅡA1期的宫颈癌患者120例,年龄36~55岁;鳞状细胞癌104例,黏液腺癌16例。术前排除膀胱和直肠功能异常者。根据治疗方法随机分为NSRH组和RH组各60例,其中完成手术及随访者NSRH组55例(保留单侧神经19例,保留双侧神经36例),RH组57例。两组患者在年龄、病理类型、FIGO分期、术前及术后治疗等方面比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 手术方法 NSRH组采用NSRH,按照Liang等[3]及李斌等[4]所用的方法,术中在切除宫旁组织时,采用ligasue分离宫颈周围间隙,依次分离宫颈膀胱间隙、宫颈旁间隙、阴道直肠间隙和直肠旁间隙,充分暴露膀胱宫颈韧带、主韧带及宫骶韧带的界限;分离出输尿管、子宫血管及神经分支,保留腹下神经、盆腔内脏神经及下腹下神经主干,切除子宫、宫旁及宫颈旁3 cm以上组织和3 cm长阴道。对于组织间分界不清,保留双侧神经有困难者,则在保证手术范围的前提下,尽量保留单侧神经。对照组采用传统RH。
1.2.2 观察指标
1.2.2.1 术中观察指标 观察两组患者手术时间、术中出血量、淋巴结切除数目、输尿管损伤、膀胱损伤等并发症发生情况。
1.2.2.2 术后4周观察指标 观察两组患者肛门排气时间、排便时间和住院时间。所有患者均于术后28 d拔除尿管测残余尿量,对尿量大于100 mL者继续保留尿管,2周后复查,待残余尿量小于100 mL时拔除。
1.2.2.3 术后3、6个月观察指标 观察两组患者术后3个月排尿、排便情况,术后6个月复发或转移情况。
1.3 统计学处理 应用SPSS19.0统计软件进行数据分析,计量资料以±s表示,采用t检验;计数资料以率或构成比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者术中情况比较 NSRH组患者手术时间显著长于RH组,差异有统计学意义(P<0.05)。两组术中平均出血量、淋巴结切除数目比较,差异均无统计学意义(P>0.05)。见表1。两组患者术中均无并发症发生。
表1 两组患者术中情况比较(±s)
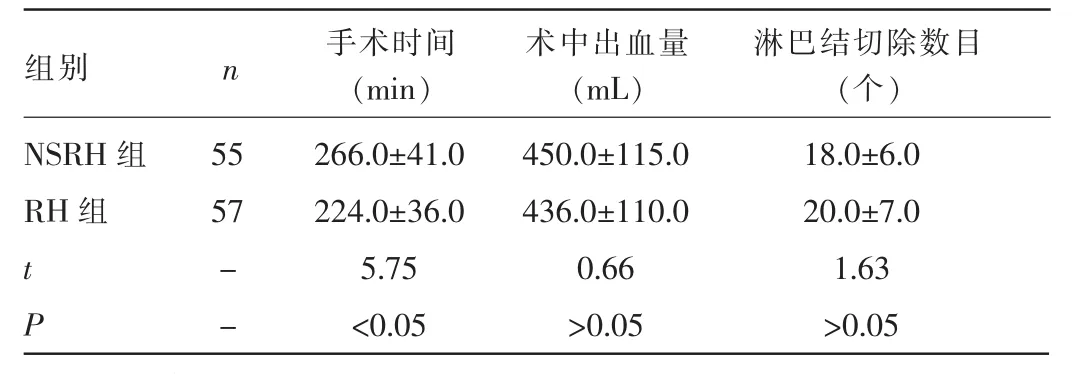
表1 两组患者术中情况比较(±s)
注:-表示无此项。
组别NSRH组RH组n 手术时间(min)术中出血量(mL)淋巴结切除数目(个)55 57 t P --266.0±41.0 224.0±36.0 5.75<0.05 450.0±115.0 436.0±110.0 0.66>0.05 18.0±6.0 20.0±7.0 1.63>0.05
2.2 两组患者术后恢复情况比较
2.2.1 两组患者术后4周排气、排便、住院时间及残余尿量比较 NSRH组患者术后肛门排气、排便时间显著短于RH组,差异均有统计学意义(P<0.05);两组患者平均住院时间比较,差异无统计学意义(P>0.05);术后28 d残余尿量大于100 mL者,NSRH组1例,RH组8例,均重新留置尿管,两组患者中残余尿量小于100 mL者比例比较,差异有统计学意义(P<0.05)。见表2。
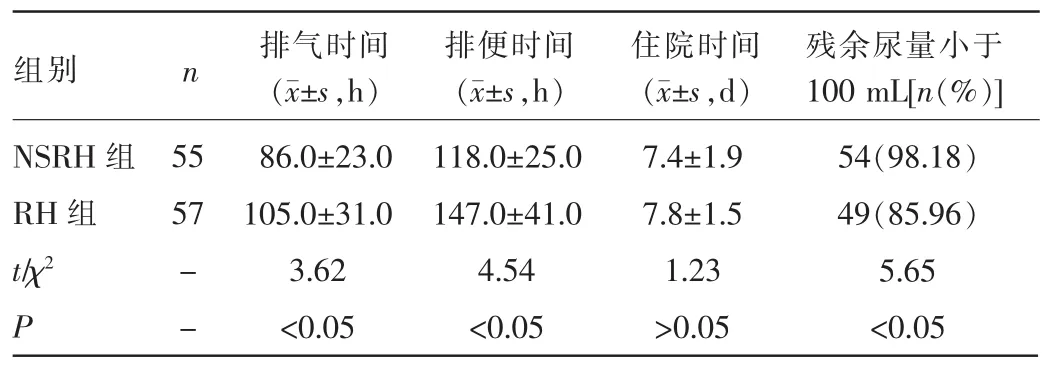
表2 两组患者术后4周排气、排便、住院时间及残余尿量比较
2.2.2 两组患者术后3个月器官功能恢复情况比较术后3个月NSRH组患者中排尿、排便异常者比例低于RH组,差异均有统计学意义(P<0.05)。见表3。术后6个月所有患者均无复发和转移。

表3 两组患者术后3个月器官功能恢复情况比较
3 讨 论
3.1 安全性 RH是治疗早期宫颈癌的常规术式,该手术涉及范围广、术中损伤大,对医生的操作技术要求高。NSRH术中解剖较RH更加精细,要求切断相关韧带前,分离并保留腹下神经、盆腔内脏神经、下腹下神经等,存在损伤血管、输尿管等风险。因此,其难度更大,手术的安全性更加受到关注。本研究发现,NSRH组患者术中出血量与RH组比较,差异无统计学意义(P>0.05);两组均未发生膀胱、输尿管损伤或大出血等术中并发症。说明NSRH不会增加术中出血量和术中并发症,与RH相比具有同等的安全性,这与杨慧云等[5]和Aoun等[6]的研究结果一致。NSRH组患者手术时间较RH组显著延长,这与术中的充分解剖、精细操作有关,随着经验的积累,手术时间可逐渐缩短,从而达到更加有效完成手术的目的。
3.2 疗效
3.2.1 临床疗效 NSRH虽然具有传统手术一样的安全性,但是否会影响临床疗效也是大家关注的问题。在本组手术操作中,保留神经是以保证手术范围为前提的,若术中发现血管、神经、输尿管间分界不清时,则尽量保留至少一侧神经。本研究NSRH组患者切除淋巴结数目与RH组比较,差异无统计学意义(P>0.05),说明NSRH不会影响切除范围和淋巴结切除的数目,能达到RH的要求。另一方面,NSRH保留的神经是否会增加术后复发或转移的风险,有学者认为,近端阴道、宫体、子宫骶韧带都属于苗勒结构,盆腔自主神经则不属于;而宫颈癌的转移是沿着苗勒结构转移,神经不受累[7],因此,保留的神经与术后复发或转移可能没有关系。本研究经术后6个月随访,两组患者均无复发和转移。但因样本量不大,随访时间不够长,保留神经是否与术后复发、转移有关尚需进一步研究。
3.2.2 对膀胱功能的影响 膀胱功能由交感神经和副交感神经支配,损伤前者会导致膀胱顺应性降低,发生尿失禁;损伤后者会引起膀胱对压力的敏感性降低,导致尿潴留的发生;宫颈癌行RH在切除宫骶韧带及直肠阴道韧带的过程中,可能会导致支配下尿路的交感和副交感神经受损[8],从而发生膀胱功能障碍。Zullo等[9]报道,RH后膀胱功能障碍发生率达70.00%~85.00%,严重影响患者的身心健康。NSRH术中保留了支配膀胱的自主神经[10]。Oda等[11]采用logistic回归分析发现,保留盆腔自主神经能改善膀胱的顺应性。本研究所有患者均于术后28 d拔出尿管,NSRH组患者中残余尿量小于100 mL者比例显著高于RH组,说明NSRH术后膀胱功能恢复更快,能让患者更快拔除尿管,缩短了患者保留尿管生活的时间,从而也减少了因尿管的保留而可能发生的并发症如感染等的概率。术后3个月观察排尿情况发现,NSRH组患者中发生膀胱功能障碍者比例显著低于RH组,说明NSRH组患者术后膀胱功能的远期恢复也明显快于RH组。总之,无论是近期膀胱功能的恢复,还是远期膀胱功能障碍发生率,NSRH均优于RH,从而改善宫颈癌患者术后的生活质量。
3.2.3 对直肠功能的影响 RH切断的自主神经不但支配膀胱,也支配直肠,因而术后直肠功能可能发生紊乱,使患者发生腹泻、便秘、大便习惯改变等。本研究发现,NSRH组术后排气、排便时间均显著短于RH组,说明保留盆腔自主神经可以让肠道功能更快恢复,使患者更快排气、排便[12]。术后3个月排便情况随访发现,两组患者排便异常的主要表现均为便秘,NSRH组患者中排便异常者比例与RH组比较,差异有统计学意义(P<0.05)。说明保留神经能降低患者术后直肠功能紊乱发生率,使排便习惯更快恢复,减少患者术后不适,利于患者的身心健康。
综上所述,早期宫颈癌患者行NSRH不但不会增加术中并发症,而且能在保证手术效果的前提下,更好地保护患者膀胱和直肠功能,有利于术后器官功能恢复,减少远期并发症的发生,提高其生活质量,值得临床推广应用。
[1]Long Y,Yao DS,Pan XW,et al.Clinical efficacy and safety of nerve-sparing radical hysterectomy for cervical cancer:a systematic review and metaanalysis[J].PLoS One,2014,9(4):e94116.
[2]杨纪实,周留林,周秋霞,等.腹腔镜下保留盆腔自主神经广泛子宫切除术的临床研究[J].实用临床医药杂志,2013,17(5):51-59.
[3]Liang Z,Chen Y,Xu H,et al.Laparoscopic nerve-sparing radical hysterectomy with fascia space dissection technique for cervical cancer description of technique and outcomes[J].Gynecol Oncol,2010,119(2):202-207.
[4]李斌,李巍,孙阳春,等.保留盆腔自主神经的广泛性子宫切除术的术式改良研究[J].中华妇产科杂志,2010,45(3):221-223.
[5]杨慧云,吴海峰,黎世平,等.保留盆腔植物神经广泛性子宫切除术临床研究[J].中国妇幼保健,2012,27(25):4014-4015.
[6]Aoun F,van Velthoven R.Lower urinary tract dysfunction after nervesparing radical hysterectomy[J/OL].Int Urogynecol J,2014-11-29[2014-12-01].http://www.ncbi.nlm.nih.gov/pubmed/?term=Aoun+F%2C+van+ Velthoven+R.Lower+urinary+tract+dysfunction+after+nerve-sparing+ radical+hysterectomy.Int+Urogynecol+J.+2014+Nov+29.
[7]谭先杰,向阳.保留盆腔自主神经广泛性子宫切除术疗效和安全性[J].中国实用妇科与产科杂志,2013,29(12):942-945.
[8]Laterza RM,Sievert KD,de Ridder D,et al.Bladder function after radical hysterectomy for cervical cancer[J/OL].Neurourol Urodyn,2014-02-12 [2014-03-13].http://www.ncbi.nlm.nih.gov/pubmed/?term=Laterza+RM% 2C+Sievert+KD%2C+de+Ridder+D%2Cet+al+.Bladder+function+after+ radical+hysterectomy+for+cervical+cancer+%5BJ%5D.+Neurourol+Urodyn.2014+Feb+12.+doi%3A+10.1002%2Fnau.22570.
[9]Zullo MA,Manci N,Angioli R,et al.Vesical dysfunctions after radical hysterectomy for cervical cancer:a critical review[J].Crit Rev Oncol Hematol,2003,48(3):287-293.
[10]Tseng CJ,Shen HP,Lin YH,et al.A prospective study of nerve-sparing radical hysterectomy for uterine cervical carcinoma in Taiwan[J].Taiwan J Obstet Gynecol,2012,51(1):55-59.
[11]Oda Y,Todo Y,Hanley S,et al.Risk factors for persistent low bladder compliance after radical hysterectomy[J].Int J Gynecol Cancer,2011,21(1):167-172.
[12]Chen C,Li W,Li F,et al.Classical and nerve-sparing radical hysterectomy:an evaluation of the nerve trauma in cardinal ligament[J].Gynecol Oncol,2012,125(1):245-251.
Clinical efficacy analysis of nerve-sparing radical hysterectomy with autonomic nerve preservation in the treatment of cervical cancer
Liu Yaofang,Ye Haiqiong,Zhan Ping,Mao Xiguang
(Department of Gynecology,the Affiliated Hospital of Luzhou Medical College,Luzhou,Sichuan 646000,China)
ObjectiveTo analyze the clinical efficacy of autonomic nerve-sparing radical hysterectomy(RH)in the treatment of early cervical cancer and the influence on bladder and rectal functions.MethodsA total of 120 patients with early cervical cancer collected by this hospital from January 2012 to October 2013 were divided into two groups,including NSRH group,60 cases with RH with pelvic autonomic nerve preservation and RH group,60 cases with conventional RH.It was observed the operation time,bleeding volume,number of lymph nodes and the difference of postoperative bladder and bowel functions.ResultsThe operation time in NSRH group was longer than that of RH group,whose difference had statistical significance(P<0.05),while the bleeding volume,number of lymph nodes were equal to the RH group,the difference was statistically significance(P<0.05).Both the anal exhaust time and defecating time in the NSRH group were significantly lower than RH group,whose dif ference had statistical significance(P<0.05).The incidence of bladder dysfunction and rectum dysfunction 3 months after the opera tion in the NSRH group was significantly lower that of RH group,which had statistical significance in difference(P<0.05).ConclusionsNSRH with pelvic autonomic nerve preservation not only fail to increase intraoperative complications but also is beneficial to the recovery of bladder and rectal functions,improving the quality of postoperative life of patients.
Uterine cervical neoplasms; Hysterectomy; Autonomic pathways; Intraoperative complications
10.3969/j.issn.1009-5519.2015.08.008
:A
:1009-5519(2015)08-1142-03
2014-12-20)
刘尧芳(1979-),女,四川自贡人,硕士研究生,主要从事妇科临床工作;E-mail:liuyaofang_0904@163.com。
