血小板相关抗体及淋巴细胞亚群检测在儿童原发免疫性血小板减少症早期治疗效果评估中的作用*
2015-03-16陈振萍巩文玉
张 雪,陈振萍,巩文玉
(首都医科大学附属北京儿童医院血液肿瘤中心,儿童血液病与肿瘤分子分型北京市重点实验室,儿科学国家重点学科 100045)
·论 著·
血小板相关抗体及淋巴细胞亚群检测在儿童原发免疫性血小板减少症早期治疗效果评估中的作用*
张 雪,陈振萍△,巩文玉
(首都医科大学附属北京儿童医院血液肿瘤中心,儿童血液病与肿瘤分子分型北京市重点实验室,儿科学国家重点学科 100045)
目的 研究血小板相关抗体(PA-Ig)水平及淋巴细胞亚群检测在原发免疫性血小板减少症(ITP)患儿早期临床治疗效果评估中的作用。 方法 采用流式细胞术检测111例ITP患儿和27例健康儿童(对照组)的PA-IgG、PA-IgM、PA-IgA水平及淋巴细胞亚群,同时对患儿早期治疗效果进行评估。结果 根据早期治疗效果,将ITP患儿分为完全反应组、有效组、无效组。ITP患儿各组PA-IgG、PA-IgM水平较对照组均有明显升高(P<0.05),无效组PA-IgA水平显著高于对照组(P<0.05),完全反应组和有效组PA-IgA水平与对照组差异无统计学意义(P>0.05)。完全反应组PA-IgG、PA-IgM水平明显低于有效组和无效组(P<0.05),有效组PA-IgG、PA-IgM水平明显低于无效组(P<0.05)。无效组PA-IgA水平最高。完全反应组、有效组及无效组CD3+、CD3+/CD4+、CD3+/CD8+及CD19+表达水平与对照组比较,差异均有统计学意义(P<0.05),但ITP患儿各组CD16+/CD56+表达水平与对照组差异无统计学意义(P>0.05)。结论 ITP患儿血液中PA-Ig高水平表达及多种抗体混合高表达提示早期治疗效果欠佳,淋巴细胞亚群结果提示ITP患儿存在细胞及体液免疫功能异常,这将为调整治疗方案提供重要的实验室依据。
血小板相关抗体; 淋巴细胞亚群; 原发免疫性血小板减少症; 儿童
原发免疫性血小板减少症(ITP)是一种获得性自身免疫性出血性疾病,以免疫介导的血小板破坏为特征,临床症状以皮肤黏膜出血为主,严重者可有内脏出血,甚至颅内出血,是临床常见的出血性疾病,在儿童及青少年中较多见,年发病率为1.9/100 000~6.4/100 000[1],患者发病前常有急性病毒感染或免疫接种史[2]。目前,ITP的临床诊断为排他性诊断,没有特异性指标和统一的“金标准”,诊断往往需要根据临床表现及实验室相关检查[3-5]。本研究通过检测ITP儿童血小板相关抗体(PA-Ig)水平及淋巴细胞亚群分子表达水平的变化,进一步研究ITP患儿的发病特点,以期为临床诊断提供实验室依据。同时在患儿治疗期间,根据PA-Ig水平及淋巴细胞亚群分子表达情况及时地调整治疗方案,为今后进行更科学、合理的个体化治疗提供实验基础。
1 资料与方法
1.1 一般资料 选择2013年7~12月首都医科大学附属北京儿童医院血液肿瘤中心收治的111例新诊断ITP患儿作为研究对象,临床诊断均符合儿童ITP诊断标准[6],且骨髓细胞形态学检查符合ITP骨髓象特点,检测前未使用激素、免疫抑制剂等药物治疗。其中男性60例,女性51例,中位年龄4.0岁(0.5~15.0岁)。另选取同期健康体检儿童27例作为对照组,其中男性15例,女性12例,中位年龄4.0岁(2.0~15.0岁)。
1.2 仪器与试剂 BD FACS Calibur流式细胞仪。主要试剂包括:PBS缓冲液;PA-Ig检测试剂盒(美国联科公司);淋巴细胞功能检查试剂盒(BD公司)。
1.3 方法
1.3.1 PA-Ig水平检测 所有纳入儿童清晨空腹,使用含EDTA-K2的真空取血管采集静脉血2 mL,轻微混匀。800 r/min离心15 min,将上清液(富血小板血浆)转移到流式标准管中。将流式标准管2 000 r/min离心3 min,弃血浆,PBS缓冲液洗涤血小板3次,每次2 000 r/min离心3 min。用PBS缓冲液将血小板浓度调整为(5~10)×109/L。取3支流式标准管,每管加入已调整血小板浓度的标本100 μL,分别加入抗PA-IgG、抗PA-IgM、抗PA-IgA抗体各20 μL,同时每管加入抗CD41抗体20 μL,混匀,室温避光静置15 min。使用PBS缓冲液洗涤检测标本1次,2 000 r/min离心3 min,弃上清液。流式标准管中加入PBS缓冲液0.5 mL,立即上机检测。
1.3.2 淋巴细胞亚群分子表达水平检测 所有纳入儿童清晨空腹,使用含EDTA-K2的真空取血管采集静脉血2 mL,轻微混匀。取流式标准管2支,各加入全血标本100 μL,同时分别加入CD3/CD16/CD56/CD45/CD19抗体、CD3/CD8/CD45/CD4抗体各20 μL,混匀,室温避光静置15 min。流式标准管分别加入红细胞裂解液1 mL,室温避光静置10 min。1 000 r/min离心5 min,弃上清液。使用PBS缓冲液洗涤检测标本1次,1 000 r/min离心5 min,弃上清液。流式标准管中加入PBS缓冲液0.5 mL,立即上机检测。
1.4 ITP患儿早期治疗及疗效判断标准 临床治疗参考《儿童原发性免疫性血小板减少症诊疗建议》(以下简称《诊疗建议》)[6],采用肾上腺糖皮质激素及丙种球蛋白治疗方案。治疗1周后,根据《诊疗建议》对早期治疗效果进行评价:(1)完全反应,治疗后血小板计数(PLT)≥100×109/L,且没有出血表现;(2)有效,治疗后PLT≥30×109/L,并且至少比基础PLT增加2倍,且没有出血表现;(3)无效,治疗后PLT<30×109/L或者PLT增加不到基础值的2倍或者有出血表现。根据治疗效果,将111例ITP患儿分为完全反应组、有效组、无效组。

2 结 果
2.1 ITP患儿早期治疗效果 经治疗,111例ITP患儿中,完全反应91例(完全反应组)、有效12例(有效组)、无效8例(无效组)。
2.2 各组PA-Ig水平比较 完全反应组、有效组、无效组PA-IgG、PA-IgM水平均较对照组有明显升高(P<0.05);完全反应组、有效组PA-IgA水平与对照组比较差异无统计学意义(P>0.05),无效组PA-IgA水平较对照组明显升高(P<0.05)。ITP患儿各组间比较发现,完全反应组PA-IgG、PA-IgM水平明显低于有效组(P<0.05),但两组间PA-IgA差异无统计学意义(P>0.05);完全反应组PA-IgG、PA-IgM、PA-IgA水平明显低于无效组(P<0.05)。有效组PA-IgG、PA-IgM水平明显低于无效组(P<0.05),但两组间PA-IgA差异无统计学意义(P>0.05)。见表1。
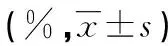
表1 各组PA-Ig水平比较
2.3 各组淋巴细胞亚群分子表达水平比较 完全反应组、有效组及无效组CD3+、CD3+/CD4+、CD3+/CD8+及CD19+水平与对照组差异均有统计学意义(P<0.05),而CD16+CD56+水平与对照组比较差异无统计学意义(P>0.05)。完全反应组、有效组及无效组间两两比较,CD3+、CD3+/CD4+、CD3+/CD8+、CD19+及CD16+/CD56+水平差异均无统计学意义(P>0.05)。见表2。
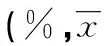
表2 ITP患儿淋巴细胞亚群分子表达比较±s)
3 讨 论
有研究认为体液免疫和细胞免疫共同参与了ITP的发病机制,导致自身免疫功能紊乱[7-8]。T细胞异常活化,导致B细胞被激活,B细胞产生针对自身血小板的抗体,该抗体在血液循环中与血小板表面相关抗原结合,抗体分子的Fc段暴露,单核-巨噬细胞系统对血小板破坏[9],导致外周血PLT减低。研究发现PA-Ig水平与全血PLT呈负相关[10]。
目前,PA-Ig检测作为ITP的辅助诊断得到广泛应用[11-12],而通过流式细胞术检测ITP患者体内PA-Ig水平,可以为临床诊断及治疗提供可靠的实验室依据。本研究中,患儿采用统一的ITP治疗方案,并通过早期治疗效果观察,发现患儿血液中PA-IgG、PA-IgM、PA-IgA高水平的表达明显影响患儿血液中PLT的恢复。同时,本研究发现患儿体内单一PA-Ig水平增高时,其治疗效果优于2种及以上PA-Ig水平增高时的治疗效果,可能原因为患儿体内同时存在大量复杂PA-Ig时,激素免疫调节机制不理想,不能很好地抑制单核-巨噬细胞系统对血小板的清除并减少自身抗体产生,而丙种球蛋白不能完全封闭单核-巨噬细胞系统的Fc受体,使脾脏与其他免疫器官仍然可以清除结合了自身抗体的血小板,从而使血小板在体内破坏程度无法得到明显改善[13]。因此,当ITP患儿血液中PA-Ig高水平表达或存在2种及以上PA-Ig水平增高时,其早期治疗效果往往不理想,外周血PLT达不到ITP治疗的预期标准。本研究中,无效组患儿体内PA-Ig相对复杂,且抗体水平明显高于其他组,因此该组患儿经过早期治疗,外周血PLT仍很难恢复,需要进一步调整治疗方案,延长治疗时间。
ITP的免疫异常是其发病机制的核心,而T、B淋巴细胞的功能状态在ITP的发生机制中起着关键作用。T细胞亚群是参与细胞免疫的主要成分,同时在抗原刺激下可以活化产生相应的细胞因子,执行细胞免疫及免疫调节功能。其中CD4+T细胞为免疫应答中的主要反应细胞,具有增强和扩大其他免疫细胞功能的作用,CD8+T细胞可对靶细胞产生细胞介导的细胞毒作用,同时对CD4+T细胞具有调节性免疫抑制作用。本研究中,ITP患儿各组CD3+、CD3+/CD4+、CD3+/CD8+表达水平与对照组均存在明显差异,提示T淋巴细胞免疫调节机制的紊乱,在ITP发生、发展过程中起重要作用[14-15]。同时,ITP患儿各组CD19+表达水平明显高于对照组,提示B淋巴细胞数量增多,而异常增殖的B淋巴细胞可以产生过多的自身抗体,附着在血小板表面,进而导致血小板的破坏增多。
综上所述,联合检测ITP患儿外周血PA-Ig及淋巴细胞亚群,可以及时了解患儿体内PA-Ig类型、水平及机体免疫调节等情况,这将为今后及时有效地进行ITP患儿个体化治疗和早期疗效评估,减少患儿治疗风险提供可能的实验依据。
[1]Terrell DR,Beebe A,Vesely SK,et al.The incidence of immune thrombocopenic purpura in children and adults:a critical review of published reports[J].Am J Hematol,2010,85(2):174-180.
[2]何志旭,尚峰.国内外原发免疫性血小板减少症诊断标准的比较[J].实用儿科临床杂志,2006,21(15):1035-1036.
[3]British Committee for Standards in Haematology General Haematology Task Force.Guidelines for the investigation and management of idiopathic thrombocytopenic purpura in adults,children and in pregnancy[J].Br J Haematol,2003,120(4):574-596.
[4]Geddis AE,Balduini CL.Diagnosis of immune thrombocytopenic purpura in children[J].Curr Opin Hematol,2007,14(5):520-525.
[5]秦平,侯明.2012版成人原发免疫性血小板减少症诊治的中国专家共识解读[J].临床血液学杂志,2013,26(3):151-155.
[6]中华医学会儿科学分会血液学组,中华儿科杂志编辑委员会.儿童原发性免疫性血小板减少症诊疗建议[J].中华儿科杂志,2013,51(5):382-384.
[7]Cui G,Liu X,Yao J.The effect of costimulatory factors in the pathogenesis of chronic idiopathic thrombocytopenic purpura[J].Huazhong Univ Sci Technology Med Sci,2003,23(4):352-355.
[8]马肖容,陈银霞,张王刚,等.特发性血小板减少性紫癜患者外周血共刺激分子的表达及与血小板抗体关系的临床研究[J].中国实验血液学杂志,2009,17(2):483-486.
[9]Johnsen J.Pathogenesis in immune thrombocytopenia:new insights[J].Hematol Am Soc hematol Educ Program,2012,2012(1):306-312.
[10]Iris TR,Jukka RA,Bernward ZE,et al.Initial management of children with newly diagnosed idiopathic thrombocytopenic purpura in the Nordic countries[J].Acta Pediatr,2006,95(6):726-731.
[11]Provan D,Stasi R,Newland AC,et al.International consensus report on the management of primary immune thrombocytopenia[J].Blood,2010,115(5):168-186.
[12]中华医学会血液学分会血栓与止血学组.成人原发免疫性血小板减少症诊治的中国专家共识(修订版)[J].中华血液学杂志,2011,32(3):214-216.
[13]竺晓凡.儿童原发免疫性血小板减少症诊断治疗原则[J].实用儿科临床杂志,2009,24(15):1214-1216.
[14]钟永根,封蔚莹,罗洪强,等.特发性血小板减少性紫癜患者外周血T细胞Fas-FasL和caspase-3凋亡相关蛋白的表达及其意义[J].中华血液学杂志,2008,5(29):329-332.
[15]Gu D,Chen Z,Zhao H,et al.Th1(CXCL10) and Th2(CCL2) chemokine expression in patients with immune thrombocytopenia[J].Hum Immunol,2010,71(6):586-591.
The effect of platelet-associated antibodies and lymphocyte subsets levels on early treatment evaluation in primary immune thrombocytopenia children*
ZHANGXue,CHENZhen-ping△,GONGWen-yu
(HematologyOncologyCenter,BeijingChildren′sHospital,CapitalMedicalUniversity;BeijingKeyLaboratoryofPediatricHematologyOncology;NationalKeyDisciplineofPediatrics,MinistryofEducation,Beijing100045,China)
Objective To study the effect of platelet-associated antibodies (PA-Ig) and lymphocyte subsets levels on early treatment evaluation in children with primary immune thrombocytopenia (ITP).Methods Flow cytometry was used to detect the levels of PA-IgG,PA-IgM,PA-IgA and lymphocyte subsets molecule expression in 111 cases of newly diagnosed children ITP and 27 healthy children (control group).In addition,the effect of early treatment in children ITP was assessed.Results The ITP children were divided into complete response (CR) group,partial response (PR) group and no response (NR) group,according to the early treatment effect.The levels of PA-IgG and PA-IgM in CR group,PR group and NR group were significantly higher than those in the control group (P<0.05).Compared to the control group,PA-IgA level in NR group was significant higher (P<0.05),however,there was no statistical difference of PA-IgA levels observed in CR group and PR group (P>0.05).The levels of PA-IgG and PA-IgM in CR group were statistical lower than those in PR group and NR group (P<0.05).The levels of PA-IgG and PA-IgM in PR group were significantly lower than NP group (P<0.05).The PA-IgA level of NP group was the highest.Compared with control group,there were significant difference of CD3+,CD3+/CD4+,CD3+/CD8+and CD19+in CR group,PR group and NR group (P<0.05).However,there was no significant difference of CD16+/CD56+between each ITP subgroups and control group (P>0.05).Conclusion Higher PA-Ig levels and a mixed high expression of PA-Ig in ITP children often predict poor outcome of early treatment,and lymphocyte subsets indicate cellular and humoral immune dysfunction in ITP children,which would provide an important laboratory basis for the follow-up treatment and adjustment solution.
platelet-associated antibodies; lymphocyte subsets; primary immune thrombocytopenia; children
国家自然科学基金资助项目(81200351);北京市自然科学基金资助项目(7152053);北京市医院管理局临床医学发展专项经费资助(ZY201404)。
,E-mail:chenzhenping@outlook.com。
10.3969/j.issn.1672-9455.2015.20.005
A
1672-9455(2015)20-2981-03
2015-03-15
2015-06-17)
作者介绍:张雪,男,本科,主管技师,主要从事临床血液学检验工作。△
