不同睑板腺按摩法联合药物治疗干眼的临床疗效比较
2015-03-12舒越昆李彩虹
巢 阳,郑 灿,舒越昆,李彩虹,姚 慧
干眼已成为最为常见的眼表疾病之一,引起干眼的原因众多[1],经典分类方法将干眼分为泪液生成不足型和蒸发过强型两类。 前者是因为泪腺疾病导致干眼, 后者主要指睑板腺功能障碍导致的干眼,其中因睑板腺功能障碍引起的泪液蒸发过强型尤为常见。 干眼可采用非药物治疗、药物治疗和手术治疗等多种方式,然而对于睑板腺功能障碍引起的干眼,临床大多采取患者自行睑板腺按摩或专业人员进行睑板腺按摩,结合局部滴用人工泪液进行治疗,但是对这两种不同睑板腺按摩方法治疗效果的对比研究尚未见文献报道。 因此,本研究选取我院确诊为干眼伴有睑板腺开口阻塞的患者, 观察不同睑板腺按摩法联合聚乙二醇及潇莱威滴眼液进行治疗的效果。
1 资料与方法
1.1 病例资料 选取2013 年1 月~2015 年1 月我科门诊确诊为干眼伴有睑板腺开口阻塞的患者134例(268 只眼),男性49 例,女性85 例,年龄40~76岁,平均56.7 岁。 纳入标准:眼部常规检查无其他眼表疾病, 均无风湿等全身免疫性疾病病史,发病后均未使用过不同的睑板腺按摩法和人工泪液。 干眼主观症状评分为2~3 分,睑板腺功能评分为2~3 分,角 膜 荧 光 素 染 色 评 分2~3 分,BUT<10 s,SIT <10 mm/5 min。 所有入组患者均被告知研究相关事宜并签署了知情同意书,且本研究通过医院伦理委员会批准。 采用信封法,将纳入对象随机分成两组:观察组63 例(126 只眼)和对照组71 例(142 只眼),两组年龄、性别以及干眼程度等临床资料比较均无显著差异(P >0.05),具有可比性。
1.2 病例纳入标准[2]纳入病例必须满足“1.2.2”睑板腺功能评分为2~3 分和“1.2.1”干眼主观症状为2~3 分,同时伴有以下检查中≥1 项阳性。
1.2.1 主观症状 眼部干涩、畏光、流泪、眼红、眼痒、异物感、烧灼感、视疲劳或视物模糊等。 干眼症状评分:无以上症状0 分,偶有1 分,经常2 分,持续3 分。
1.2.2 睑板腺功能异常(meibomian gland dysfuction,MGD)评分 正常0 分;睑缘充血、粗糙、增厚1分;开口有黄色黏稠分泌物阻塞,挤压无分泌物或少许黄色黏稠分泌物2 分;挤压有脂质分泌物排出3 分;挤压有泡沫样、颗粒状或牙膏状分泌物4 分。
1.2.3 泪膜破裂时间(break-up time, BUT)测定采用天津晶明YZB/津0367-2004 标准荧光滤纸条,首端折叠放在颞侧下结膜囊内, 注意不要接触角膜,待无菌荧光条被泪液湿润后取出,嘱患者眨眼,用同一台裂隙灯钻蓝光下观察自最后一次瞬目后睁眼至角膜出现第一个黑斑的时间为BUT,连续测量3 次,采用秒表纪录,取平均值。弱阳性7~10 s,阳性4~6 s,强阳性0~3 s。
1.2.4 角膜荧光素染色(FL) 在BUT 检查完后继续在裂隙灯钻蓝光下观察角膜,将角膜分为颞上、颞下、鼻上、鼻下4 个象限,观察各个象限内荧光素着染情况, 将角膜分鼻上、下及颞上、下4 个象限。角膜荧光素无染色为0 分, 有染色范围<1 个象限者为1分,1<染色范围<2 个象限者为2 分,2<染色范围<3 个象限者为3 分, 4 个象限均有染色者为4 分。
1.2.5 基础泪液分泌试验 (SIT) 采用天津晶明YZB/津0360-2004 型标准5 mm×35 mm 泪液检测滤纸条,患者于暗室中背光而坐,被检眼注视内上方,滤纸条首端反折放在下结膜囊中外1/3 处,另一端自然下垂,被测者向前注视,无表麻状态下测量5 min 时的滤纸条湿长。 弱阳性7~10 mm/5 min,阳性4~6 mm/5 min,强阳性0~3 mm/5 min。
1.3 治疗 观察组: 患者平卧, 双眼进行表面麻醉后,由眼科专科护士用翻眼镊分别夹住上下睑缘挤压至睑板腺阻塞分泌物排出,用无菌棉签清除睑缘分泌物,第1 w 2 次,以后1 次/w。 同时给予聚乙二醇(思然)眼液点双眼,1 滴/眼,3 次/d;潇莱威眼液点双眼,1 滴/眼,1 次/晚。
对照组:在眼科医师指导下,掌握方法后,由患者自行睑板腺按摩,每天早晚洗脸时热敷眼部5~10 min,用手指自行睑缘做按摩5 min,用无菌棉签清除睑缘分泌物。 同时联合使用思然及潇莱威眼液点双眼,用法同观察组。
1.4 疗效评价标准 分别在治疗前及治疗后1 w、1 个月及3 个月, 行患者干眼症状评分、MGD评分和FL、BUT 及SIT 检查。
显效:干眼症症状消失(干眼症状评分0 分),裂隙灯下检查睑板腺开口无阻塞, 且按摩睑板腺后无异常分泌物溢出(MGD 评分0 分),或睑缘有轻度充血、粗糙(MGD 评分0~1 分),角膜荧光染色无着色(FL 评分0 分),或少许点状着色,染色范围<1 个象限 (FL 评分0~1 分),BUT >10 s,SIT>10 mm/5 min;有效:干眼症状明显减轻(干眼症状评分1 分),裂隙灯下检查睑缘仍有充血或粗糙,开口无阻塞,挤压分泌物轻度混浊(MGD 评分1 分),角膜荧光有染色,1<染色范围<2 (FL 评分2 分),BUT 较治疗前延长,但仍<10 s,SIT 较治疗前增加, 但仍<10 mm/5 min;无效:干眼症症状及各项检查均无明显改善。
1.5 统计学方法 采用SPSS13.0 软件进行统计分析,病例数据采用例和百分率表示,组间率的比较采用χ2检验; 当最小理论频数<1 或总例数<40 时,利用Fisher 精确概率法检验,P <0.05 为差异有统计学意义。
2 结果
2.1 两组治疗不同时间疗效比较 治疗1 w、1 个月和3 个月后,观察组的显效率和总有效率均显著高于同时间对照组(P <0.05,表1)。
2.2 并发症 观察组仅有3 眼轻度角膜上皮擦伤,药物治疗3 d 痊愈。
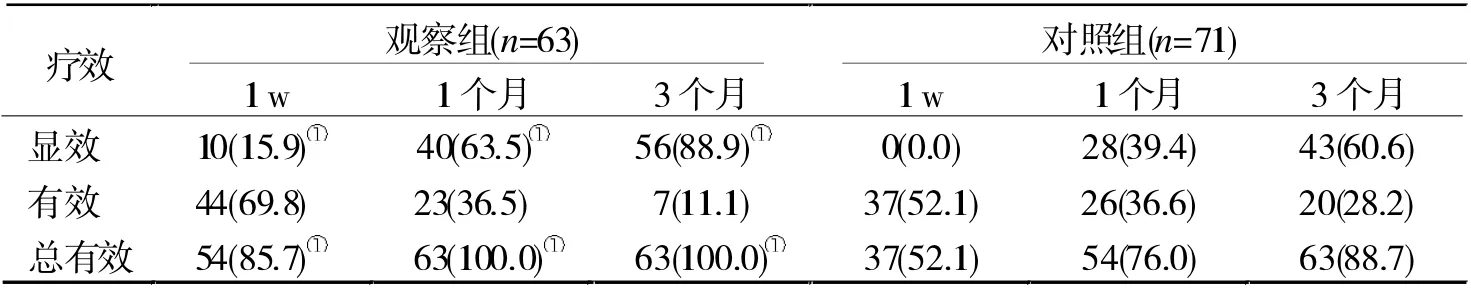
表1 两组治疗不同时间疗效比较[n(%)]
3 讨论
干眼(dry eye)是由于泪液的质与量的改变,或泪液动力学异常引起的泪膜不稳定导致眼表面的损害,引起眼不适等症状的一类疾病[3]。目前以1995年美国国立研究所制定的分类方法,将干眼分为蒸发过强型和泪液生成不足型,因睑板腺功能障碍所致的蒸发过强型干眼是主要类型[4]。 睑板腺分泌的脂质部分构成了泪膜的最表层, 起到稳定泪膜、阻止水样泪液过度蒸发的作用,而通过改善睑板腺功能,是提高治疗蒸发过强型干眼疗效的关键因素[5]。
睑板腺按摩是一种安全、有效、简便的方法,通过机械按摩的作用,促进睑板腺内的阻塞变质分泌物排出,保持睑板腺管通畅,促进脂质的正常分泌,延长泪膜破裂时间, 改善眼表泪膜的正常生理代谢,有效预防和治疗干眼。 而不同的睑板腺按摩方法对干眼的治疗效果不尽相同。 本研究结果显示,治疗1 w、1 个月和3 个月后, 观察组的显效率和总有效率均显著高于同时间对照组(P <0.05),表明由专科护士进行睑板腺按摩术的治疗效果好于患者自行按摩的效果。 分析原因是,专业睑板腺按摩术在干眼伴有睑板腺开口阻塞患者的治疗中,相比自行睑板腺按摩,与干眼症相关的临床症状改善更明显。 而患者自行睑板腺按摩治疗,往往因手法不正确、不到位,或嫌麻烦放弃按摩,可能是影响治疗效果的问题所在。
专业睑板腺按摩术是由专科护士在表麻下,用翻眼镊分别夹住上下睑缘适度挤压至睑板腺阻塞分泌物排出,有效地疏通阻塞的睑板腺开口,促进分泌物的排出,防止睑缘感染。 操作前,专科护士应清洁双手,向患者详细解释治疗过程,消除其恐惧心理,并训练患者眼球向上向下注视。 操作时,严格按照无菌操作标准进行,同时注意按摩的次数和疗程,以达到最佳治疗的效果。
综上所述,专业睑板腺按摩术联合药物治疗干眼安全可靠,方法简单易行,效果显著,值得临床推广。
[1] 李倩文,张仲臣,张佳楠. 干眼病患病相关因素的研究进展[J].中华临床医师杂志, 2013,7(18):8364-8367.
[2] Ozcura F, Aydin S, Helvaci MA, et al. Ocular surface disease index for the diagnosis of dry eye syndrome[J]. Ocul Immunol Inflamm,2007, 15(5): 389-393.
[3] 刘祖国, 彭娟. 干眼的诊断与治疗规范[J]. 眼科研究,2008, 26(3): 161-164.
[4] Cuevas M, Gonzalez-Garcia MJ, Castellanos E, et al. Correlations among symptoms, signs, and clinical tests in evaporative-type dry eye disease caused by meibomian gland dysfunction(MGD)[J].Curr Eye Res, 2012, 37: 855-863.
[5] 吴庆利. 睑板腺功能障碍引起干眼症的临床观察[J]. 中国现代医,2011,49(28):152-153.
