胸腔镜与开放手术治疗小儿先天性膈膨升的比较
2015-03-10赵成鹏段永福周晓波梅孝臣
赵成鹏 段永福 周晓波 梅孝臣
(河南省南阳市中心医院小儿外科,南阳 473000)
·临床论著·
胸腔镜与开放手术治疗小儿先天性膈膨升的比较
赵成鹏*段永福 周晓波 梅孝臣
(河南省南阳市中心医院小儿外科,南阳 473000)
目的 比较胸腔镜与开放手术治疗小儿先天性膈膨升的效果。 方法 2008年1月~2010年2月我院收治35例先天性膈膨升,年龄3个月~3.5岁,2009年1月前收治的17例行开放手术(开放组),右侧膈膨升采用开胸折叠修补膈肌,左侧膈膨升采用开腹手术修补;2009年1月以后的18例行胸腔镜修补膈肌(胸腔镜组)。比较2组手术时间、术中出血量、术中输血例数、放置胸腔引流例数、胸腔引流时间、术后膈肌下降情况、术后住院时间、复发率。 结果 与开放组比较,腹腔镜组手术时间长[(75.3±5.0)min vs. (64.2±5.1)min,t=6.501,P=0.000],但术中出血少[(5.6±0.4)ml vs. (18.5±1.2)ml,t=-43.172,P=0.000],放置胸腔引流比例少[27.8%(5/18) vs. 100.0%(17/17),P=0.000],胸腔引流时间短[(1.9±0.1)d (n=5) vs. (3.5±0.4)d,t=-8.723,P=0.000],术后住院时间短[(3.7±0.4)d vs. (5.6±0.5)d,t=-12.450,P=0.000]。2组术中输血例数、术后膈肌下降程度及复发率差异无显著性。 结论 胸腔镜治疗小儿先天性膈膨升与传统开放手术比较具有出血少、恢复快等优点。
膈膨升; 胸腔镜; 畸形; 婴幼儿
膈膨升是由于膈肌肌纤维发育不全或膈肌神经麻痹造成的膈肌非正常升高,常导致患侧肺泡塌陷或肺不张,影响肺通气[1]。婴幼儿肋骨为水平位,肋间肌较薄弱,呼吸运动主要依靠膈肌上下运动,因此先天性膈膨升的婴幼儿常出现呼吸困难、呼吸道反复感染、发育迟缓等症状。治疗婴幼儿先天性膈膨升的方法较多,随着微创技术的发展,胸腔镜逐渐应用于膈膨升的治疗中[2~4]。本研究比较2008年1月~2010年2月开放手术与胸腔镜治疗小儿先天性膈膨升的效果,旨在探讨胸腔镜在该疾病治疗中的优势。
1 临床资料与方法
1.1 一般资料
入组标准:先天性膈膨升伴呼吸困难、缺氧、反复呼吸道感染,胸部X线或CT检查提示膈肌抬高不少于3个肋间,排除获得性膈膨升。本组35例,男25例,女10例。年龄3个月~3.5岁,(16.0±1.5)月,其中3~6个月6例,6~12个月9例,12~24个月12例,>24个月8例。体重6.9~17.9 kg,(10.5±2.5)kg。临床表现主要为呼吸急促19例,进食或哭闹后发绀8例,反复呼吸道感染16例,呕吐5例,发育迟缓4例。患侧下肺叩诊浊音,14例呼吸音减弱。均经胸片X线检查,15例做胸部CT检查,证实为膈膨升,右侧29例,左侧6例;膈肌抬高3.0~6.0肋间,平均4.6肋间。2009年1月前收治的17例采用开放手术(开放组),2009年1月后18例采用胸腔镜治疗(胸腔镜组)。所有入组患儿均经家属知情同意后手术。2组年龄、性别、体重、发病部位等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
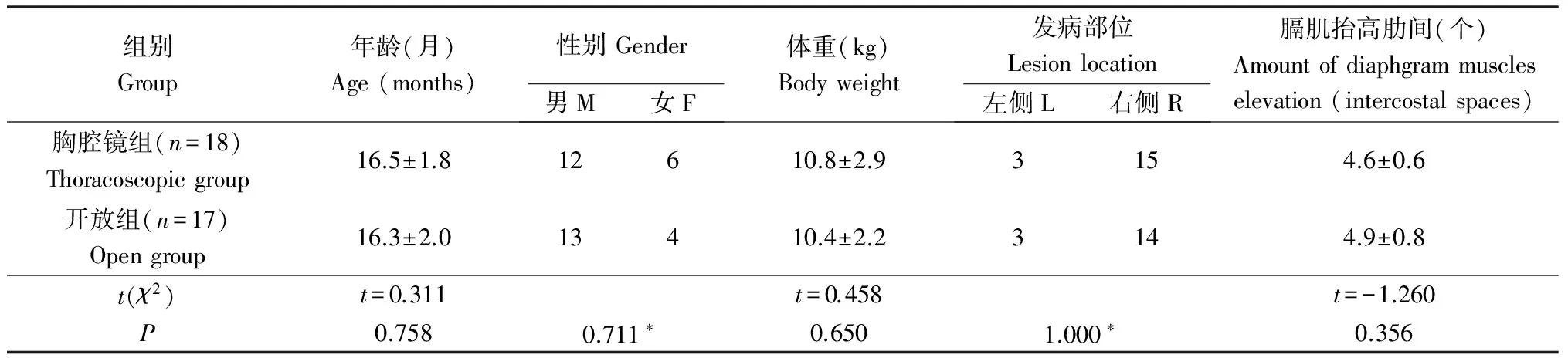
表1 2组一般资料比较Table 1 Comparison of clinical data between the two groups
*Fisher’s Exact Test
1.2 方法
1.2.1 手术方法 2组均采用气管插管静吸复合麻醉,给予压力控制通气方式行机械呼吸。开放手术组行传统开胸/开腹手术,右侧膈膨升采用开胸折叠修补膈肌,左侧膈膨升采用开腹手术进行修补;胸腔镜组采用胸腔镜修补膈肌。
开放组:①右侧膈膨升采用开胸手术,切口位于第6或第7肋间右胸后外侧,将膨升膈肌钳起,双层折叠,正常膈肌基底部缝合,再将折叠部分翻向背侧,与膈肌缝合。②左侧膈膨升采用开腹手术,左上腹部横切口,膈肌修补方法同开胸手术。
胸腔镜组:健侧卧位,头高足低,三孔法,肩胛骨尖下缘trocar置入5 mm胸腔镜,该trocar两侧第4肋间做2个操作孔。缓慢注入CO2(压力6~8 mm Hg,流量0.5 L/min)。当膈肌向腹腔下移后,降低CO2压力至3~5 mm Hg。提起、下压膨升异常膈肌,检查有无腹腔器官与膈肌粘连。膨升异常膈肌向腹腔内折叠,于正常膈肌肌层用2-0丝线横行间断或连续缝合正常的膈肌边缘,直至膈肌平直。
1.2.2 观察指标 比较2组手术时间,术中出血量(纱布称重法),术中输血例数,放置胸腔引流例数(肺组织与膈肌粘连多,分离创面渗血、渗出者放胸腔闭式引流),胸腔引流时间(术后引流液量少,肺听诊患侧与对侧呼吸音对称无减弱,夹闭胸腔闭式引流管12 h,再次肺听诊患侧与对侧呼吸音对称无减弱,再打开胸管12 h,引流管无气体排出,无液体或仅有少量液体排出,必要时行超声检查,患侧胸腔仅少量气、液,可拔胸腔闭式引流),术后住院时间(出院前腹腔B超检查膈肌下无积液或包裹形成),术后1个月膈肌下降情况,复发率。
2 结果
见表2。与开放组比较,胸腔镜组手术时间长,但术中出血少,放置胸腔引流病例比例少,胸腔引流时间短,术后住院时间短。2组术中输血例数、术后膈肌下降及复发率差异无显著性。术后随访开放组15例,胸腔镜组16例,随访时间0.5~4.5年,平均3.5年。呼吸困难伴喘息症状消失。均于术后1~2个月接受X线胸片检查,见双侧膈肌对称,双肺组织清晰。开放组1例术后2年半复发,胸腔镜组1例术后9个月复发,均再次行开放手术修补。2组复发率差异无显著性(P>0.05)。

表2 2组手术效果比较Table 2 Comparison of operative effects between the two groups
*Fisher’s Exact Test
3 讨论
膈膨升的治疗原则是恢复膈肌正常解剖位置和张力,主要方法是加固薄弱的膜性膈肌,主要目标是维持肺部正常容积和肺通气过程。小儿先天性膈膨升的手术方法较多,根据膈肌的解剖学结构,开放手术一般对左侧膈膨升采用经腹手术,对右侧膈膨升采用经胸手术。1996年Mouroux等[5]首先介绍胸腔镜下实施膈肌折叠术治疗膈膨升的方法,此后该术式逐渐在临床开展。近年来,胸腔镜治疗婴幼儿先天性膈膨升的报道逐渐增多,通过直接建立人工气胸,逐步对膨升的异常膈肌进行推挤和下压,令腹腔内器官回纳腹腔后修补膈肌,治疗膈膨升方便快捷。刘江斌等[6]比较开放手术与胸腔镜治疗小儿先天性膈膨升的临床疗效,结果证实与传统开放手术相比,胸腔镜手术具有手术时间短、出血少、恢复快、切口瘢痕小的优点。胡吉梦等[7]探讨幼儿膈膨升的临床特点、诊断及不同手术路径和术式的选择,24例膈膨升手术均在胸腔镜或腹腔镜下顺利完成,无中转开胸或中转开腹。谢川等[8]总结胸腔镜下膈肌折叠术治疗婴幼儿膈膨升的临床经验及疗效,15例均在胸腔镜下顺利完成膈肌折叠术。陶俊峰等[9]总结腔镜手术矫治新生儿及小婴儿膈膨升的治疗经验,12例顺利经胸腔镜完成手术,1例因合并胎粪性腹膜炎而中转开腹手术,术后胸片膈面位置均基本正常,随访3个月~2年,生长发育正常,无复发。
本研究比较开放手术与胸腔镜手术治疗小儿先天性膈膨升的效果。胸腔镜组手术时间长,分析原因可能为术中手术配合方面的因素。胸腔镜组术中出血少,放置胸腔引流病例比例少,胸腔引流时间短,术后住院时间短(P<0.01),因此胸腔镜治疗小儿先天性膈膨升与传统开放手术比较具有出血少、恢复快等优点,这与其他学者的研究结论相一致。
胸腔镜治疗婴幼儿膈膨升仍有许多值得探讨之处[10,11]。①手术时机:一些无明显症状的膈膨升患儿无须手术,保守观察治疗即可。但多数患儿由于损伤的膈肌对肺部的影响,常引起呼吸窘迫、反复发作的肺部感染等,应尽早手术。手术时机的选择在于:患侧肺部受到明显压迫,有明显的气促、气喘等症状。②手术路径:可经胸或经腹进行膨升膈肌的折叠手术,本组均采用胸腔镜途径,主要考虑术中右侧胸腔气胸后可有足够空间进行手术操作,且在缝合膈肌时可避免损伤肠管。若经腹腔进行操作,可能由于薄弱的膈肌未能得到加强而导致疗效不佳。③ trocar的放置及CO2气胸:胸腔镜主要有三孔法、四孔法,本组均采用三孔法。关于术中CO2气胸,婴幼儿血管对CO2的渗透率较高,若长时间接受CO2气胸可发生酸中毒,因此术中CO2气胸的压力选择尤为重要,既要为手术获得较为清晰的视野,又要尽量减少CO2对患儿血流动力学的影响。本组缓慢注入CO2(压力6~8 mm Hg,流量0.5 L/min),当膈肌向腹腔下移后,降低CO2压力至3~5 mm Hg,获得了较为满意的操作视野与空间。术后均无酸中毒。
通过对本组先天性膈膨升患儿的临床资料与随访情况总结,结合近年来国内外研究报道,我们认为对符合手术指征的小儿先天性膈膨升采用胸腔镜下膈肌折叠术治疗安全有效,与传统开放性手术相比具有诸多优势,临床医师在操作过程中应尽量提高熟练度,进一步减少操作时间,保证手术的疗效与安全性。
1 Matsubara H,Miyauchi Y,Ichihara T,et al.Thoracoscopic diaphragmatic plication for eventration of diaphragm in children using no-knife automatic suturing device.Kyobu Geka,2014,67(11):976-979.
2 Chou DW,Jao YT.Diaphragmatic eventration secondary to ectopic kidneys.Intern Med,2014,53(17):2017-2018.
3 Snyder CW,Walford NE,Danielson PD,et al.A simple thoracoscopic plication technique for diaphragmatic eventration in neonates and infants: technical details and initial results.Pediatr Surg Int,2014,30(10):1013-1016.
4 Rohan V,Bolin E,Hand W,et al.Right atrial compression due to diaphragmatic eventration after liver transplantation: successful treatment by diaphragmatic placation.Liver Transpl,2014,20(3):394-396.
5 Mouroux J,Padovani B,Poirier NC,et al.Technique for the repair of diaphragmatic eventration.Ann Thorac Surg,1996,62:905-907.
6 刘江斌,闰宪刚,陈 功,等.开放手术与胸腔镜治疗小儿先天性膈膨升的疗效对比观察.中华小儿外科杂志,2014,35(1):39-42.
7 胡吉梦,吴晔明,王 俊.腔镜手术治疗婴幼儿膈膨升24例临床分析.中华小儿外科杂志,2013,34(11):810-813.
8 谢 川,胡吉梦,吴晔明,等.胸腔镜下膈肌折叠术治疗婴幼儿右侧膈膨升.临床小儿外科杂志,2013,12(1):44-46.
9 陶俊峰,黄金狮,陶 强,等.经胸腔镜手术治疗13例新生儿及小婴儿膈膨升.临床小儿外科杂志,2014,13(1):10-12.
10 Yamashita J,Iwasaki A,Kawahara K,et al.Thoracoscopic approach to the diagnosis and treatment of diaphragmatic disorders.Surg Laparosc Endosc,1996,6(6):485-488.
11 Shalaby R,Gabr K,Al-Saied G,et al.Thoracoscopic repair of diaphragmatic hernia in neonates and children: a new simplified technique.Pediatr Surg Int,2008,24(5):543-547.
(修回日期:2015-04-01)
(责任编辑:王惠群)
Comparative Study Between Thoracoscopic and Open Surgery for Congenital Diaphragmatic Eventration in Children
ZhaoChengpeng,DuanYongfu,ZhouXiaobo,etal.
DepartmentofPediatricSurgery,NanyangCentralHospital,Nanyang473000,China
Correspondingauthor:ZhaoChengpeng,E-mail:zhaochengpeng112@163.com
Objective To compare clinical effects between thoracoscopic and open surgery for congenital diaphragmatic eventration in children. Methods Out of 35 children aged from 3 months to 3.5 years old with congenital diaphragmatic eventration, 17 cases (open group) received open surgery between January 2008 and January 2009 and 18 cases (thoracoscopic group) received thoracoscopic surgery between January 2009 and January 2010. In the open group, thoracotomy for diaphragmatic repair was applied to those with right diaphragmatic eventration while laparotomy was used in those with left diaphragmatic eventration. In the thoracoscopic group, minimally invasive surgery under thoracoscope was performed. The operation time, blood loss, number of intraoperative transfusion, cases needing chest drainage, duration of drainage, diaphgram muscles descent after operation, length of hospital stay, and incidence of recurrence were compared between the two groups. Results As compared with the open group, the thoracoscopic group received longer operation time [(75.3±5.0) min vs. (64.2±5.1) min,t=6.501,P=0.000], less blood loss [(5.6±0.4) ml vs. (18.5±1.2) ml,t=-43.172,P=0.000], lower proportion of chest drainage [27.8% (5/18) vs. 100.0% (17/17),P=0.000], shorter duration of drainage [(1.9±0.1) d vs. (3.5±0.4) d,t=-8.723,P=0.000], and shorter length of stay [(3.7±0.4) d vs. (5.6±0.5) d,t=-12.450,P=0.000]. No significant differences were recorded between the two groups in number of intraoperative transfusion, diaphgram muscles descent after operation, and incidence of recurrence.Conclusion Thoracoscopic surgery has characteristics of less intraoperative blood loss and rapid postoperative recovery in the treatment of congenital diaphragmatic eventration in children.
Diaphragmatic eventration; Thoracoscope; Malformation; Children
R726.1
A
1009-6604(2015)06-0502-04
10.3969/j.issn.1009-6604.2015.06.006
2014-10-21)
* 通讯作者,E-mail:zhaochengpeng112@163.com
