MRI对亚临床胆红素脑损伤诊断的价值
2015-03-08严文康蓝博文张坤尧
方 兴 严文康 郑 欣 蓝博文 张坤尧
(惠州市中心人民医院儿科,广东 惠州 516001)
·临床实践·
MRI对亚临床胆红素脑损伤诊断的价值
方 兴 严文康 郑 欣 蓝博文 张坤尧
(惠州市中心人民医院儿科,广东 惠州 516001)
目的:探讨MRI对亚临床胆红素脑损伤诊断的价值。方法:回顾性分析2012 年1月至2014年12月本院收治的130例高胆红素血症但未达到胆红素脑病诊断标准(亚临床胆红素脑损伤)的新生儿的临床资料,按MRI有无发现苍白球对称性T1W1 高信号改变分为脑损伤组(52例)及非脑损伤组(78例),比较两组胆红素水平、头颅 MRI 表现、神经发育情况。结果:脑损伤组的血清总胆红素、间接胆红素、直接胆红素等指标均显著高于非脑损伤组(P<0.01);脑损伤组例数随着血清总胆红素水平升高而增加,STB≥513 μmol/L者占88.5%,明显高于非脑损伤组(P<0.01);治疗后两组患儿贝利婴幼儿发育量表MDI、PDI等评估指标均有提高,而脑损伤组MDI、PDI等指标水平提升幅度显著高于非脑损伤组(P<0.01),两组比较差异无统计学意义(P>0.05);治疗后脑损伤组MDI、PDI值≥85分者分别占90.4%、86.5%,显著高于非脑损伤组(P<0.05)。结论:血清胆红素浓度与脑损伤密切相关;血清总胆红素513 μmol/L可作为引起亚临床胆红素脑损伤的阈值。对达到亚临床胆红素脑损伤阈值的新生儿应及时进行早期干预,以避免亚临床胆红素脑损伤的出现。头颅MRI检查可及时发现亚临床胆红素脑损伤,早期干预治疗可改善其预后。
高胆红素血症;脑损伤;核磁共振;新生儿胆红素脑病;足月儿
亚临床胆红素脑损伤是指高胆红素血症新生儿未达到胆红素脑病的诊断,却出现了脑损伤MRI特征表现[1]。本研究回顾性分析2012 年1月至2014年12月本院收治的130例高胆红素血症但未达到胆红素脑病诊断标准的新生儿的临床资料,旨在明确MRI在诊断新生儿亚临床胆红素脑损伤中的价值。
1 资料与方法
1.1 一般资料
1.1.1 纳入标准 足月儿;新生儿高胆红素血症但未达到胆红素脑病诊断的患儿。
1.1.2 排除标准 感染性疾病、遗传代谢性疾病及内分泌疾病;一氧化碳中毒表现及病史。
本组患儿130例,男 66例,女 64 例;平均胎龄(39.6±1.4)周;平均出生体质量(3 132.3±490.2)g。按MRI有无发现苍白球对称性T1W1 高信号改变分为脑损伤组(52例)及非脑损伤组(78例)。两组患儿性别、胎龄、出生体重等基线特征差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 病理性黄疸诊断标准[2]生后24 h内出现黄疸;血清胆红素足月儿>221.0 μmol/L、早产儿>257.0 μmol/L。
1.2.2 新生儿胆红素脑病诊断标准[3]以Shapiro定义为标准,即实验室检查证明高胆红素血症存在,脑干听觉诱发电位不同程度异常,并同时具有至少两项神经系统症状,包括嗜睡、拒乳、尖叫、四肢张力增高、角弓反射、双眼凝视、抽搐。可除外缺血缺氧性脑病、颅内感染、先天性神经系统疾病等。
1.2.3 亚临床胆红素脑损伤诊断标准[1]①符合病理性黄疸诊断标准;②未达到胆红素脑病诊断标准;③MRI发现苍白球对称性T1W1高信号改变。
1.3 治疗方法[4]
入院后行血胆红素水平[总胆红素(STB)、间接胆红素(UCB)、直接胆红素(CB)]检查,脑干听觉诱发电位检查以及MRI检查(横切面T1WI、T2WI、FLAIR和矢状面T2WI检查)。
脑损伤组:①给予LED光源双面蓝光治疗及药物治疗(包括白蛋白、静脉注射免疫球蛋白);②6 h后复查黄疸及血胆红素水平,如黄疸加剧,达到胆红素脑病早期表现的患儿出组;以后每天复查胆红素水平直至出院;③第7、14天行新生儿神经测定,住院期间完成听力筛查,异常患儿采取早期干预措施;④1、3、6月龄及1周岁复查头颅MRI,观察其变化;⑤出院后每月复诊随访至2岁,用贝利婴幼儿发育量表[5]评估患儿神经发育情况,异常患儿早期干预并对治疗效果进行跟踪。
非脑损伤组:常规给予LED光源双面蓝光治疗及药物治疗(包括白蛋白、静脉注射免疫球蛋白),出院后每月复诊随访至2岁,用贝利婴幼儿发育量表评估患儿神经发育情况。
1.4 观察指标
观察两组婴幼儿的脑干听觉诱发电位检查变化、头颅 MRI的影像特征、胆红素水平、智力发育指数(MDI)及精神运动发育指数(PDI)。采用贝利婴幼儿发育量表 MDI 及 PDI 评分标准[5]进行评估:非常优秀:≥130分;优秀:120~129分;中上:110~119分;中等:90~109分;中下:80~89分;临界状态:70~79分;发育迟缓:≤69分。
1.5 统计学处理
2 结 果
2.1 两组脑干听觉诱发电位检查变化情况
脑损伤组与非脑损伤组脑干听觉诱发电位检查均无异常变化。
2.2 两组患儿血清胆红素水平的比较
脑损伤组血清CB、UCB、STB等指标均显著高于非脑损伤组(P<0.01), 见表 1。
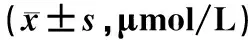
表1 两组血清胆红素指标的比较
注: CB:直接胆红素;UCB:间接胆红素;STB:总胆红素;与非脑损伤组比较,*P<0.01
2.3 血清总胆红素水平颅脑MRI特征变化的关系
52例脑损伤组患儿颅脑MRI检查均显示T1WI征象苍白球对称性高信号,其中SE 21例、IR 13例、FFE 40例。脑损伤组例数随着血清总胆红素水平升高而增加,明显高于非脑损伤组(P<0.01)。见表 2。

表2 血清总胆红素水平与脑损伤的关系[例(%)]
注:与非脑损伤组比较,*P<0.01
2.4 两组患儿的神经发育情况比较
治疗前,脑损伤组患儿贝利婴幼儿发育量表MDI、PDI等评估指标均低于非脑损伤组(P<0.05);治疗后两组患儿贝利婴幼儿发育量表MDI、PDI等评估指标均有提高,而脑损伤组的MDI、PDI等指标水平提升幅度显著高于非脑损伤组(P<0.01),治疗后两组比较差异无统计学意义(P>0.05),见表3。

表3 治疗后两组患儿的神经发育情况评估比较±s,分)
注:与非脑损伤组比较,*P<0.05;与治疗前比较,△P<0.01。
2.5 治疗后两组患儿贝利发育量表MDI、PDI分布比较
治疗后脑损伤组MDI、PDI值≥85分者分别占90.4%、86.5%,均显著高于非脑损伤组(P<0.05),见表4。
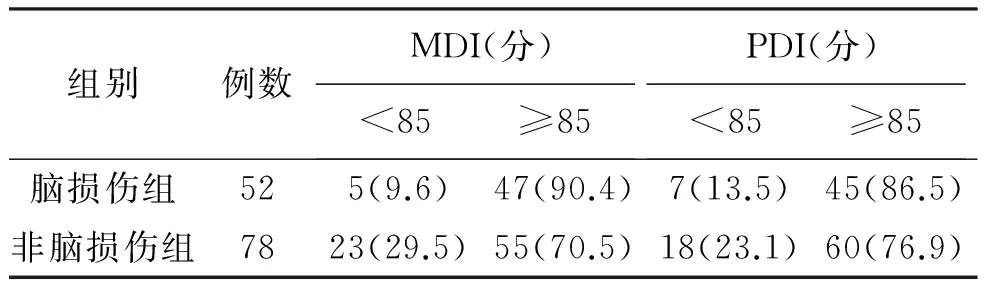
表4 两组治疗后患儿贝利量表PDI、MDI分布情况[例(%)]
3 讨 论
新生儿胆红素脑病是高胆红素血症的严重并发症之一,病死率极高,是儿童听力障碍、视觉异常及智力发育落后的重要原因[6]。随着人们对新生儿高胆红素血症认识的提高及对核黄疸诊疗技术的进步,胆红素脑病的诊断除临床特征外,在实验室检查及神经影像等临床检查手段方面的研究取得了巨大的进步[7]。MRI已经成为新生儿胆红素脑病的常规检查手段。
值得注意的是,临床上部分高胆红素血症患儿未达到胆红素脑病的诊断,MRI检查却发现苍白球对称性T1W1高信号改变,即所谓的亚临床胆红素脑损伤。应用颅脑 MRI检查监测新生儿高胆红素引发的脑损伤已普遍应用于临床,其影像学特征主要表现为T1WI苍白球对称性高信号,原因可能是星形胶质细胞急性期反应,神经细胞沉积胆红素,破坏神经细胞质膜所致[8]。头颅MRI检查出现基底神经节区高强度信号是早期发现亚临床胆红素脑损伤的重要标志。脑干听觉诱发电位则是检验急性胆红素毒性的敏感指标之一。本研究中全部患儿脑干听觉诱发电位无异常,也进一步说明本组病例未达到新生儿胆红素脑病的程度。血清胆红素浓度作为胆红素脑病危险性的主要评估标准,一定程度上也可反映胆红素脑病的严重程度。有研究显示,当血清胆红素达到452 μmol/L时,临床上出现胆红素脑病的危险性较高[9-10]。本研究结果显示,脑损伤组血清总胆红素、间接胆红素、直接胆红素等指标均明显高于非脑损伤组,提示血清胆红素浓度与脑损伤密切相关。而脑损伤组血清总胆红素≥513 μmol/L者占88.5%,提示血清总胆红素513 μmol/L可看作是引起亚临床胆红素脑损伤的阈值,与文献[11]报道符。脑损伤组采用LED光源双面蓝光治疗及药物治疗,随访期间进行神经测定、听力筛查,发现异常情况予以早期干预,结果显示,经治疗后两组患儿贝利婴幼儿发育量表MDI、PDI等评估指标均有提高,而脑损伤组的MDI、PDI等指标水平提升幅度度显著高于非脑损伤组, 治疗后脑损伤组的MDI、PDI值≥85分者所占比例分别为 90.4%、86.5%,显著高于非脑损伤组。
综上所述,血清胆红素浓度与脑损伤密切相关;血清总胆红素513 μmol/L可作为引起亚临床胆红素脑损伤的阈值;对达到亚临床胆红素脑损伤阈值的新生儿应及时进行早期干预,以避免亚临床胆红素脑损伤的出现;头颅MRI检查可及时发现亚临床胆红素脑损伤,早期干预治疗可改善其预后。
[1] 汤行录,刘 婵, 陈尚勤, 等. 亚临床胆红素脑损伤的MRI诊断[J]. 中华围产医学杂志,2010,13(3):173-174.
[2] 沈晓明,王卫平.儿科学[M].第7版.北京:人民卫生出版社,2008:114-117.
[3] 翁淑萍, 施跃全, 方如旗, 等. 新生儿急性胆红素脑病的磁共振成像表现及其诊断价值[J]. 福建医科大学学报, 2012,46(1):64-67.
[4] 方 兴.核磁共振对发现亚临床胆红素脑损伤的研究[J].医药前沿, 2014,13(5):11-12.
[5] 易受蓉.贝利婴幼儿发育量表手册(中国城市修订版)[M].长沙:湖南医科大学出版社,1992:1-82.
[6] 张国凤.母乳性黄疸的鉴别诊断[J].中国实用儿科杂志,2009,16(3):131-132.
[7] 郭铁军, 温红辉, 潘 宜, 等. 静注免疫球蛋白治疗新生儿溶血病的疗效观察[J]. 中华生物医学工程杂志, 2002, 8(1): 47-48.
[8] 汪洪先. 新生儿高胆红素血症前白蛋白检测及临床意义[J].中国医药导刊[J],2013,27(21):153-156.
[9] 李丽芳, 杨永礼, 习培文,等.168例新生儿高胆红素血症病因分析及防治[J].中国医药导刊,2009,36(3):153-156.
[10] 蔡宇红, 沈向梅, 刘 燕. 蓝光照射治疗新生儿高胆红素血症42例临床观察[J]. 中华妇幼临床医学杂志 ,2012,8(1):153-156.
[11] 丁晓华, 吴珠明, 郭 宇, 等.358 例足月新生儿高胆红素血症临床分析[J]. 中国妇幼保健 ,2012,27(9):153-156.
(本文编辑:张辉)
Diagnostic value of MRI in subclinical bilirubin brain damage
FangXing,YanWenkang,ZhengXin,LanBowen,ZhangKunyao
(DepartmentofPediatrics,HuizhouCentralPeople′sHospital,Huizhou516001,Guangdong,China)
Objective:To investigate the diagnostic value of magnetic resonance imaging (MRI) in subclinical bilirubin brain damage. Methods: A retrospective analysis was conducted of clinical data from 130 newborns with hyperbilirubinemia but not fulfilling the diagnostic criteria for bilirubin encephalopathy (subclinical bilirubin brain damage) in our hospital between January 2012 and December 2014. According to the presence of symmetric high signal at globus pallidus on T1W1-weighted MRI, the newborns were devided into brain injury group (n=52) and non-brain injury group (n=78). The two groups were compared for bilirubin levels, brain MRI findings, and nerve development. Results: The levels of serum total bilirubin (STB), indirect bilirubin and direct bilirubin were significantly higher in the brain injury group than those in the non-brain injury group (P<0.01). The number of newborns with brain injury increased with higher total serum bilirubin levels. 88.5% of all brain injury cases having STB≥513μmol/L, and this rate was significantly higher than as found for the non-brain injury group (P<0.01). After treatment, the values of PDI and MDI in Bailey Infant Development Scale were increased in both groups. While the increases in MDI and PDI were greater in the brain injury group than in the non-brain injury group (P<0.01), the absolute values of these two indexes were comparable between groups after treatment (P>0.05). The proportions of newborns with post-treatment PDI and MDI≥85 were significantly higher in the brain injury group (90.4% and 86.5%, respectively) than those in the non-brain injury group (P<0.05). Conclusion: The serum bilirubin level is closely related to brain injury. A serum total bilirubin of 513μmol/L can be used as a threshold for subclinical bilirubin brain damage. Newborns with this threshold bilirubin level should be intervened early in order to avoid occurrence of subclinical bilirubin brain injury. Brain MRI can detect subclinical bilirubin brain damage and therefore allow for early treatment and better prognosis.
hyperbilirubinemia; brain injury; MR; neonatal bilirubin encephalopathy; full-term infant
10.3969/j.issn.2095-9664.2015.04.019
方 兴(1981-),男,硕士,主治医师。
R722.1
A
2095-9664(2015)04-0066-03
2015-02-17)
研究方向:儿童重症。
