呼吸肌训练联合药物对中重度COPD稳定期患者炎性因子及生活质量的影响
2015-03-06郝红黄勇
郝红 黄勇
慢性阻塞性肺疾病(COPD)是临床常见的一种严重的呼吸系统疾病,药物是主要的治疗手段,其中支气管扩张剂为最常用的药物,但由于该病的病程长,稳定期需要长期用药,费用昂贵,不利于基层医院推广。因此寻求经济实用的治疗方法是临床研究的方向。在稳定期进行干预是减少病情发作次数、改善肺功能具有重要意义,临床对于稳定的治疗已经日趋重视,并进行深入研究,近年,我们采用在药物治疗的基础上指导患者进行康复训练,报道如下。
1 资料与方法
1.1 一般资料 选择2012年10月至2013年11月我院收治的符合纳入标准的COPD患者87例,按照随机就诊顺序分为康复训练组(n=51)和对照组(n= 36)。康复训练组中,男32例,女19例;年龄51~72岁,平均年龄(65±11)岁;病程2~16年,平均(6.1± 1.2)年;COPD病情分级:Ⅱ级33例,Ⅲ级18例。对照组中,男22例,女14例;年龄50~74岁,平均(65± 11)岁;病程2~14年,平均(6.4±1.8)年;COPD分级:Ⅱ级24例,Ⅲ级12例。2组一般资料有可比性。
1.2 病例入选标准
1.2.1 诊断标准:①符合中华医学会呼吸病学分会慢性阻塞性肺疾病学组“慢性阻塞性肺疾病诊治指南(2007年修订版)”中关于稳定期的诊断标准[1]。根据肺功能将病情严重程度分为4级,其中中度(Ⅱ级)特征为FEV1/FVC<70%,50%≤FEV1占预计值百分比<80%,气流受限进一步恶化,并有症状进展,气短,运动后更为明显。此时,由于呼吸困难或疾病加重,患者常去医院就诊。重度(Ⅲ级)特征为FEV1/FVC<70%,30%≤FEV1占预计值百分比<50%,气流受限较中度更加恶化,气短加重,并反复出现,严重影响患者生活质量。稳定期是指患者咳嗽、咳痰、气短等症状临床症状稳定或症状轻微。
1.2.2 选择标准:①符合中西医诊断标准[2],肺功能为Ⅱ~Ⅲ级;②患者入组前2个月未使用糖皮质激素剂,1个月内未急性加重;③入组前2周未使用支气管扩张剂,且支气管扩张试验阴性;④心、肝、脾、肺、肾等严重器质性疾病及全身性疾病,肿瘤及其他危及生命的患者;⑤患者生活基本自理,不需使用呼吸机,意识清楚,无认知障碍,且能正确掌握本研究所用治疗的操作方法;⑥年龄50~75岁;⑦对本研究所用相关药物无过敏;⑧近3个月未参与其他临床研究者;⑨知情同意,并签署知情同意书。
1.2.3 排除标准:①严重心血管、心、肝、肾疾病及免疫系统疾病者;②合并有支气管哮喘、肺癌、肺结核、肺间质纤维化等慢性呼吸系统疾病等导致的气喘气促者或临床明显表现为支气管扩张者;③伴有高碳酸血症、糖尿病、甲亢者;④有精神疾者及认知功能障碍者;⑤需要长期氧疗者;⑥严重程度分级为Ⅰ或Ⅳ级者。
1.3 治疗方法
1.3.1 对照组参照“慢性阻塞性肺疾病诊治指南”对患者给予营养支持疗法,并进行健康指导,并采用支气管扩张剂沙美特罗替卡松气雾剂(葛兰素史克公司生产,规格25 μg/125 μg)两揿,早晚各1次;痰多者加盐酸氨溴索片(上海勃林格殷格翰药业有限公司,国药准字H20030360)2片,3次/d,口服;气喘明显者加氨茶碱片(安徽东盛制药有限公司,国药准字H20055283)0.2 g,3次/d,口服。
1.3.2 康复训练组:①缩唇呼吸:教患者练习在嘴唇半闭(缩唇)时呼气,类似于吹口哨的嘴形,使气体徐徐而出,吸气时闭嘴用鼻缓慢吸气,稍屏气后行缩唇呼气)。②腹式呼吸训练:患者舒适位,站立或坐位,左手置于胸前,右手置于腹部,鼻子慢慢深吸气,尽力将腹部鼓起,然后以口呼吸,尽量将腹内收(此时口型为鱼口状),呼吸要深而,尽量延长呼气时间,10 min/次左右。③人工对抗阻力呼吸训练:选容量为600~1 200 ml西班牙产LEVENTON(莱温顿)三球呼吸训练器气球:患者先深吸气,然后含住气球吸嘴,收拢嘴唇,使吸嘴将舌体下压,保持口腔及呼吸道通畅,缓慢用力吸气,自我调节吸气流速,直至3个浮标球全部吸起,要循序渐进,以不疲劳为度,尽量将吸气时间保持较长,使浮标球在在相应的高度停留时间长,然后将吸嘴拔出,缓慢缩唇呼气,放松休息2 min后下次锻炼。以上方法强度要循序渐进,注意防止过度换气,出现头晕、目眩、气急。2~3次/d,10 min/次左右。
1.4 观察指标检测
1.4.1 肺功能检测:采用美国Medgraphics(麦加菲) PlatinumEliteDL型肺功能仪,检测两组患者肺功改变情况,包括和治疗后第1秒用力呼气容积(FEV1)、用力肺活量(FVC),FEV1/FVC。
1.4.2 血气分析:采用丹麦ABL800血气分析仪,分别于治疗前后抽取两个试验组患者股动脉血,测定动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)和血氧饱和度(SaO2)。
1.4.3 血清炎性因子:2组试验对象治疗前后均清晨取空腹取肘静脉血,室温静置2 h后以3 000 r/min离心15 min,分离血清,置于-20℃冰箱保存,检测血清炎性因子白细胞介素(IL)-6、8、10、13及和肿瘤坏死因子-α(TNF-α)。采用双抗夹心酶联免疫吸附法(ELISA)进行检测,试剂盒由上海酶联生物研究所生产提供,操作步骤要严格按照说明书进行。
1.5 生活质量判定 采用COPD生存质量评分表(CAT问卷),分值范围为0~40分,包括咳嗽、痰、胸闷、气喘、楼梯的感觉、家务活动、外出信心、睡眠和精力8个项目,每个项目0~5分,请患者标记最能反应当前状况的选项,得分越高说明患者生活质量越差。
1.6 统计学分析 应用SPSS 11.0统计软件,计量资料以±s表示,采用t检验,计数资料率比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组治疗前后肺功能比较 2组治疗后的肺功能均显著性提高(P<0.05),且康复训练组的肺功能提高效果优于对照组(P<0.05)。见表1。
表1 2组治疗前后肺功能比较 ±s
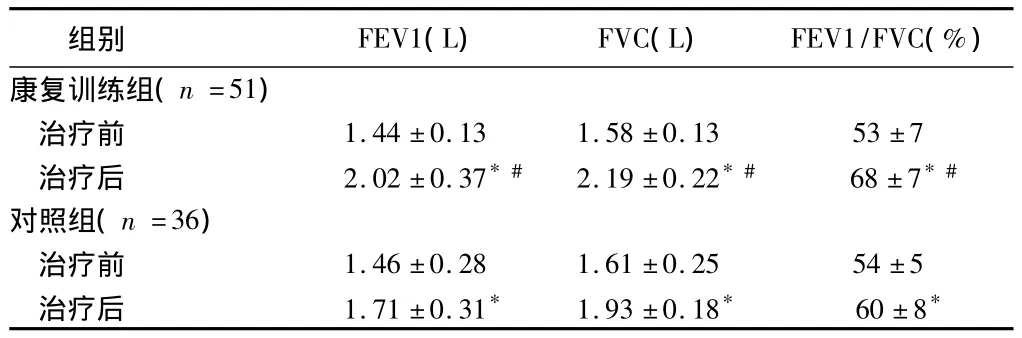
表1 2组治疗前后肺功能比较 ±s
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 FEV1(L) FVC(L) FEV1/FVC(%)康复训练组(n=51)治疗前 1.44±0.13 1.58±0.13 53±7治疗后 2.02±0.37*# 2.19±0.22*# 68±7*#对照组(n=36)治疗前 1.46±0.28 1.61±0.25 54±5治疗后 1.71±0.31* 1.93±0.18* 60±8*
2.2 2组患者治疗前后血气分析变化情况 2组治疗后血气分析各项指标均改善(P<0.05),康复训练组改善更加明显(P<0.05)。见表2。
表2 2组治疗前后血气分析变化情况 ±s

表2 2组治疗前后血气分析变化情况 ±s
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 PaO2(mm Hg) PaCO2(mm Hg) SaO2(%)康复训练组(n=51)治疗前 56±3 53±5 73.3±2.2治疗后 72±7*# 42±7*# 88.4±7.0*#对照组(n=36)治疗前 55±6 54±6 73.3±6.0治疗后 60±7* 50±7* 80.7±8.4*
2.3 2组患者治疗前后血清炎性因子变化情况 康复训练组的各项指标改善更优于对照组(P<0.05)。见表3。
表3 2组患者治疗前后血清炎性因子变化情况 ng/L,±s

表3 2组患者治疗前后血清炎性因子变化情况 ng/L,±s
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 IL-6 IL-8 IL-10 IL-13 TNF-α康复训练组(n=51)治疗前 94±14 105±41 27±4 16±3 29±6治疗后 26±7*# 67±13*# 39±8*# 10±3*# 21±4对照组(n=36)治疗前 91±19 104±30 29±5 14±5*# 29±3治疗后 40±10* 83±12* 32±4* 14±5*#24±5
2.4 2组患者治疗前后CAT问卷评分 康复训练组及对照组在治疗后CAT问卷评分均下降,说明生活质量升高(P<0.05),且康复训练组高于对照组(P< 0.05)。见表4。
3 讨论
目前,COPD高发病率及病死率已经受到世界关注。2011年美国内科医师学会提出中重度稳定期COPD治疗目的是延缓肺功能下降,预防和治疗急性加重,缓解改善临床症状,提高生活质量,降低住院率和病死率[3]。目前主要的治疗方法是吸入长效支气管扩张剂,以松弛支气管平滑肌、扩张支气管,缓解气流受限。但是最新的研究已经开始重视免疫调节、气道炎性因子与COPD的发病关系[4,5]。
表4 2组患者治疗前后CAT问卷评分 分,±s

表4 2组患者治疗前后CAT问卷评分 分,±s
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 CAT 问卷评分康复训练组(n=51)治疗前29±4治疗后 20±5*#对照组(n=36)治疗前28±3治疗后 25±4*
蔡蓉等[4]研究显示,在慢性阻塞性肺疾病急性加重期存在着IL-6、IL-8、TNF-α水平升高,且经治疗后下降,说明检测相关炎性因子指标有助于判断患者病情变化及预后。李磊等[5]研究发现,COPD稳定期患者的气道内仍然存在中性粒细胞的浸润和血清炎性因子水平的高表达,提示在COPD稳定期依然存在气道内局部炎性反应,检测血清炎性因子水平对判断稳定期的病情也有意义。COPD患者机体内形成的免疫复合物、内毒素等均可刺激单核巨噬细胞和血管内皮细胞产生IL-6、IL-8、IL-10、IL-13和TNF-α等炎性因子的释放或刺激其他炎性介质的释放,从而形成广泛累及气道和肺部的炎性,以及血清中炎性因子水平升高的全身炎性反应。以血清炎性因子表达升高为特点的全身性炎性反应。TNF-α的升高源于肺泡巨噬细胞,是炎性反应中的中枢调节因子,可促进IL-6、IL-8在内的多种炎性介质的释放,还能促进气道黏液细胞化生和高分泌状,使患者氧分压下降,加重呼吸困难和肺气肿。IL-6为前炎性细胞因子,是重要免疫调节及抗炎细胞因子,其水平升高能刺激血管内皮细胞释放白细胞趋化因子,损伤血管内皮细胞,易造成肺损伤,该因子也是反映肺功能损伤程度及呼吸困难最好的炎性因子指标。IL-8由单核巨噬细胞产生,能激活中性粒细胞,导致患者气道结构及管壁局部损伤。IL-10是一种抗炎性细胞因子,可抑制炎性反应的过程。此外,这些炎性介质可增加肌肉的氧化应激反应,形成大量自由基,细胞蛋白降解,进而导致肌肉组织减少,出现“肌肉消耗”,同时局部的缺血-再灌注也会导致活性氧簇的增加,加重肌肉障碍。目前,呼吸肌训练的具体作用机制尚不十分明确,尤其是抗炎作用,特别是对慢性炎性的抗炎作用,为近年来学者有所关注。本研究结果显示,进行呼吸肌康复训练的患者,外周血促炎因子IL-6、IL-8、IL-13、TNF-α的表达显著下降,抗炎因子IL-10表达明显提高,说明呼吸肌康复训练能够提高COPD患者全身的抗炎能力,降低患者炎性水平,对COPD防治具有作用,但是其具体的作用还有待相关的试验进行研究。
COPD患者大都存在呼吸肌力下降,呼吸肌能量供需失衡病理改变。近年来,呼吸肌训练已被大量临床证实是COPD稳定期治疗的有效手段[6]。适当的呼吸肌康复训练可以明显改善COPD患者呼吸肌耐力,增加通气功能,提高气体交换能力,增加有氧代谢能力,减少耗氧量,还能够扩张痉挛的小动脉,从而提高COPD患者肺泡气的氧分压和肺内的氧弥散量,增加通气量和残气量,防止肺泡萎陷,提高动脉血中的氧分压,降低二氧化碳分压,改善动脉血气分析指标。本试验研究结果也证明了这一点,与未进行呼吸肌训练的对照组比较,训练组的PaO2及血氧饱和度明显要高。对于肺功能的改善,可能与其增加患者有氧代谢能力,提高患者的全身耐受力有关。
综上所述,呼吸肌训练对于中重度COPD稳定期的患者,有助于减轻全身慢性炎性反应,提高抗炎症能力,进而改善患者的肺功能,从而提高了患者生活质量。但其抗炎机制尚不清楚。尽管老年患者可以从中获益,但是治疗的效果不能持续较长时间[7]。还有的临床报道显示,适当地进行呼吸肌肉训练可以在一定程度上改善COPD患者的肺功能,但在1个月内的观察期内与与不进行呼吸训练的没有明显的差异,特别是FEV1和FEV1/FVC的影响[8,9],与本试验结果不一致。
1 中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2007年修订版).中华内科杂志,2007,20:254-261.
2 中华中医药学会内科分会肺系病专业委员会.慢性阻塞性肺疾病中医诊疗指南(2011版).中医杂志,2012,53:80-84.
3 王广发.2011年美国稳定期慢性阻塞性肺病诊疗指南解读.中国医学前沿杂志(电子版),2011,3:101-103.
4 蔡蓉,郭雪君.AECOPD患者炎症相关指标检测及临床意义.临床肺科杂志,2013,18:1948-1949.
5 李磊,夏熙郑.COPD急性加重期与稳定期患者诱导痰细胞组成及血清炎症因子变化.中国社区医师医学专业,2009,11:157.
6 周灵,李庆云,时国朝.呼吸肌锻炼在COPD肺康复治疗中的意义.临床肺科杂志,2007,12:271-273.
7 Ando M,Mori A,Esaki H,et al.The effects of pulmonary rehabilitation in elderly patients.Nihon Kokyuki Gakkai Zasshi,2003,41:81-88.
8 毛芳春.不同呼吸训练方法对慢性阻塞性肺病缓解期患者肺功能影响的对比.当代医学,2012,18:73-74.
9 鲍军,王磊,陆甘.高强度有氧训练对老年慢性阻塞性肺疾病稳定期患者血清炎症因子的影响.实用老年医学,2013,27:726-728.
