脑卒中吞咽障碍康复结局的影响因素
2015-03-04谢家兴牛敬雪张红云王微平卜宏伟李淑会
谢家兴,牛敬雪,张红云,王微平,卜宏伟,李淑会
脑卒中吞咽障碍康复结局的影响因素
谢家兴,牛敬雪,张红云,王微平,卜宏伟,李淑会
[摘要]目的探讨影响脑卒中后吞咽障碍康复的因素。方法回顾性分析脑卒中后吞咽障碍患者。将患者分为假性球麻痹组(n=296)和真性球麻痹组(n=82)。吞咽功能结局采用电视透视吞咽检查(VFSS)确定。采用Logistic回归分析发病年龄,性别,入院时体质量指数(BMI)、美国国立卫生研究院卒中量表(NIHSS)评分、简式Fug-Meyer运动评分(FMA)、改良Barthel指数(MBI),住院期间有无气管插管、有无误吸,住院时间,吞咽功能训练开始时间对吞咽功能结局的影响。结果发病年龄、NIHSS评分、有无气管插管、误吸、吞咽功能训练开始时间是两组患者吞咽功能不良的危险因素,MBI是假性球麻痹患者吞咽功能的保护因素。结论发病年龄越小、病情越轻、无气管插管、无误吸、吞咽功能训练开始时间越早,越有利于吞咽功能的恢复,MBI评分越高越有利于假性球麻痹患者的吞咽功能恢复。
[关键词]脑卒中;吞咽障碍;影响因素;康复
[本文著录格式]谢家兴,牛敬雪,张红云,等.脑卒中吞咽障碍康复结局的影响因素[J].中国康复理论与实践, 2015, 21(11): 1352-1355.
CITED AS: Xie JX, Niu JX, Zhang HY, et al. Factors related with outcomeof dysphagiaafter stroke[J]. Zhongguo Kangfu Lilun Yu Shijian, 2015, 21(11): 1352-1355.
吞咽障碍是脑卒中后最常见的并发症之一,约37%~78%的脑卒中患者会发生吞咽障碍,导致误吸,增加患者发生肺部感染、营养不良、再次卒中及死亡的危险性,并延长患者的住院时间,造成患者生活质量下降,加重患者经济负担[1-2]。虽然床旁评估或仪器检查可以很容易识别脑卒中吞咽障碍,并给予及时有效的措施促进吞咽功能的康复,但吞咽障碍仍会持续很长时间[3-4]。目前探讨影响吞咽障碍康复因素的研究较少,结论并不完全一致[5-7]。本研究回顾性调查脑卒中吞咽障碍患者的康复过程,探讨影响吞咽障碍康复的影响因素。
1 资料和方法
1.1一般资料
采用便利抽样,选择2012年1月~2014年12月本院神经内科脑卒中患者378例,均符合1995年全国第四次脑血管病学术会议修订的脑卒中诊断标准[8],经头颅CT和/或MRI证实首次发病。
排除标准:既往有或并发有影响吞咽功能的其他疾病,如头颈部肿瘤、食管肿瘤、颅脑损伤、重症肌无力、Guillian-Barre综合征等。
1.2研究方法
收集所有患者的年龄,性别,体质量指数(Body Mass Index, BMI),入院时美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale, NIHSS)评分、简式Fug-Meyer运动评定(Simplified Fugl-Meyer Assessment, FMA)评分、改良Barthel指数(modified Barthel Index, MBI)评分,住院期间有无气管插管、误吸,吞咽功能训练开始时间。将所有患者分为假性球麻痹组(n=296)和真性球麻痹组(n=82)。两组患者的一般资料见表1。
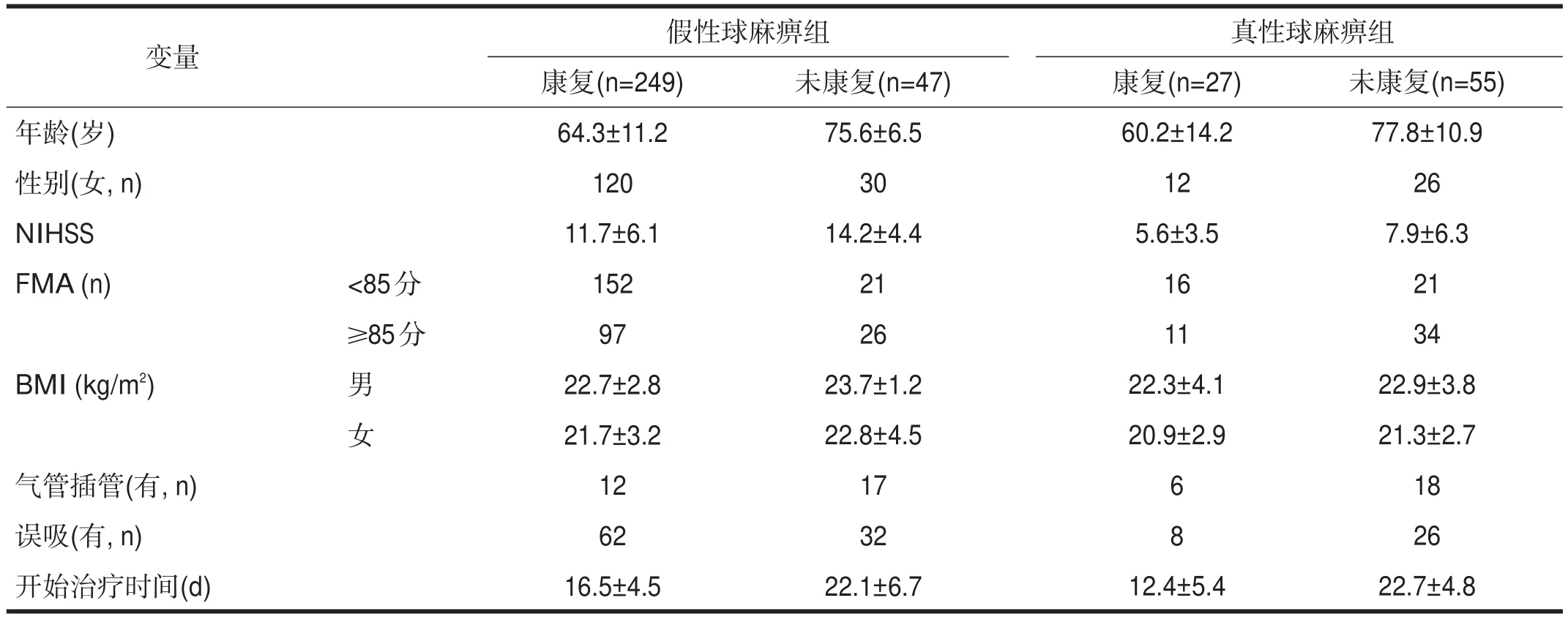
表1 脑卒中后真、假性球麻痹吞咽障碍患者一般资料
所有患者住院期间均接受物理和作业疗法,每次30 min,每天2次,每周5 d;吞咽治疗,每次30 min,每天1次,每周5 d。所需营养由营养师依据中华医学会肠外肠内营养学分会神经疾病营养支持学组推荐的方法计算,进行营养补给。
1.3吞咽功能评定
所有患者入院24 h内,由受过专业吞咽功能评估训练的护理人员采用床旁标准吞咽功能评估(Standardized Swallowing Assessment, SSA)[9]进行评定,对疑似吞咽障碍患者,由言语治疗师采用电视透视吞咽检查(Videofluoroscopic Swallowing Study, VFSS)[10]确定。
每2周由护理人员对所有吞咽障碍患者进行床旁SSA评估,SSA阴性的患者由言语治疗师行VFSS,确认吞咽功能是否恢复。
至患者出院,假性球麻痹组249例恢复,其中2周后恢复62例,4周后恢复117例,6周后恢复70例。真性球麻痹组27例恢复,其中4周后恢复6例,6周后恢复10例,8周后恢复11例。
1.4统计学分析
所有数据采用SPSS17.0软件进行统计分析。计量资料采用(xˉ±s)描述,计数资料采用频数描述。以吞咽功能是否恢复为因变量,以患者发病年龄,性别,入院时BMI、NIHSS评分、FMA评分、MBI评分,住院期间有无气管插管、有无误吸,吞咽功能训练开始时间为自变量,进行多因素Logistic回归分析。显著性水平α=0.05。
2 结果
假性球麻痹组和真性球麻痹组中,吞咽功能结局不良的危险因素均包括年龄、NIHSS、气管插管、误吸和开始治疗时间;假性球麻痹组中,入院时MBI促进吞咽功能恢复。见表2。

表2 Logistic回归分析结果
3 讨论
本研究回顾性分析显示,发病年龄,入院时NIHSS、MBI评分,住院期间有无气管插管、误吸,吞咽功能训练开始时间是影响吞咽功能康复的因素,其中,MBI评分仅对假性球麻痹患者的吞咽功能康复有影响,对真性球麻痹患者没有明显影响。
3.1年龄
本研究显示,年龄越小,越有益于患者吞咽功能康复。多项研究指出,年龄>52岁是脑卒中吞咽障碍康复延长的危险因素;65~75岁的脑卒中患者,年龄越小,越有利于吞咽功能的恢复[11-13]。Crisan等研究显示,年龄是影响脑卒中吞咽障碍患者能否拔除胃造瘘的因素,年龄越小,越有益于胃造瘘管的拔除[14]。Lee等研究显示,出院前,非脑干损伤吞咽障碍患者成功拔除鼻饲管的平均年龄为(66.8±10.3)岁,未能拔除者的平均年龄为(72.8±7.6)岁[15]。年龄与吞咽障碍康复有关,可能是因为年龄越大,口颌系统的功能均有下降,更加难以恢复[13,16]。
3.2入院时病情严重程度
现有研究关于NIHSS评分对吞咽障碍康复的研究结果并不一致。Crisan等的研究没有发现NIHSS与吞咽障碍的康复有关[14];而Okubo等指出,NIHSS评分与脑卒中吞咽障碍的康复高度相关[17];Kumar等的研究显示,初始NIHSS评分能够有效预测亚急性脑卒中严重吞咽障碍患者胃造瘘管拔除的时机[18]。NIHSS评分越低,意识水平、构音障碍、面部肌肉和/或忽视越差,吞咽训练的配合度和康复难度加大[19]。
有研究指出,Barthel指数评分低是吞咽障碍康复的危险因素[15]。本研究显示,MBI评分仅促进假性球麻痹患者的吞咽障碍康复,对真性球麻痹患者没有明显影响,这可能与真性球麻痹组患者样本量较少,真性球麻痹患者康复所需时间较长而患者未能完全达到吞咽功能康复便出院有关。
3.3气管插管和误吸
插管与机械通气使喉部生理环境改变,对吞咽能力有负面影响[20]。Kumar等的研究显示,气管插管是吞咽障碍康复的危险因素[21],与本研究结果一致。
以前的研究显示,误吸是预测吞咽障碍延长的危险因素[22-23],与本研究的结果一致。导致吞咽障碍患者误吸常见的主要原因一是意识水平,二是胃管的影响。患者处于昏睡、昏迷状态,咽部反射减弱或消失,无力吞咽反流至口腔的胃肠液从而导致误吸。鼻饲胃管的留置,使呼吸道和口腔分泌物增加,使食管相对关闭不全,胃内容物更易于反流而误吸入肺;同时,胃管的留置进一步减弱咽反射。
3.4吞咽训练开始时间
本研究显示,吞咽训练开始时间越早,越有益于吞咽障碍的康复。这与其他的研究一致[24-25]。本研究所有患者入院24 h内即完成吞咽功能评定,对存在吞咽障碍的患者入院次日即开始吞咽治疗。但本研究吞咽障碍的总体康复率为73.01%,其中假性球麻痹组的康复率为84.1%,真性球麻痹组的康复率仅为32.9%,均低于文献报道的85%以上。这可能与本院收治的脑卒中患者多为恢复期脑卒中患者有关,虽然患者入院后即给予及时有效的吞咽治疗,但大部分患者已经失去最佳的吞咽治疗时间。
综上所述,本研究采用回顾性病例分析方法,探讨影响脑卒中后吞咽障碍康复的因素,研究显示,发病年龄越小、入院时NIHSS评分越低、无气管插管、无误吸、吞咽功能训练开始时间越早,越有利于吞咽功能的康复,MBI评分越高越有利于假性球麻痹患者的吞咽功能康复。本研究结果提示,吞咽功能障碍筛查尤为重要,及早发现、及早干预,减少误吸发生,有助于促进吞咽障碍的康复,缩短患者住院时间,节省医疗成本。
本研究也存在一定局限。采用回顾性病例分析方法,资料本身具有一定局限性。采用便利抽样,样本量的代表性较差;尽管通过扩大样本量来减少样本量代表性差带来的偏差,但由于真性球麻痹发病率较低,其样本量仍然较少。另外本研究只研究了患者入院时NIHSS评分、MBI评分对吞咽障碍康复的影响,而患者NIHSS及MBI评分随着病情进展会不断变化。今后的研究可进一步扩大样本量,进行前瞻性的病历收集,并探讨动态NIHSS及MBI评分对吞咽障碍康复的影响。
[参考文献]
[1] Martino R, Foley N, Bhogal S, et al. Dysphagiaafter stroke: incidence, diagnosis, and pulmonary complications [J]. Stroke, 2005, 36(12): 2756-2763.
[2] Paciaroni M, Mazzotta G, Corea F, et al. Dysphagia following stroke[J]. Eur Neurol, 2004, 51(3): 162-167.
[3] Smithard DG, O'Neill PA, England RE, et al. Thenatural history of dysphagiafollowing astroke[J]. Dysphagia, 1997, 12(4): 188-193.
[4] Barer DH. The natural history and functional consequences of dysphagiaafter hemisphericstroke[J]. JNeurol Neurosurg Psychiatry, 1989, 52(2): 236-241.
[5] Coupar F, Pollock A, Rowe P, et al. Predictorsof upper limb recovery after stroke: A systematic review and meta-analysis [J]. Clin Rehabil, 2012, 26(4): 291-313.
[6] Stinear C. Prediction of recovery of motor function after stroke[J]. Lancet Neurol, 2010, 9(12): 1228-1232.
[7] Ertekin C, Aydogdu I. Neurophysiology of swallowing [J]. Clin Neurophysiol, 2003, 114(12): 2226-2244.
[8]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志, 1996, 29(6): 379-381.
[9] WestergrenA. Detectionof eatingdifficultiesafter stroke: asystematicreview [J]. Int NursRev, 2006, 53(2): 143-149.
[10]李冰洁,张通,李胜利,等.脑卒中患者吞咽障碍及康复效果影像学研究[J].中华神经科杂志, 2006, 51(5): 301-304.
[11] Williams LS, Yilmaz EY, Lopez-Yunez AM, et al. Retrospective assessment of initial stroke severity with the NIH Stroke Scale[J]. Stroke, 2000, 31(4): 858-862.
[12] Smithard DG, O'Neill PA, Martin DF, et al. Aspiration following stroke: is it related to the side of the stroke [J]. Clin Rehabil, 1997, 11(1): 73-76.
[13] Ros L, Garcia M, Prat J, et al. Predictorsof nosocomial infection in acute stroke: relation with morbimortality and outcome[J]. Med Clin(Barc), 2007, 128(12): 441-447.
[14] Crisan D, Shaban A, Boehme A, et al. Predictors of recovery of functional swallow after gastrostomy tubeplacement for dysphagia in stroke patients after inpatient rehabilitation: a pilot study [J].Ann Rehabil Med, 2014, 38(4): 467-475.
[15] Lee JH, Kim SB, Lee KW, et al. Associating factorsregarding nasogastric tube removal in patients with dysphagia after stroke[J].Ann Rehabil Med, 2014, 38(1): 6-12.
[16] Mann G, Hankey GJ. Initial clinical and demographic predictorsof swallowing impairment following acutestroke[J]. Dysphagia, 2001, 16(3): 208-215.
[17] Okubo PC, Fabio SR, Domenis DR, et al. Using the National Institute of Health Stroke Scale to predict dysphagia in acute ischemic stroke [J]. J Stroke Cerebrovasc Dis, 2012, 33(6): 501-507.
[18] Kumar S, LangmoreS, Goddeau RPJr, et al. Predictorsof percutaneous endoscopic gastrostomy tube placement in patients with severe dysphagia from an acute-subacute hemispheric infarction[J]. JStrokeCerebrovasc Dis, 2012, 21(2): 114-120.
[19] Schroeder MF, Daniels SK, McClain M, et al. Clinical and cognitivepredictorsof swallowing recovery in stroke[J]. JRehabil ResDev, 2006, 43(3): 301-310.
[20] Tolep K, Getch CL, Criner GJ. Swallowing dysfunction in patients receiving prolonged mechanical ventilation [J]. Chest, 1996, 109(1): 167-172.
[21] Kumar S, Doughty C, Doros G, et al. Recovery of swallowing after dysphagic stroke: an analysis of prognostic factors [J]. J StrokeCerebrovasc Dis, 2014, 23(1): 56-62.
[22] Ickenstein GW, Höhlig C, Prosiegel M, et al. Predictionof outcome in neurogenic oropharyngeal dysphagia within 72 hours of acute stroke [J]. J Stroke Cerebrovasc Dis, 2012, 21(7): 569-576.
[23] Ickenstein GW, Kelly PJ, Furie KL, et al. Predictors of feeding gastrostomy tube removal in stroke patients with dysphagia[J]. JStrokeCerebrovasc Dis, 2003, 12(4): 169-174.
[24]何喜春,杨丰.早期康复护理干预对脑卒中吞咽障碍患者功能恢复的影响[J].广东医学院学报, 2005, 23(2): 189-191.
[25]吴小燕.早期吞咽康复功能训练对改善急性脑卒中患者吞咽障碍的影响[J].现代临床护理, 2008, 7(4): 30-32.
·康复护理·
作者单位:1.首都医科大学康复医学院,北京市100068;2.中国康复研究中心北京博爱医院神经康复科,北京市100068。作者简介:谢家兴(1964-),女,汉族,四川大竹县人,副主任护师,主要研究方向:神经康复护理。
FactorsRelatedwith Outcomeof Dysphagiaafter Stroke
XIEJia-xing, NIU Jing-xue, ZHANGHong-yun, WANGWei-ping, BU Hong-wei, LI Shu-hui
1. Capital Medical University School of Rehabilitation Medicine, Beijing 100068, China; 2. Department of Nursing, Beijing Bo'ai Hospital, ChinaRehabilitation Research Center, Beijing100068, China
Abstract:Objective To investigatethefactors related with swallowing function after stroke. MethodsStroke patients with dysphagia werereviewed, 296 caseswith pseudobulbar paralysis, and 82 caseswith bulbar paralysis. Swallowing function wasevaluated with videofluoroscopic swallowing study (VFSS). Thevariableof age, sex, Body Mass Index (BMI), scoresof National Institutesof Health Stroke Scale (NIHSS), Simplified Fug-Meyer Assessment (FMA) and modified Barthel Index (MBI), intubation, aspiration, length of hospitalization (LOH), and initiation of rehabilitation intervention were analyzed with Logistic regression. ResultsAge, NIHSS score, intubation, aspiration, initiation of rehabilitation intervention weretherisk factorsfor poor outcomeof swallowing function in all thepatients, whilethescore of MBI wastheprotectivefactor for thepseudobulbar paralysisones. Conclusion Theyounger thepatients, thelesstheNIHSSscore, no intubation, no aspiration, and the earlier the rehabilitation intervened, the more independent the pseudobulbar paralysis patients, the better swallowingfunctionrecovered.
Keywords:stroke; dysphagia; risk factors; rehabilitation
(收稿日期:2015-08-19修回日期:2015-10-13)
基金项目:中央级公益性科研院所基本科研业务费专项资金项目(No.2013CZ-31)。
[中图分类号]R743.3
[文献标识码]A
[文章编号]1006-9771(2015)11-1352-04
DOI:10.3969/j.issn.1006-9771.2015.11.026
