血液回收技术对婴幼儿心脏外科术后临床结果的影响
2015-03-02杜中涛江春景邢智辰侯晓彤
缪 娜,杨 璟,杜中涛,杨 峰,江春景,郝 星,关 明,江 渝,徐 博,邢智辰,侯晓彤
·临床研究·
血液回收技术对婴幼儿心脏外科术后临床结果的影响
缪 娜,杨 璟,杜中涛,杨 峰,江春景,郝 星,关 明,江 渝,徐 博,邢智辰,侯晓彤
目的评价心脏矫治术期间使用血液回收(CS)技术处理回输术中出血及体外循环(CPB)管路余血对心脏外科患儿节约用血的意义和对临床结果的影响。方法根据术中是否使用CS,将100例在CPB下行先天性心脏病矫治术的患儿随机分为两组:洗血球组(CS组,n=50)和对照组(CON组,n=50)。记录两组患儿围术期红细胞比容(Hct),术后输入洗涤红细胞(RBCs)、血浆及血小板量,术后肝肾功能,术后24 h胸腔引流量,升压药使用时间和机械通气时间、ICU时间和住院时间,并进行统计学分析。结果两组患儿均痊愈出院。术后输入库血量及术后输血率CS组均明显低于CON组(P<0.05)。术后升压药使用时间CS组明显低于CON组(P<0.05)。两组患儿其余指标及术后恢复情况无明显差异(P>0.05)。结论
体外循环;婴幼儿;洗血球;输血;心脏外科
体外循环(cardiopulmonary bypass,CPB)下行心脏外科手术的新生儿及小婴儿与成人相比在围术期需要更大量的血制品的输入[1-2]。该部分患者约占所有心脏外科患者的12%~20%,却使用了几乎80%的库血用量[3]。越来越多的研究让人们认识到无论是成人还是儿童患者,围术期输血与术后死亡率和并发症率密切相关[4,5]。尤其儿童患者术后进行大量输血,其并发症和死亡风险将大大增加[6]。因此近年来人们通过微型化CPB设备、减少预充量、严格规范输血指征、使用改良超滤(Modified ultrafiltration,MUF)等方法不断地改进血液保护策略,最大限度地减少输血。虽然成熟的先天性心脏病的矫治技术使得常规手术术中出血明显减少,但在婴幼儿,停止CPB后进行MUF,MUF完成后几乎还有占据患儿总血容量10%的CPB管路余血会被丢弃[7],所以,如何回收和处理这部分CPB管路余血成为节约用血方法中的一个重要内容之一。因此,笔者假设血细胞回收(cell saver,CS)能成为针对婴幼儿临床节血的方法,本研究通过使用CS处理术中出血及CPB管路余血,观察对婴幼儿心脏术后出血、输血以及临床结果的影响,评价CS对婴幼儿血液保护的意义。
1 资料与方法
1.1 临床资料 选择本院2014年8月至12月100例行先天性心脏病矫治术的患儿。入选标准:①年龄小于2岁,体重6~10 kg;②首次行常规择期手术;③术前血红蛋白浓度(Hb)120~140 g/L;④预计CPB时间1.5 h之内。随机分为2组,CS组(n=50)使用CS回收清洗术中出血和CPB环路余血;对照组(n=50)采用本院常规转流计划,MUF完成后丢弃CPB环路余血。
1.2 麻醉方法 两组均采用芬太尼、力月西、阿端静脉推注和吸入复合麻醉。桡动脉穿刺置管测压,右颈内静脉放置双腔深静脉导管。常规监测心电图、桡动脉血压、鼻咽温、肛温和尿量。
1.3 CPB方法 患儿采用Stockert C5型人工心肺机(意大利索林)或Jostra-HL20型人工心肺机(德国迈克唯),Terumo Baby RX05膜式氧合器,SORIN DHF 0.2血液超滤器,国产宁波菲拉尔婴儿型动脉微栓过滤器和安贞医院专用婴儿型体外循环管道。预充液包括勃脉力A(上海百特)、20%人血白蛋白(美国百特)、5%碳酸氢钠(安徽双鹤)、甲泼尼龙(比利时辉瑞)10 mg/kg、肝素钠(常州)15~20 mg。经升主动脉和上、下腔静脉插管建立CPB,切皮后经静脉给予肝素钠3 mg/kg,检测全血激活凝固时间(Active clotting time,ACT)大于 480 s后开始CPB。转流中维持Hct≥0.22、平均动脉压(MAP)35~45 mm Hg、混合静脉血氧饱和度(SvO2)≥70%。停机后常规MUF,保证CPB期间总入液量5~8 ml/kg,并尽可能回输CPB管道余血后停止MUF。MUF后给予鱼精蛋白4 mg/kg中和肝素。
1.4 CS使用方法 CS组患儿从切皮开始至闭合胸骨期间使用CS(Sorin XTRA血液回收/分离机和XTRABOWL 55型离心杯,意大利索林公司)。至患儿MUF结束后,额外加入300~400 ml生理盐水至静脉储血罐,将CPB环路(包括静脉储血罐、氧合器、动脉过滤器、超滤器和连接管道)内的血液全部回收至CS的储血罐,进行清洗和浓缩。洗出的红细胞立即回输给患儿。
1.5 资料收集 记录两组患儿术前、术中及术后Hct、血小板计数、肝肾功能变化,围术期输入洗涤红细胞(RBCs)、血浆及血小板量,术后24 h胸腔引流量,升压药使用时间、机械通气时间、ICU时间、住院时间和死亡率等指标。
1.6 统计学分析 统计学处理利用SPSS16.0统计软件包进行处理。计量资料采用均数±标准差(s)表示,多组数据比较采用单因素方差分析,经验证方差均为齐性,组间比较采用多个独立样本的t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况 两组患儿年龄、体重、手术种类、CPB时间、主动脉阻断时间、术前Hct均无明显统计学差异(P>0.05),见表1。
表1 两组患儿一般情况比较(n=50,s)

表1 两组患儿一般情况比较(n=50,s)
项目 CS组 CON组 P值年龄(mo) 7.5±3.7 7.9±4.0 NS体重(kg) 7.8±3.1 8.0±2.9 NS CPB时间(min) 62±17 59±19 NS主动脉阻断时间(min) 42±21 39±17 NS转流前Hct(L/L) 0.40±0.09 0.41±0.10 NS手术类型室间隔缺损修补术(n) 26 25房间隔缺损修补术(n) 12 14房间隔+室间隔缺损修补术(n) 10 8部分心内膜垫缺损修补术(n) 2 3
2.2 两组患儿血液学参数及术后出血、输血比较
CS组平均洗涤出红细胞60~128(76)ml,得到Hct 55%~60%的RBCs。两组患儿术中最低及停MUF后Hct无明显差异(P>0.05)。ICU 2 h、12 h及24 h Hct两组无明显差异(P>0.05)。CS组术后24 h输入库血量明显低于CON组(P<0.05)。CS组围术期输血患儿的比例明显低于CON组(P<0.05)详见表2。两组患儿术后24 h胸腔引流量无明显差异(P>0.05)。升压药使用时间CS组患儿明显低于CON组(P<0.05)。其它参数两组之间比较无统计学差异(P>0.05),详见表3。
表2 两组患儿血液学参数及升压药使用比较(n=50,s)
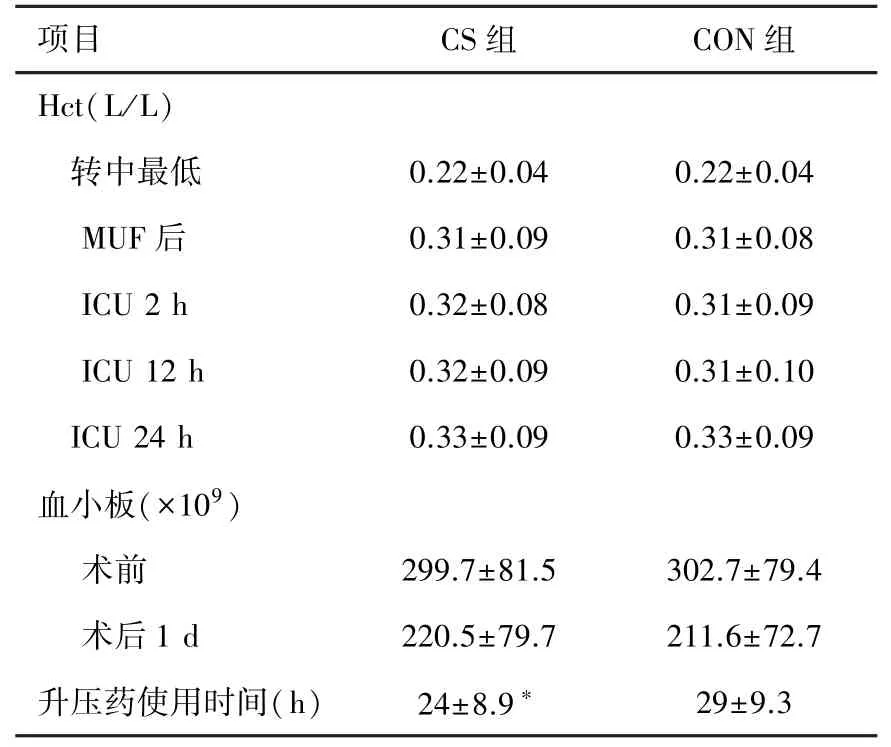
表2 两组患儿血液学参数及升压药使用比较(n=50,s)
注:CS组与CON组比较*P<0.05。
项目 CS组 CON组Hct(L/L)转中最低 0.22±0.04 0.22±0.04 MUF后 0.31±0.09 0.31±0.08 ICU 2 h 0.32±0.08 0.31±0.09 ICU 12 h 0.32±0.09 0.31±0.10 ICU 24 h 0.33±0.09 0.33±0.09血小板(×109)术前 299.7±81.5 302.7±79.4术后1 d 220.5±79.7 211.6±72.7升压药使用时间(h) 24±8.9*29±9.3
表3 两组患儿血制品的使用比较(n=50,s)
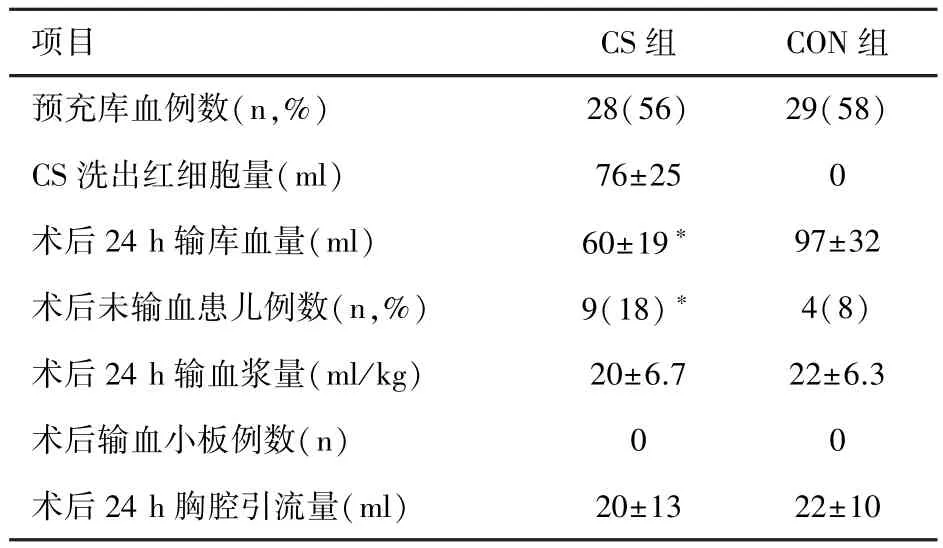
表3 两组患儿血制品的使用比较(n=50,s)
注:CS组与CON组比较有统计学差异*P<0.05。
项目 CS组 CON组预充库血例数(n,%) 28(56) 29(58)CS洗出红细胞量(ml) 76±25 0术后24 h输库血量(ml) 60±19*97±32术后未输血患儿例数(n,%) 9(18)*4(8)术后24 h输血浆量(ml/kg) 20±6.7 22±6.3术后输血小板例数(n) 0 0术后24 h胸腔引流量(ml) 20±13 22±10
2.3 两组患儿术后肝肾功能及恢复情况 两组均无患儿发生严重肝肾功能损伤,均无二次开胸及死亡,所有患儿均顺利治愈出院。两组血浆白蛋白水平无明显差异(P>0.05)。两组术后呼吸机时间、ICU时间及住院时间无明显差别(P>0.05),详见表4。
表4 术后肝、肾功能及恢复时间比较(n=50,s)

表4 术后肝、肾功能及恢复时间比较(n=50,s)
项目 CS组 CON组肝、肾功能白蛋白(g/L) 43.1±3.1 42.2±3.8谷丙转氨酶(IU/L) 15.9±6.8 17±6.9尿素氮(mmol/L) 5.5±2.2 5.1±2.3肌酐(umol/L) 41.9±8.1 43.8±7.5恢复情况呼吸机时间(h) 4.2±1.5 6.0±2.3 ICU时间(h) 25±8.2 26±9.9住院时间(d) 7±2.3 8±2.1
3 讨 论
在成人心脏外科领域,围术期大量输血的患者其临床结果会明显差于少输血或不输血的患者[8]。2009年一项Meta分析纳入了31项随机对照研究共2 282例患者,发现使用CS可以明显减少库存RBCs的输入量和输入率,同时明显减少凝血因子的输入率[9]。2008年美国心胸麻醉协会发表的输血指南中将CS作为Ⅰ级推荐使用方法[10]。术后回输经CS清洗的洗涤RBCs在成人心脏外科术中已是常规的方法用以减少库存RBCs的使用。儿童心脏外科围术期同样需要大量输注血制品,因此也同样面临输血的风险和危害[11]。也有研究证实儿童使用CS对于节血有益[12],但因MUF的广泛应用和CS设备的局限,小体重心脏外科患儿很少使用CS。然而随着CS设备的发展,一次清洗的血量不断缩小,越来越多的先天性心脏病患儿得以在术中使用CS。但对这部分患儿的临床研究还是很缺乏的。
本研究均选择体重6~10 kg心脏手术患儿。由于输血指征除了提高Hct外还包括术后血流动力学不稳定、心功能不全和出血等因素,因此,本组入选标准除了体重均一之外,选择首次常规手术患儿,以排除以上可能因素的影响。笔者发现虽然CS组患儿术后2 h和12 h Hct没有明显高于对照组,但从数值上看,CS组的Hct略高于CON组,并且CS组术后24 h输库血量明显低于CON组。说明CS对这部分患儿在术后早期起到有效节约用血的作用。
2011年Dorneles报道无血心脏外科可有效降低呼吸系统感染的风险[13]。一项多中心临床研究指出对婴幼儿心脏外科患者使用严格输血和自由输血两种策略,其结果围术期不输血的患儿术后机械通气时间及肺感染的发生率均明显降低,而严格输血和自由输血的患儿,以上指标无明显差别[14]。说明无血心脏外科对婴幼儿肺保护的意义较大。本研究的结果中CS组患儿的输库血率明显低于对照组,即使用CS的患儿中有更多的患儿围术期不需要输血。因此,对该部分婴幼儿来说使用CS是十分有益的。
本研究还发现CS在提高术后Hct和减少库血用量的同时并没有明显增加术后的出血。两组患儿无1例二次开胸,术后24 h胸腔引流量无明显差别。由于现今外科手术技术非常成熟,常规心脏手术术中出血是微乎其微的。且停CPB后使用MUF技术,使得最终CPB管道内的余血是Hct很低的“血水”混合。本院采用MUF的标准是在保证患儿CPB期间总入量5~8 ml/kg的情况下尽量回输CPB管道余血,超滤出多余的水分,因此,在停止MUF时,几乎70%的管道余血回输给患儿,这一操作最大程度的减少了血小板、血浆和凝血因子被CS清洗丢失。从临床结果上看,两组患儿术后血小板、白蛋白含量无明显差别。
患儿使用CS会有一定程度的花费,2013年波士顿儿童医院详细评估了CS在小儿外科包括小儿心脏外科的花费/收益比,指出使用CS后减少或避免异体血的输入可以明显改善临床结果,因为相应减少了输血并发症和输血相关感染的发生,而这部分并发症的费用是医疗花费的重要组成[15]。本研究中虽然两组患儿术后呼吸机时间、ICU时间和住院时间没有统计学差异,但是从数值上看,CS组患儿的呼吸机时间和ICU时间都相对短于对照组,因此,从花费上看使用CS还是有价值的。
本研究也存在不足之处:首先缺乏对患儿凝血功能指标TEG的检测。其次患儿样本量有限,病种较为简单。而且有研究指出婴幼儿CS可以延长使用至术后24 h,该方法更适用于复杂先天性心脏病、二次手术等具有高危出血风险的患儿,所以笔者将在接下来的研究中扩大体重范围和手术类型,联合多个中心,得出更有意义的结果,以明确CS在小儿心脏外科中的应用价值。
[1] Willems A,Harrington K,Lacroix J,et al.Comparison of two red-cell transfusion strategies after pediatric cardiac surgery:a subgroup analysis[J].Crit Care Med,2010,38(2):649-656.
[2] Szekely A,Cserep Z,Sapi E,et al.Risks and predictors of blood transfusion in pediatric patients undergoing open heart operations[J].Ann Thorac Surg,2009,87(1):187-197.
[3] Ferraris VA,Ferraris SP.Limiting excessive post-operative blood transfusion after cardiac procedures[J].Tex Heart Inst,1995,22(3):216-230.
[4] Murphy GJ,Reeves BC,Rogers CA,et al.Increased mortality,post-operative morbidity,and cost after red blood cell transfusion in patients having cardiac surgery[J].Circulation,2007,116(22):2544-2552.
[5] Kipps AK,Wypij D,Thiagarajan RR,et al.Blood transfusion is associated with prolonged duration of mechanical ventilation in infants undergoing reparative cardiac surgery[J].Pediatr Crit Care Med,2011,12(1):52-56.
[6] Tyrrell CT,Bateman ST.Critically ill children:to transfuse or not to transfuse packed red blood cells,that is the question[J].Pediatr Crit Care Med,2012,13(2):204-209.
[7] Henrick B,Keartland P,McCarthy A,et al.Residual blood in neonatal oxygenators after drainage[J].J Extra Corpor Technol,1998,30(4):190-192.
[8] Murphy GJ,Reeves BC,Rogers CA,et al.Increased mortality,post-operative morbidity,and cost after red blood cell transfusion in patients having cardiac surgery[J].Circulation,2007,116(22):2544-2552.
[9] Wang G,Bainbridge D,Martin J,et al.The Efficacy of an Intraoperative cell saver during cardiac surgery:a meta-analysis of randomized trials[J].Anesth Analg,2009,109(2):320-330.
[10] Society of Thoracic Surgeons Blood Conservation Guideline Task Force,Ferraris VA,Ferraris SP,et al.Peri-operative blood transfusion and blood conservation in cardiac surgery:the Society of Thoracic Surgeons and The Society of Cardiovascular Anesthesiologists clinical practice guideline[J].Ann Thorac Surg,2007,83(5 Suppl):S27-86.
[11] Salvin JW,Scheurer MA,Laussen PC,et al.Blood Transfusion After Pediatric Cardiac Surgery is Associated with Prolonged Hospital Stay[J].Ann Thorac Surg,2011,91(1):204-211.
[12] Golab HD,Takkenberg JJ,van Gerner-Weelink GL,et al.Effects of cardiopulmonary bypass circuit reduction and residual volume salvage on allogeneic transfusion requirements in infants undergoing cardiac surgery[J].Interact Cardiovasc Thorac Surg,2007,6(3):335-339.
[13] Dorneles Cde C,Bodanese LC,Guaragna JC,et al.The impact of blood transfusion on morbidity and mortality after cardiac surgery[J].Rev Bras Cir Cardiovasc,2011,26(2):222-229.
[14] Willems A,Harrington K,Lacroix J,et al.Comparison of two red-cell transfusion strategies after pediatric cardiac surgery:a subgroup analysis[J].Crit Care Med,2010,38(2):649-656.
[15] Samnaliev M,Tran CM,Sloan SR,et al.Economic evaluation of cell salvage in pediatric surgery[J].Pediatric Anesthesia,2013,23(11):1027-1034..
Effects of cell saver on blood transition and post-operative clinical outcome for pediatric patients undergoing cardiac surgery
Miao Na,Yang Jing,Du Zhong-tao,Yang Feng,Jiang Chun-jing,Hao Xing,Guan Ming,Jiang Yu,Xu Bo,Xie Hai-xiu,Hou Xiao-tong
Department of Extracorporeal Circulation,Center for Cardiac Intensive Care,Beijing Anzhen Hospital,Capital Medical University,Beijing,China
Yang Jing,E-mail:jingyanger2013@163.com
ObjectiveTo evaluate whether cell saver used in pediatric patients undergoing cardiac surgery would decrease the number of post-operative allogeneic RBCs transfusions and possibly improve the clinical outcomes.MethodsA total of 100 pediatric patients with congenital heart disease received elective cardiac surgery in our hospital from Aug.2014 to Dec.2014 were studied.Subjects were randomized to a cell saver transfusion group where cell saver blood was available for transfusion up to the end of the operation,or to a control group,n=50 in each group.Blood product transfusions,and clinical outcomes were compared between groups.ResultsChildren randomized to the cell saver group had significantly fewer RBC transfusions(P<0.05),and significantly fewer donor exposures(P<0.05).There were no significant clinical outcome differences.ConclusionCell saver can reduce post-operative allogeneic RBC transfusion in pediatric patients undergoing cardiac surgery.
Cardiopulmonary bypass;Infants;Cell saver;Transfusion;Cardiac surgery
2015-01-22)
2015-02-02)
10.13498/j.cnki.chin.j.ecc.2015.01.03
100029北京,首都医科大学附属北京安贞医院心脏外科危重症中心,体外循环及机械循环辅助科
杨璟,E-mail:jingyanger2013@163.com
对先天性心脏病婴幼儿手术期间使用CS处理术中出血和CPB管路余血可以明显减少术后输血量以及输血患儿的比率,达到节约用血的目的。
