早产儿喂养不耐受的临床特征及影响因素
2015-02-25路军英,刘丹
早产儿喂养不耐受的临床特征及影响因素
路军英, 刘丹
(河南省周口市中医院 儿科, 河南 周口, 466000)
关键词:早产儿; 喂养不耐受; 临床特征; 影响因素
早产儿是胎龄<37周出生的新生儿。中国早产儿发生率在5%~10%[1]。近年来随着中国产科医学水平的不断提高,早产儿成活率得到了明显提高,但由于早产儿消化系统功能尚未发育成熟,经胃肠道喂养后较易发生呕吐、腹胀、胃潴留等不耐受现象,进而造成患儿胃肠功能的紊乱,营养摄取不良,严重影响患儿的生长发育及生命健康,影响其生后的成活率[2-3]。探讨早产儿喂养不耐受的临床特征及其影响因素对于寻找有效可行的预防及干预措施具有重要意义。作者对76例喂养不耐受早产儿进行了回顾性分析,现将结果报告如下。
1资料与方法
选取本院小儿科2011年6月—2013年9月收治的早产儿256例,其中男144例,女112例;胎龄27~36周,平均(32.6±5.6)周;出生体质量1 500~2 200 g,平均(1 857.4±354.3) g; 日龄1~5 d, 平均(3.03±2.19) d。其中喂养不耐受患儿76例设为观察组,喂养耐受患儿180例设为对照组。喂养不耐受判断标准:排除先天性消化道畸形或其他并发症,若出现以下症状之一时即考虑喂养不耐受: ① 多次出现喂养后呕吐; ② 胃残余量>喂入量的30%; ③ 腹胀; ④ 被禁食>2次; ⑤ 胃内有咖啡样物; ⑥ 第2周喂入量每次< 8 mL/kg[4]。2组患儿性别、喂养方法等比较无显著差异(P>0.05), 具可比性。
喂养方法:所有患儿入院后均于6 h内给予糖水试喂,并观察其耐受情况,若能够耐受则由护士经严格消毒配制早产儿配方奶进行早期微量喂养,喂养量<20 mL/(kg·d), 并尽快恢复到正常喂养。若难以经口喂养,则参照《中国新生儿营养支持临床应用指南》[5]进行鼻饲喂养。若存在胃肠道喂养禁忌或胃肠道喂养难以满足生长所需,则给予静脉营养,直至经口喂养能够满足其生长需要。
患儿资料收集: ① 新生儿喂养不耐受临床特征分析。统计新生儿喂养不耐受发生率及其构成比,分析其临床表现、发生时间等情况; ② 早产儿喂养不耐受相关因素分析。比较2组患儿性别、民族、胎龄、出生体质量、母亲年龄、母亲孕产次数、分娩方式、开奶时间、排便时间、呼吸机使用、早产儿或母亲疾病(宫内窘迫、新生儿呼吸窘迫综合征、新生儿黄疸、胎膜早破、妊娠期高血压、妊娠期糖尿病等)等指标差异。
2结果
本研究中256例早产儿中76例喂养不耐受,发生率为29.7%, 其中极低出生体质量儿占76.3%(58/76), 表现为单纯腹胀7例(9.2%), 单纯呕吐6例(7.9%), 单纯胃潴留36例(47.4%), 上述三种症状并存者11例(14.5%)。所有喂养不耐受症状均于生后喂养后的3 d内发生,其中呕吐出现时间最早,平均在生后27 h、喂养后24 h出现;胃潴留次之,平均在生后45 h、喂养后26 h出现;腹胀出现最晚,平均在生后69 h、喂养后48 h出现。
经上述单因素分析,2组患儿在性别、民族、产妇年龄、产妇孕产次数、分娩方式、胎儿宫内窘迫方面比较无显著差异(P>0.05), 而在胎龄、出生体质量、开奶时间、排便时间、呼吸机使用、新生儿黄疸、胎膜早破、妊娠期高血压、妊娠期糖尿病等方面比较有显著差异(P<0.05)。见表1。
将上述单因素分析中具有显著差异的变量赋值进行Logistic回归分析发现,早产儿出生体质量较轻、开奶时间较晚、排便时间较晚、呼吸机使用、新生儿疾病及母亲妊娠期特有疾病等均为早产儿喂养不耐受的独立危险因素(P<0.05)。见表2。
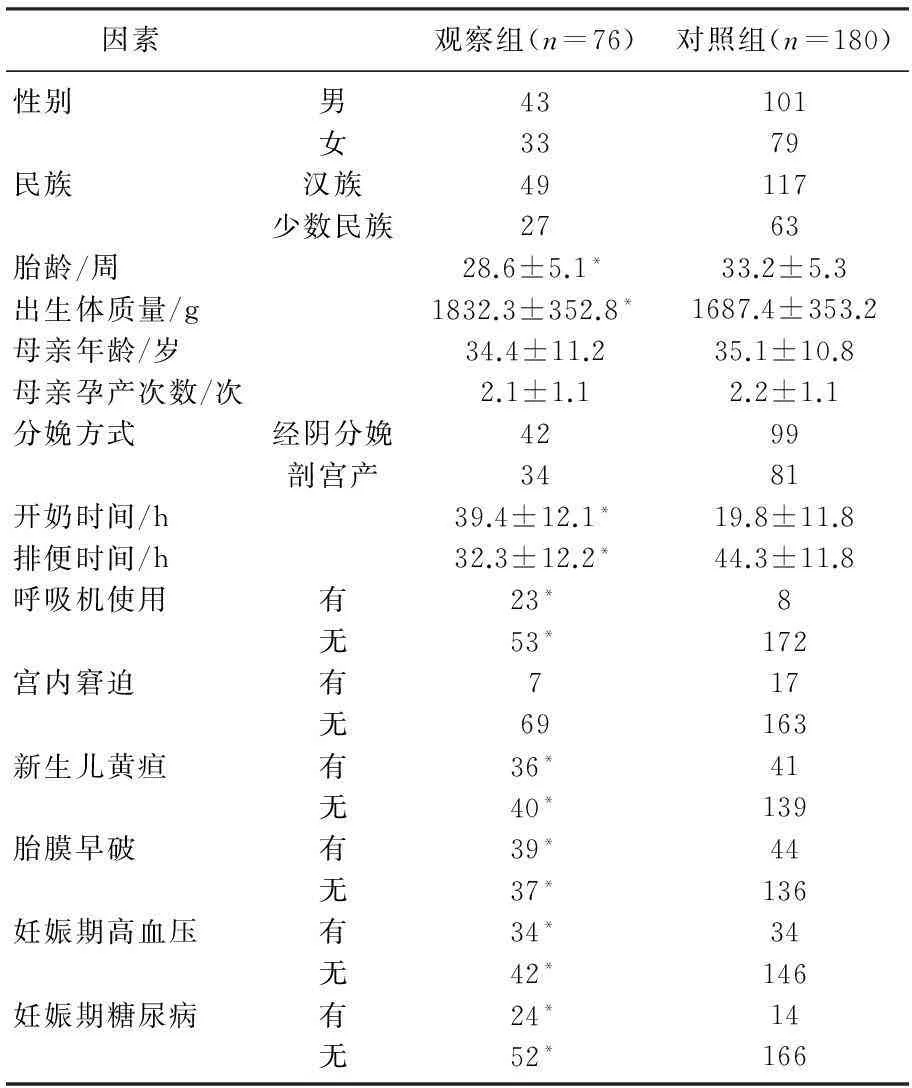
表1 早产儿喂养不耐受单因素分析
与对照组比较,*P<0.05。
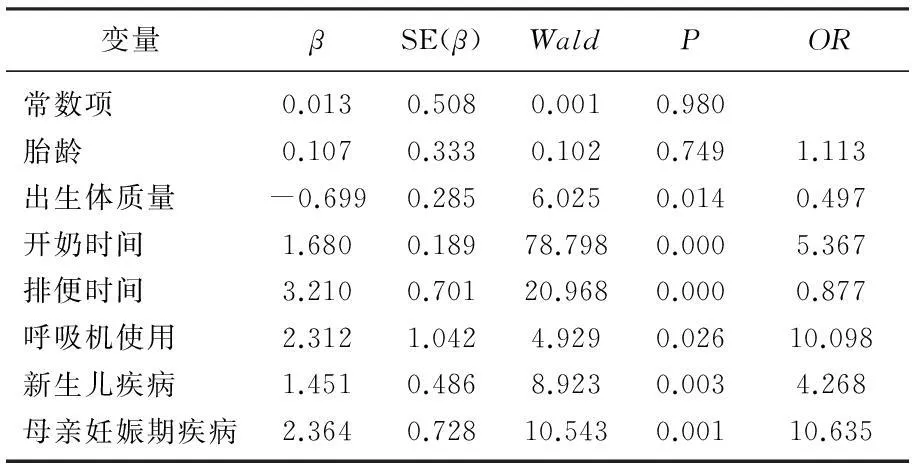
表2 早产儿喂养不耐受相关危险因素Logistic回归分析
3讨论
分娩后足量营养支持的获取对于危险期的安全及其生长发育的维持均具有重要的临床价值[6]。近年来,随着中国围产医学技术的不断发展,早产儿尤其是极低体质量初生儿生后存活率逐年增高,而生后的喂养对于该类患儿存活率的提高及生长发育的保证方面均起了重要作用。多年的临床经验发现,早产儿中有很大一部分不能耐受喂养,主要表现为开奶之后难以完成预计奶量或出现呕吐、腹胀、喂奶困难等,或出现鼻饲喂养过程中的胃潴留等现象。喂养不耐受现象一旦发生,将对患儿的经胃肠道喂养产生不良影响,进而导致住院时间延长、患儿存活率降低等[7-8]。因此,探讨早产儿喂养不耐受的临床特征以及影响因素对于寻求有效、可靠的预防措施具有重要意义[9]。
本研究结果显示,早产儿喂养不耐受发生率为29.7%(76/256),其中极低出生体质量儿占76.3%(58/76);临床表现以胃潴留为主(47.4%),其次为单纯腹胀、呕吐以及多种临床表现同时存在。且所有喂养不耐受症状均于生后喂养后的3 d内发生,呕吐出现最早,胃潴留次之,腹胀出现最晚。2组患儿在性别、民族、母亲年龄、母亲孕产次数、分娩方式、胎儿宫内窘迫方面比较无显著差异(P>0.05),而在胎龄、出生体质量、开奶时间、排便时间、呼吸机使用、新生儿黄疸、胎膜早破、妊娠期高血压、妊娠期糖尿病等方面比较有显著差异(P<0.05),与相关研究取得了大致相似的结果[10]。经Logistic回归分析发现,早产儿出生体质量较轻、开奶时间较晚、排便时间较晚、呼吸机使用、新生儿疾病以及母亲妊娠期特有疾病等均为早产儿喂养不耐受的独立危险因素(P<0.05)。
参考文献
[1]张晓慧, 刘运祥, 初清, 等.烟台地区不同医院早产儿流行病学调查[J].中国妇幼保健, 2014, 29(8): 1253.
[2]姜燕.早产儿喂养不耐受的治疗进展[J].中国误诊学杂志, 2010, 10(31): 7575.
[3]Arslanoglu S, Moro G E, Tauschel H D, et al. Ursodeoxycholic acid treatment in preterm infants: a pilot study for the prevention of cholestasis associated with total parenteral nutrition[J]. J Pediatr Gastroenterol Nutr, 2008, 46(2): 228.
[4]董梅, 王丹华, 丁国芳, 等.极低出生体质量儿胃肠喂养的临床观察[J].中华儿科杂志, 2003, 41(2): 87.
[5]中华医学会肠外肠内营养学分会儿科学组, 中华医学会儿科学分会新生儿学组, 中华医学会小儿外科学分会新生儿外科学组.中国新生儿营养支持临床应用指南[J].中华小儿外科杂志, 2013, 34(10): 782.
[6]董传莉, 谢怀珍, 张兰, 等.早期肠内营养支持策略对早产儿生长发育的影响[J].中华全科医学, 2013, 11(9): 1359.
[7]刘丽芳, 张伟忠, 廖均梅.母乳及益生菌治疗早产儿喂养不耐受的效果[J].右江民族医学院学报, 2014, 36(1): 51.
[8]李红姣.早产儿喂养不耐受的防治进展[J].内蒙古中医药, 2013, 32(16): 122.
[9]帅向华, 芦惠.早产儿喂养不耐受的临床特点及对策[J].浙江中西医结合杂志, 2011, 21(10): 729.
[10]谭举方, 朱晓芳, 周艳玲, 等.早产儿喂养不耐受的相关因素分析与治疗进展[J]. 中国妇幼保健, 2014, 29(2): 320.
收稿日期:2014-06-20
中图分类号:R 722
文献标志码:A
文章编号:1672-2353(2015)03-151-02
DOI:10.7619/jcmp.201503053
