莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱患者的治疗效果
2015-02-07慕晓梅
慕晓梅
黑龙江省穆棱市人民医院内分泌科,黑龙江穆棱 157599
糖尿病神经源性膀胱疾病的英文缩写为DNB,该疾病的发生率较高,属于糖尿病并发症。糖尿病神经源性膀胱的发生不仅会对患者的生活质量造成影响,同时严重伤害了患者的健康[1]。糖尿病患者中发生糖尿病神经源性膀胱的概率约为40%左右,患者的一般临床症状为尿不尽、尿潴留、排尿困难等等,患者病情严重时甚至出现肾积水[2]。现于2012年8月—2014年3月对该疾病的治疗方案进行了分析,研究莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱患者的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
将该院从2012年8月—2014年3月期间选取的88例糖尿病神经源性膀胱患者进行研究,将88例糖尿病神经源性膀胱患者随机分为对照组患者(44例)以及实验组患者(44例),对照组患者给予常规的基础治疗,而实验组患者给予莫沙必利联合胰激肽原酶治疗。
其中,实验组患者44例:男性患者数量与女性患者数量的比值为23:21,患者年龄在42~76岁之间,平均年龄为(62.52±2.39)岁。病程在 0.5~7 年之间,平均病程为(4.42±1.19)年。 夜尿次数在 3~11次之间,平均夜尿次数为(5.82±1.29)次。
对照组患者44例:男性患者数量与女性患者数量的比值为22:22,患者年龄在41~77岁之间,平均年龄为(63.12±2.42)岁。病程在 1~8 年之间,平均病程为(5.02±1.23)年。夜尿次数在3~10次之间,平均夜尿次数为(6.12±1.33)次。
88例患者均符合WHO(世界卫生组织)制定的《糖尿病神经源性膀胱诊断标准》,将两组患者(各44例)的一般资料进行对比,差异无统计学意义(P>0.05),因此两组患者能够进行良好的比较、分析[3-4]。
1.2 临床方法
两组患者均给予静脉滴注胰岛素,并让患者口服降血糖药物,控制日常饮食,再给予患者其他的常规治疗,例如改善血脂、降低血压、降低血糖等等。实验组患者在上述治疗方法的基础上再使用莫沙必利片(国药准字为 H19990315),3 次/d,5 mg/次;再服用胰激肽原酶(国药准字为 H20067914),3 次/d,120 U/次。 所有患者均连续治疗2个月[5-7]。
1.3 观察指标
比较两组患者经过治疗后的血糖水平、膀胱残余尿量、胆固醇的改善水平;比较两组患者经过治疗后尿动力学指标的改善情况;比较两组患者治疗前后生存质量的评分差异。
1.4 统计方法
2 结果
2.1 将患者的血糖水平、膀胱残余尿量、胆固醇的改善水平进行比较
实验组患者的血糖水平、膀胱残余尿量、胆固醇的改善水平均显著优于对照组患者的改善情况,两组数据进行比较差异有统计学意义(P<0.05),见表1。
表1 比较两组患者治疗前后血糖水平、膀胱残余尿量、胆固醇的改善水平(±s)
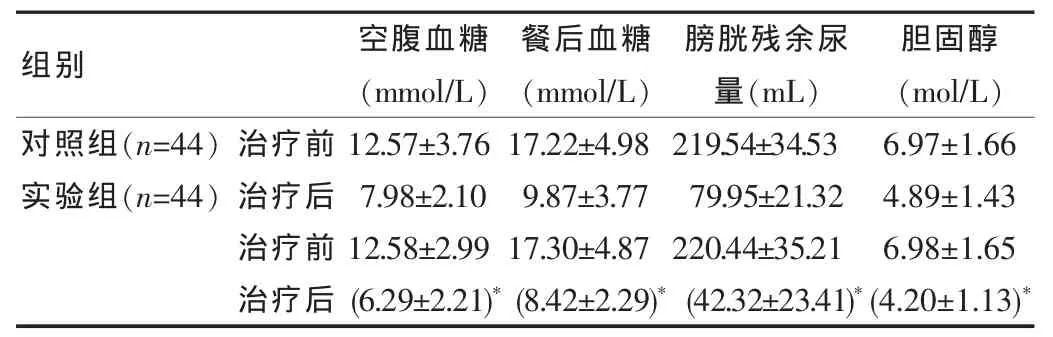
表1 比较两组患者治疗前后血糖水平、膀胱残余尿量、胆固醇的改善水平(±s)
注:与对照组患者治疗后相比,*P<0.05。
组别 空腹血糖(mmol/L)餐后血糖(mmol/L)膀胱残余尿量(mL)胆固醇(mol/L)对照组(n=44)实验组(n=44)治疗前治疗后治疗前治疗后12.57±3.76 7.98±2.10 12.58±2.99(6.29±2.21)*17.22±4.98 9.87±3.77 17.30±4.87(8.42±2.29)*219.54±34.53 79.95±21.32 220.44±35.21(42.32±23.41)*6.97±1.66 4.89±1.43 6.98±1.65(4.20±1.13)*
2.2 将两组患者治疗后尿动力学指标的改善情况进行比较
实验组患者的尿动力学指标的改善情况显著优于对照组患者的改善情况,两组数据进行比较差异有统计学意义(P<0.05)。见表2。
表2 比较两组患者治疗前后尿动力学指标的改善情况(±s)
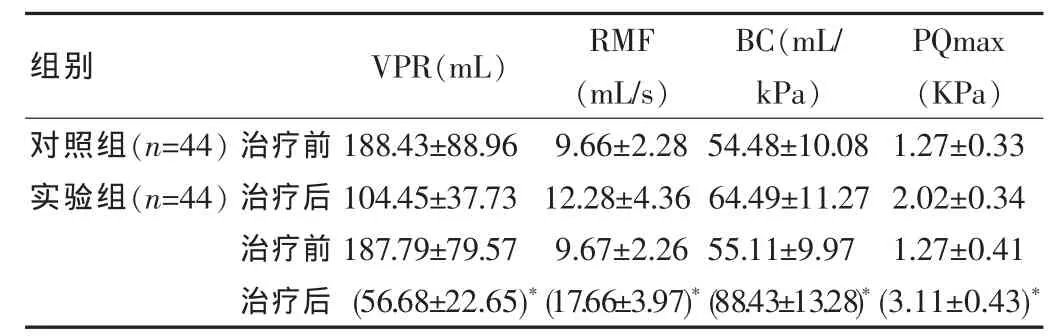
表2 比较两组患者治疗前后尿动力学指标的改善情况(±s)
注:与对照组患者治疗后相比,*P<0.05。
组别VPR(mL)RMF(mL/s)BC(mL/kPa)PQmax(KPa)对照组(n=44)实验组(n=44)治疗前治疗后治疗前治疗后188.43±88.96 104.45±37.73 187.79±79.57(56.68±22.65)*9.66±2.28 12.28±4.36 9.67±2.26(17.66±3.97)*54.48±10.08 64.49±11.27 55.11±9.97(88.43±13.28)*1.27±0.33 2.02±0.34 1.27±0.41(3.11±0.43)*
2.3 将两组患者治疗前后生存质量的改善情况进行比较
实验组患者治疗后生存质量改善水平均显著优于对照组患者的改善情况,两组数据进行比较差异有统计学意义(P<0.05)。 见表 3。
表3 比较两组患者治疗前后生存质量的改善情况[(±s),分]
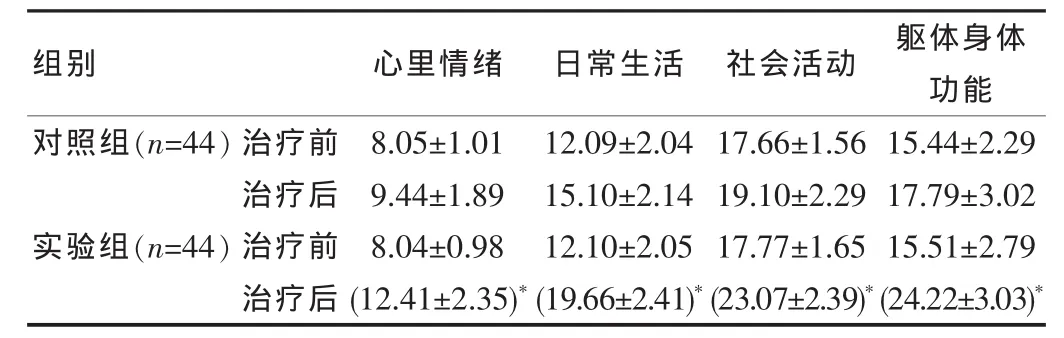
表3 比较两组患者治疗前后生存质量的改善情况[(±s),分]
注:与对照组患者治疗后相比,*P<0.05。
组别 心里情绪 日常生活 社会活动 躯体身体功能对照组(n=44)实验组(n=44)治疗前治疗后治疗前治疗后8.05±1.01 9.44±1.89 8.04±0.98(12.41±2.35)*12.09±2.04 15.10±2.14 12.10±2.05(19.66±2.41)*17.66±1.56 19.10±2.29 17.77±1.65(23.07±2.39)*15.44±2.29 17.79±3.02 15.51±2.79(24.22±3.03)*
3 讨论
糖尿病神经源性膀胱在临床上的发生率较高,是一种多发性疾病。一般长久性糖尿病患者容易发生糖尿病神经源性膀胱疾病,它是一种慢性病,发病率在40%左右。该疾病的特点是让排尿功能发生障碍,并且麻痹膀胱平滑肌。在伤害患者健康的同时也严重降低了患者的生活质量[8]。患者一旦被确诊为糖尿病神经源性膀胱时,需要立即进行治疗,否则会出现肾积水、泌尿系统感染等严重不良情况。糖尿病神经源性膀胱的发病机制现在临床上并未完全清楚,有部分学者提出,可能和副交感神经受损或者交感神经受损有关,当患者的交感神经受到损伤后,患者的膀胱括约肌以及膀胱三角肌会加强排尿阻力,当患者的副交感神经发生了损伤后,膀胱收缩力会出现一定程度的减弱,但上述观点并未得到确切地认证。患者在不同年龄、不同性别的情况下,疾病程度以及临床表现也会有一定的差异[9-11]。探索出有效治疗糖尿病神经源性膀胱的方法,具有重要的临床价值和意义。常见的治疗方法包括降低患者血糖、降低患者血压、调节患者血脂、加强患者营养、补充患者体内维生素和微量元素、改善患者代谢紊乱现象等常规治疗,在近年来,临床上开始实施莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱,并且取得了一定的临床治疗效果,深受患者青睐[12]。
莫沙必利药物是一种选择性5-羟色胺4(5-HT4)受体激动药,它能够改善患者体内乙酰胆碱的水平,帮助机体分泌乙酰胆碱。莫沙必利在临床上常用来治疗胃食管反流性疾病、功能性消化不良疾病、糖尿病神经源性膀胱疾病等等。莫沙必利可以提高纵行平滑肌的振幅以及它的收缩频率,并且对5-羟色胺不同受体发生多种作用从而实现了促动力效应,降低患者的排尿次数,促进患者膀胱逼尿肌加强收缩强度,减少了患者膀胱内的剩余尿量,改善患者的临床不良症状[13]。
胰激肽原酶的另外一个名称为胰激肽释放酶,也可以叫做血管舒缓素,它是一种蛋白水解酶,一般在动物身上提取。该药物物质是由18种氨基酸和4种糖类所组成,可以扩张血管,并且将激肽原降解成为激肽,降低了患者的血压,并且成功改善了人体微循环。胰激肽原酶还可以将纤溶酶原激活,起到活化因子的作用,提高纤溶系统的活性,并且加强胶原水解酶活性,降低血栓形成的概率,起到防血凝的作用。它能够起到防止基底膜增厚的效果,并且降低了患者的血黏度。胰激肽原酶在改善患者微循环的效果上表现良好,并且属于周围血管的一种扩张剂,临床上常用来治疗糖尿病引起的各种并发症,其中包括糖尿病神经源性膀胱,取得了一定的临床疗效[14-15]。
两种药物的联合使用临床治疗效果更加显著,在该次研究的结果中显示,实验组患者经过治疗后的血糖水平、膀胱残余尿量、胆固醇的改善水平显著优于对照组患者,差异有统计学意义(P<0.05)。实验组患者经过治疗后尿动力学指标的改善情况显著优于对照组患者,差异有统计学意义(P<0.05)。实验组患者经过治疗后生存质量的评分显著优于对照组患者,差异有统计学意义(P<0.05)。因此,使用莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱患者的临床应用价值较高,并且安全可靠,值得进行广泛应用和推广。
[1]邓国忠,潘爱明,衡卫军,等.莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱疗效观察[J].山东医药,2011,51(35):81-82.
[2]王红星,赵春玲,赵得军,等.莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱的疗效及安全性分析[J].中国基层医药,2013,20(18):2784-2786.
[3]赵富利,亓民,刘辉,等.胰激肽原酶联合莫沙必利治疗糖尿病神经源性膀胱48例临床疗效分析[J].中国实用医药,2013,8(25):145-146.
[4]吕业.莫沙必利联合胰激肽原酶治疗糖尿病神经源性膀胱疗效及安全性分析[J].中外医疗,2013,32(21):86-87.
[5]李华,滕茂蓉.依帕司他联合莫沙必利治疗糖尿病神经源性膀胱临床观察[J].医学临床研究,2010,27(10):1809-1810,1814.
[6]郑恂,镇奋,段跃,等.α-硫辛酸联合莫沙必利治疗糖尿病神经源性膀胱的临床研究[J].中国基层医药,2013,20(11):1620-1621.
[7]李菊香.枸橼酸莫沙必利联合α-硫辛酸对糖尿病神经源性膀胱尿动力学的影响[J].临床荟萃,2013,28(1):38-40.
[8]王冬梅,任平香,田逸先,等.莫沙必利与坦洛新联合治疗糖尿病神经源性膀胱的疗效观察[J].临床合理用药杂志,2013,6(3):53-54.
[9]陈方胜.中西医结合治疗糖尿病神经源性膀胱临床观察[J].山西中医,2014,30(11):25,27.
[10]张众.栝楼瞿麦丸加减治疗糖尿病神经源性膀胱疗效观察[J].实用中医药杂志,2011,27(7):452-453.
[11]中国康复医学会康复护理专业委员会.神经源性膀胱护理指南(2011年版)[J].中华护理杂志,2011,46(1):104-108.
[12]井永敏,丁俊琴,曹志坤,等.个体化护理对脊髓损伤患者神经源性膀胱康复的影响[J].护士进修杂志,2010,25(10):923-924.
[13]冀明,史本康.糖尿病神经源性膀胱尿道功能障碍的发病机制及治疗进展[J].山东医药,2010,50(46):112-113.
[14]Ren LM,Zhuo YJ,Hao ZS,et al.Berberine improves neurogenic contractile response of bladder detrusor muscle in streptozotocin -induced diabetic rats [J].Journal of Ethnopharmacology:An Interdisciplinary Journal Devoted to Bioscientific Research on Indigenous Drugs,2013,150(3):1128-1136.
[15]Gabriella Deli,Edit Bosnyak,Gabriella Pusch,et al.Diabetic neuropathies:diagnosis and management[J].Neuroendocrinology:International Journal for Basic and Clinical Studies on Neuroendocrine Relationships,2013,98(4):267-280.
