急性缺血性卒中血管内治疗中国指南2015
2015-01-23中国卒中学会中国卒中学会神经介入分会中华预防医学会卒中预防与控制专业委员会介入学组
中国卒中学会,中国卒中学会神经介入分会,中华预防医学会卒中预防与控制专业委员会介入学组
引 言
卒中是导致人类致残和致死的主要病因之一,急性缺血性卒中(acute ischemic stroke,AIS)约占全部卒中的80%。AIS治疗的关键在于尽早开通阻塞血管、挽救缺血半暗带。目前,被证实有效的AIS早期再通的治疗方法是静脉注射重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,rt-PA)溶栓[1-3]。最新发表的9大溶栓随机对照研究的汇总分析进一步证实缺血性卒中发病4.5 h内静脉注射rt-PA溶栓获益,而且时间越早,获益越多[4]。但由于静脉溶栓具有严格的时间窗限制,能够通过其获益的患者不到3%,同时其治疗效果依然有巨大的优化空间:与对照组相比,静脉溶栓后3~6个月死亡率未明显降低,仍高达17.9%,且2/3的患者依然遗留有不同程度的残疾[4],尤其对合并有大血管闭塞或病情较重的患者效果不佳,其再通率低(13%~18%)[5]。因此,国内外学者一直在探索对大血管闭塞AIS患者的血管内治疗方法。2013年初发表的3项多中心、前瞻性、随机对照试验(random controlled trial,RCT)均未能显示血管内治疗相比静脉溶栓具有优越性[6-8],分析也各有不同的原因。自2014年9月开始,一系列研究相继公布了较为一致的研究结果:在特殊筛选的AIS患者中,以机械取栓为主的血管内治疗可带来明确获益[9-13]。基于这些最新研究证据,结合中华预防医学会卒中预防与控制专业委员会介入学组2014年发表的《急性缺血性脑卒中血管内治疗中国专家共识》[14],中国卒中学会组织国内本领域专家通过查阅文献、反复征求建议并讨论,形成了本指南,旨在总结目前有关AIS的血管内治疗的最新研究证据,提出适合我国对AIS临床可参考的标准及管理方法。建议临床医生在参照本指南内容的基础上,结合具体情况对AIS患者采取有针对性的个体化治疗管理策略。
1 血管内治疗AIS的循证医学证据
1.1 动脉内溶栓治疗AIS AIS动脉溶栓的证据主要来自于2个试验,AIS动脉内治疗的急性脑栓塞Prolyse溶栓试验(Prolyse in Acute Cerebral ThromboembolismⅡ,PROACT-Ⅱ)和大脑中动脉(middle cerebral artery,MCA)栓塞局部纤溶干预试验(Middle Cerebral Artery Embolism Local Fibrinolytic Intervention Trial,MELT)。PROACT-Ⅱ是一项多中心前瞻性随机对照试验,共纳入180例发病6 h内的MCA(M1或M2)闭塞患者,比较重组尿激酶原联合肝素动脉溶栓(试验组)与单纯肝素动脉注射(对照组)的安全及有效性[15]。意向治疗(intention to treat,ITT)的分析结果显示,其主要终点——3个月良好神经功能预后[改良Rankin量表(modified Rankin Scale,mRS)0~2分]的发生率试验组高于对照组(40% vs 25%,P=0.04);66%的试验组患者MCA实现再通,而对照组仅为18%(P<0.001);24 h内症状性颅内出血(symptomatic intracerebral hemorrhage,sICH)发生率,试验组为10%,对照组为2%(P=0.06);两组病死率无显著差异。MELT试验比较了6 h内保守治疗与动脉使用尿激酶12万~60万IU治疗的疗效,治疗组的主要终点3个月良好神经功能预后(mRS 0~2分)比例较对照组高(49.1% vs 36.8%,P=0.35),但无统计学意义,总体治疗效果及sICH发生率与PROACT-Ⅱ试验一致[16]。前期的小样本探索性研究评估了静脉使用小剂量rt-PA联合动脉溶栓的疗效。卒中急诊管理(Emergency Management of Stroke,EMS)、卒中介入治疗(Interventional Management Study Ⅰ,IMS Ⅰ)和IMS Ⅱ研究结果显示联合治疗组的神经功能预后显著优于对照组[17-19]。EMS试验旨在验证发病3 h内静脉溶栓联合动脉局部rt-PA溶栓的可行性、有效性及安全性。结果显示尽管静脉联合动脉溶栓不能改善临床预后,但其具有可行性且更容易达到再通。IMSⅠ试验探讨了静脉联合动脉溶栓的可行性和安全性,结果显示联合溶栓组3个月死亡率较对照组低,但无统计学意义,sICH与单纯静脉溶栓相似[17]。IMS Ⅱ试验比较了注射导管低剂量静脉注射rt-PA溶栓(0.6 mg/kg)和动脉注射rt-PA(22 mg)溶栓的有效性和安全性,并与美国国立神经疾病和卒中研究所(National Institute of Neurological Disorders and Stroke,NINDS)研究结果对比[18]。在3个月时mRS 0~2分的患者更多(46% vs NINDS rt-PA组39%),然而有较高的sICH,但死亡率较低。IMS Ⅱ的完全再通率[心肌梗死溶栓分级(Thrombolysis in Myocardial Infarction,TIMI)3级]仅为4%,部分再通(TIMI 2或3级)为60%。上述研究均为前循环AIS的试验研究,目前尚缺乏针对后循环及急性基底动脉闭塞(acute basilar artery occlusion,ABAO)的前瞻性随机对照研究。Lindsberg等报道了使用静脉或动脉溶栓治疗420例基底动脉闭塞患者的疗效,结果显示动脉溶栓再通率更高(65% vs 53%,P=0.05),但死亡率和致残率与静脉溶栓无差异[20]。基底动脉国际合作研究(Basilar Artery International Cooperation Study,BASICS)是一项回顾性研究,分析了619例急性起病的基底动脉闭塞患者的临床治疗效果,其中592例患者资料被最终纳入分析,使用抗栓治疗(183例)、静脉溶栓(121例)或动脉溶栓(288例),未显示出各种治疗方案有显著差异[21]。
1.2 非支架机械取栓治疗AIS 机械取栓装置因为具有以下诸多的理论上的优点而获得了广泛的关注:快速再通,更低的出血转化率及卒中介入时间窗可延长[22]。美国食品和药品管理局(Food and Drug Administration,FDA)批准了Merci RetrievalTM(2004年)和Penumbra Stroke SystemsTM(2008年)作为第一代机械取栓装置。
MerciTM是一个螺旋形的装置,经特别设计的螺旋形镍钛环用于放置到血栓远端进行整块的血栓移除。其目标血管为近端脑血管,主要为MCA的M1段及椎基底动脉。位于更远端的血栓不能使用MerciTM移除。PenumbraTM血栓碎吸装置对血栓的作用大致与MerciTM取栓装置一样。其在再灌注导管中使用机械血栓分离器结合血栓抽吸。
2013年,3项评估血管内机械取栓治疗AIS的试验IMS Ⅲ、血栓切除术治疗卒中的机械取栓和再通研究(Mechanical Retrieval and Recanalization of Stroke Clots Using Embolectomy,MR RESCUE)和AIS局部相比较全身溶栓治疗(Best Fast-track Endovascular Treatment vs Standard Intravenous Alteplase for Acute Ischemic Stroke,SYNTHESISI EXPANSION)均报道了阴性结果[6-8],但由于对学术界的贡献均发表在《新英格兰医学杂志》上,受到广泛关注
IMS Ⅲ试验是一项3期临床的多中心随机试验,比较静脉溶栓联合血管内治疗(包括机械取栓技术)与单纯静脉溶栓的安全性及有效性,预期入组900例合并有大血管闭塞表现或证据的患者,主要终点为3个月临床预后、死亡率及sICH。该研究设定了如果有10%的差异提示有利于其中一组,则终止研究。研究在入组656例患者时(静脉溶栓联合血管内治疗组434例,单纯静脉溶栓组222例),因为主要终点事件(3个月临床预后)无法显示出两组的显著差异(血管内治疗组mRS 0~2分为40.8%,静脉治疗组为38.7%,P=0.25),提前终止了研究[23]。IMS Ⅲ亚组分析表明,当颈内动脉(internal carotid artery,ICA)和MCA M1段闭塞后再通达到脑梗死溶栓分级(Thrombolysis In Cerebral Ischemia scale,TICI)为2b级或3级时,患者mRS 0~2分的比率为48.2%(其中ICA为37%~42%,M1为44%)[6],这提示近端血管闭塞再通的可能性及重要性。此外,IMSⅢ研究发现再灌注时间的延误与临床不良预后相关[24],血管内再通间隔每增加30 min,获得90 d良好预后可能性下降12%。
MR RESCUE试验是一项前瞻性研究,入组8 h内多模式影像证实大血管卒中的118例患者,比较有适合的缺血半暗带和无缺血半暗带患者使用血管内治疗与标准治疗的有效性。研究使用的是先前一代的MerciTM或PenumbraTM设备,血管内治疗的修正脑梗死溶栓分级(modified TICI,mTICI)2b级或3级的再通率达到了67%[25]。该研究未发现治疗组间在90 d神经功能预后上存在差异,存在适合的缺血半暗带并使用取栓术的患者也未显示预后的差异性[7]。
SYNTHESIS EXPANSION试验是一项前瞻性随机对照研究,比较4.5 h内血管内治疗(动脉溶栓、机械取栓或两者结合)和单纯静脉溶栓的临床预后差异。在3个月随访时,没能显示出两组间达到良好神经功能预后上的任何差异[8](血管内治疗组30.4%,静脉治疗组34.8%,P=0.37)。两组患者的sICH也无差异,对于微小卒中和影像上无大血管闭塞的卒中,血管内治疗组的sICH甚至与静脉溶栓相等或超过静脉溶栓[26]。
以上3项试验的结果没能显示出血管内治疗的优越性,分析可能存在以下的原因:症状发生到治疗的较长的时间延误,采用的影像学方法未能筛选出可能获益人群,再通率较预期低以及应用了老一代取栓设备。IMS Ⅲ试验使用了6种不同的操作技术,而仅有4例患者使用新一代支架取栓装置进行治疗。MR RESCUE试验在2004-2011年从22个中心中招募了127例患者,每组的患者数量在20~34例,因此有可能低估了显著性的差异[27]。症状发生到股动
脉穿刺的平均时间大于6 h,超出先前多数研究的6 h时间窗,因而未能体现预期的治疗效果[7]。存在大梗死核心体积的患者[弥散加权像(diffusion-weighted imaging,DWI)上梗死体积达到90 ml],也被纳入该研究,这些患者血管再通后与不良预后明显相关[28-29]。SYNTHESIS EXPANSION试验在随机入组前没进行影像检查来明确大血管闭塞,无近端血管闭塞的患者也被允许纳入治疗组。血管内治疗组的患者均不进行静脉注射rt-PA溶栓,此组的平均治疗时间较长,为3.75 h,静脉治疗组为2.75 h。181例随机到血管内治疗组的患者中仅有23例患者使用了支架取栓装置,仅为13%左右,绝大多数患者使用导丝操作及动脉内溶栓[8]。方案中部分患者允许在血管造影未显示闭塞但怀疑受累的血管供血区域进行动脉溶栓,而这种方式已经不认为是动脉内治疗的首选方案[27]。
近期的评估Penumbra设备治疗急性卒中试验(Assess the Penumbra System in the Treatment of Acute Stroke,THERAPY)中,相比于接受单独静脉溶栓治疗,AIS患者利用PenumbraTM血栓抽吸系统进行治疗趋向于有更好的预后。该试验计划招募692例患者,但由于其他试验获得血管内治疗有利数据,该试验在仅入组108例患者后提前终止,因此结果不具统计学意义[30]。
1.3 支架机械取栓治疗AIS 美国FDA于2012年又批准了SolitaireTM和TrevoTM支架取栓装置。支架取栓装置的发明是卒中血管内治疗的一个巨大进步,取栓支架具有导航性和快速再通优势,并且不存在长期并发症的风险。支架取栓装置使用临时支架捕获血栓,通过与外周血管壁的挤压移动血栓来恢复血流。撤出支架时,血栓被捕获到支架间隙内与支架一同被移除。目前,有两种支架取栓装置被FDA批准用于治疗大血管闭塞性卒中,它们是SolitaireTM(Covidien)和TrevoTM(Stryker)支架取栓装置。其他设备包括Trevo-ProVUETM(Stryker)和ReviveTM(Johnson & Johnson)也正在申请FDA批准中。
有2项随机对照试验比较了支架取栓装置和MerciTM设备。Solitaire装置与Merci装置对AIS治疗试验(Solitaire flow restoration device versus the Merci Retriever in patients with acute ischaemic stroke,SWIFT)比较了SolitaireTM和MerciTM设备,在入组113例患者后因有效性存在显著而提前终止。在主要终点中,再通被定义为TIMI评分2或3级,在使用SolitaireTM设备时再通者更多,比值比(odds ratio,OR)4.9,95%可信区间(confidence interval,CI)2.1~11.1。同样,在使用SolitaireTM设备时,3个月后mRS≤2分的患者更多,OR值为2.8(95%CI 1.2~6.2)[31]。Trevo与Merci装置在大血管闭塞所致AIS取栓比较试验(Trevo versus Merci Retrievers for Thrombectomy Revascularisation of Large Vessel Occlusions in Acute Ischaemic Stroke,TREVO-2)在178例大血管闭塞患者中比较了Trevo RetrieverTM和MerciTM的取栓效果。使用TICI分级测定再灌注时,Trevo RetrieverTM装置中TICI≥2级的患者更多,OR值为4.2(95%CI 1.9~9.7)。使用TrevoTM装置时,3个月mRS≤2分的患者数量更多(40.0% vs 21.8%),但有合并更高的死亡率的倾向[32]。
1.3.1 支架机械取栓治疗AIS的随机对照试验 血管内治疗AIS的多中心随机临床试验(Multicenter Randomized CLinical Trial of Endovascular Treatment for Acute Ischemic Stroke in the Netherlands,MR CLEAN)试验是一项来自荷兰的前瞻性多中心随机对照研究,第一个显示出血管内治疗与标准内科治疗相比的显著获益[9]。该研究纳入了500例卒中发病6 h内经计算机断层扫描血管造影(computed tomography angiography,CTA)证实的前循环大血管闭塞且美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分≥2分的患者,随机分为标准内科治疗或血管内治疗组,血管内治疗患者97%使用支架取栓装置(但无一放置支架),主要终点为90 d mRS。两组均给予最佳的卒中治疗方案,如发病4.5 h内给予静脉注射rt-PA溶栓而且实际接受该治疗的比例极高,近90%。NIHSS评分的中位数在介入治疗组为17,在对照组为18,这表明入组人群卒中严重程度与其他大型缺血卒中试验有可比性。血管内治疗组和标准内科治疗组的发病到静脉溶栓的时间中位数为85~87 min,发病到动脉穿刺时间中位数为260 min。结果显示血管内治疗组在24 h再通率在血管内治疗组较高(80% vs 32%,OR 6.9,95%CI 4.3~10.9),1周时梗死体积的中位数较小(49 ml vs 80 ml),并且3个月的mRS评分更好(mRS 0~2分,33%vs 19%)。这项研究的阳性结果非常显著,血管内治疗明显提高了再通率,再灌注程度,以及良好的神经功能预后。
前循环近端闭塞小病灶性卒中的血管内治疗并强调最短化计算机断层扫描(computed tomography,CT)至再通时间临床试验(Endovascular Treatment for Small Core and Anterior Circulation Proximal Occlusion with Emphasis on Minimizing CT to Recanalization Times,ESCAPE)同样证实了血管内治疗的显著效果[33]。该研究是一项来自加拿大的前瞻性随机对照研究,纳入了316例大动脉闭塞的AIS患者后因中期分析显示血管内治疗具有明显获益而提前结束,入组患者随机接受标准内科治疗或标准内科治疗联合血管内治疗,主要终点为90 d mRS评分。血管内治疗没有限定特定的治疗方案,但多数患者使用支架机械取栓装置(86%)。随机入组前,需要患者NIHSS评分>5分,经CTA确定颈动脉T型或MCA(MCA、M1或大的M2节段)闭塞,多模式CTA显示良好的侧支代偿,Alberta卒中项目早期CT评分(Alberta Score Program Early CT Score,ASPECTS)>5分,并且在发病12 h内入组。如果患者适合,入组前可给予静脉注射rt-PA溶栓。发病到注射rt-PA时间为110 min。在血管内治疗组,CT到股动脉穿刺时间中位数为51 min,CT检查后至首次血管再通的中位数时间为84 min,发病到血管再通时间中位数为241 min。主要终点90 d mRS评分显示血管内治疗组显著获益,OR值为2.6(95%CI 1.7~3.8,P<0.001)。此外,血管内治疗组90 d良好功能预后(mRS 0~2分)显著增加(53.0% vs 29.3%,P<0.001),死亡率显著降低(10.4% vs 19.0%,P=0.04)。所有亚组分析发现均有相似的获益,包括老年及发病6 h后的患者。
血管内机械取栓作为AIS血管内主要治疗试验(SolitaireTMwith the Intention for Thrombectomy as Primary Endovascular Treatment for Acute Ischemic Stroke,SWIFT PRIME)在美国和欧洲的39家医院进行,比较静脉注射rt-PA溶栓与联合血管内治疗(均使用SolitaireTMFR支架)的有效性。纳入患者为18~80岁、mRS评分≤1分、NIHSS评分为8~29分(平均17分)的AIS患者,在症状发生6 h内能够使用机械取栓装置治疗以及在4.5 h内能进行静脉注射rt-PA溶栓。在入组196例患者后,中期结果分析提示血管内治疗明显获益而提前终止试验。在随机入组前,所有4.5 h内的患者需要接受静脉溶栓,经CTA或磁共振血管成像(magnetic resonance angiography,MRA)显示颈内动脉闭塞或MCA的M1段闭塞且不伴有颅外动脉闭塞,ASPECTS评分>6且CT低密度或磁共振成像(magnetic resonance imaging,MRI)高信号<1/3的MCA区域,并且在6 h内能接受血管内治疗。结果显示发病到注射rt-PA时间为111 min,发病到股动脉穿刺时间中位数为224 min,入院影像检查到股动脉穿刺时间中位数为57 min,卒中发作到初次释放支架时间中位数为252 min。结果显示,使用SolitaireTMFR支架取栓装置取栓后90 d的mRS评分变化OR值差异显著(P<0.001),取栓组患者90 d mRS 0~2分患者的比率为60.2%,对照组为35.5%[P<0.001,需治疗人数(number needed to treat,NNT)=4],有降低死亡率的倾向。所有亚组患者均获得相似的获益[12]。
延长急性神经功能缺损至动脉内溶栓时间的临床试验(EXtending the Time for Thrombolysis in Emergency Neurological Deficits with Intra-Arterial Therapy,EXTEND-IA)为一项来自澳大利亚的前瞻性随机对照研究,计划随机入组100例症状出现4.5 h内的前循环缺血性卒中患者,随机分为单纯静脉注射rt-PA溶栓治疗组或静脉注射rt-PA溶栓联合SolitaireTMFR支架取栓组。随机入组前,所有<4.5 h患者需要静脉溶栓,CTA或MRA证实颈内动脉、MCA的M1或M2段闭塞,MRI或CT灌注显示明显的错配及有限的梗死核心(使用RAPID 软件),并且在6 h内给予血管内治疗。该研究在入组70例患者时由于血管内治疗组带来的明确获益而提前终止。血管内治疗组卒中发作到静脉注射rt-PA时间中位数为127 min,发病到股动脉穿刺时间中位数为210 min,影像检查到股动脉穿刺时间中位数为93 min,发病到再通时间中位数为248 min。结果(两个共同主要终点)显示,使用SolitaireTMFR支架取栓后24 h的缺血组织早期再灌注为100%,对照组为37%(P<0.001),3 d的早期神经功能改善为80%,对照为37%(P=0.002)。取栓患者90 d mRS 0~2分为71%,对照组为40%(P<0.01,NNT=3),有降低死亡率的倾向[11]。
西班牙8 h内支架取栓与内科治疗随机对照研究试验(Revascularization with Solitaire FR Device vs. Best Medical Therapy in the Treatment of Acute Stroke due to Anterior Circulation Large Vessel Occlusion Presenting within Eighthours of Symptom Onse,REVASCAT)为一项前瞻性多中心随机对照试验,共入组206例发病8 h内接受治疗的前循环AIS患者,随机分配至药物治疗(如静脉注射rt-PA溶栓)联合SolitaireTM支架取栓的血管内治疗组,或单纯药物治疗组,主要终点为90 d mRS。该试验计划最多招募690例患者,但在其他相似试验报道了血管内取栓阳性结果后提前终止。相比于药物治疗组,血管内治疗组90 d mRS 0~2分患者的比例更高(43.7% vs 28.2%,校正OR 2.1,95%CI 1.1~4)[13]。
AIS机械取栓效益评估试验(Trial and Cost Effectiveness Evaluation of Intraarterial Thrombectomy in Acute Ischemic Stroke,THRACE)从法国26个中心入选414例患者,如果患者没有或只有轻微神经系统症状改善(NIHSS评分<5分),则在静脉注射rt-PA再灌注治疗期间进行随机分配。分配至介入组的患者立即进行血管造影检查,如果有适当的血栓,则使用最新的设备进行机械取栓。该研究的中期分析结果表明,对于大动脉闭塞所致中至重度程度卒中的患者,在卒中发作5 h内进行静脉溶栓+支架机械取栓优于单独静脉溶栓治疗[34]。
综上所述,使用支架取栓装置实施早期或超早期取栓有明确的证据支持,但由于随机试验中不同机械取栓设备的成功率以及临床结局指标差异较大,因此仍无法定论所有血管内治疗均能使AIS患者获益。
1.3.2 支架机械取栓治疗AIS的亚组分析
支架机械取栓的安全性
Solitaire装置取栓对早期血管再通研究(Solitaire Flow Restoration Thrombectomy for Acute Revascularization,STAR)是针对SolitaireTM设备进行的一项国际性、多中心、前瞻性研究,研究纳入了202例发病8 h内的前循环大血管闭塞患者[35]。研究报道了79%的成功再通率,3个月mRS 0~2分的患者达到57.9%,sICH率为1.5% 死亡率为6.9%。2013年汇总分析包括支架取栓的19项使用TrevoTM(n=221)或SolitaireTM(n=355)设备的研究,结果显示mTICI 2b级或3级分别占83%和82%,出血率分别为8%和6%,设备相关并发症分别为5%和6%,相似再通时间下的良好预后分别为51%和47%,致死率分别为31%和14%[36]。
最近一项单中心研究纳入了2005-2011年治疗的240例患者,单纯使用机械取栓或在静脉溶栓基础上(40%)使用机械取栓,50%的患者获得了3个月时的良好神经功能预后(mRS 0~2分),sICH率为4.6%[37]。一项回顾性单中心队列研究针对机械取栓并发症分析了176例连续病例,结果显示血管内操作延长超过1 h与更高的并发症发生相关(例如,sICH,栓塞新区域,夹层,血管痉挛,支架移位或阻塞),但整体的sICH发生率与静脉溶栓相似[38]。未发现介入治疗后蛛网膜下腔高密度影影响预后[39]。
老年患者支架机械取栓
在MR CLEAN试验中有6%的患者为80岁或以上,此亚组中的治疗效果为阳性,效果显著并且与总体效果(OR 3.24,95%CI 1.21~8.62)相比没有差异性[9]。与之相似,随机试验ESCAPE和SWIFT PRIME(后者年龄上限为80岁)显示,包括高龄者在内的所有亚组内均显示获益性,高龄者也因此可考虑进行取栓治疗[10-12]。之前,在美国的一项多中心回顾性分析的报道中,超过80岁的患者进行取栓的死亡率是年轻人的两倍(9300例患者,其中18%超过80岁)。然而,分析的时间限定为2008-2010年,没有提及治疗设备,因此无法评价治疗效果[40]。Almekhlafi等使用SPAN-100索引(例如年龄+NIHSS评分≥100为阳性索引),发现与阴性SPAN索引相比,阳性索引患者中(61%)良好预后的比率较低(27%,OR 0.3,95%CI 0.1~0.9),60%的SPAN索引阳性患者的年龄为80岁及以上[41]。对于椎基底循环系统,美国国家数据库2006-2010年的回顾性分析提示,在机械取栓患者中,年龄对住院死亡率有影响(n=631),但在静脉溶栓患者中无影响(n=1554),尤其是在65岁及以上的人群中(43% vs 23%)。然而,没有报道在此期间使用的取栓装置类型[42]。
支架机械取栓的再通时间
MR CLEAN试验中的阳性结果为时间依赖性,OR值从发病3.5 h的3.0(95%CI 1.6~5.6)下降到6 h的1.5(95%CI 1.1~2.2)[9]。当再灌注发生在6 h 19 min后,治疗效果不再有统计学意义。在IMS Ⅲ中,取栓治疗同样显示出时间依赖性,再灌注时间的增加与良好功能预后比率下降相关[26]。基于IMS Ⅲ的结果及文献,近期建议的血管内治疗比单纯静脉溶栓优越的时间窗为347 min内(5 h 47 min)[43]。这些发现提示早期治疗的必要性,证实发病到治疗6 h内时间窗的合理性。然而,在ESCAPE试验中有49例入组患者(15.5%)超出6 h时间窗,但治疗效果没有区别。这为基于完善的影像评估基础上,进一步研究扩展时间窗的可能性留下空间。
支架机械取栓血管的串联病变
MR CLEAN试验中,146例患者(29%)合并额外的颈内动脉颅外段闭塞(串联病变),经过取栓治疗后有效(OR 1.43,95%CI 0.78~2.64)[9]。在一项纳入32项研究1107例颈内动脉颅内段和(或)颅外段闭塞患者的系统性综述中,将颈动脉溶栓与任何形式的机械治疗和(或)支架置放相比较。ICA颅外段闭塞急性支架置放与经动脉溶栓比较,有更高的再通率(87% vs 48%,P=0.001),良好的预后(68% vs 15%,P<0.001),以及较低的致死率(18% vs 41%,P=0.048)[44]。
近期发表的几项队列研究表明,ICA/MCA的串联狭窄/闭塞可以在颅外颈内动脉内使用急诊支架治疗以及在MCA中使用支架拉栓进行机械取栓治疗,并且风险性较为合理[45-49]。
支架机械取栓的麻醉
一项研究回顾性分析了全身麻醉或清醒镇静的患者(n=507每组,1∶1配比)数据,与清醒镇静相比,全身麻醉患者有更多的住院期间死亡率(25%)以及肺炎(17%)发生率(清醒镇静分别为12%和9.3%,OR为2.37和2.0),但sICH发生率相似[50]。近期Takahashi等的一项小型综述中也支持清醒镇静[51]。前期的单中心队列研究[52-53]和5篇此类研究的综述报道了相似的结果[54]。MR CLEAN取栓患者的事后分析提示,不全身麻醉的患者有更好的3个月功能预后,但患者的麻醉方式没有进行随机化[9]。美国神经介入外科学会和神经重症监护学会的一项专家共识建议对严重躁动,意识水平较低[格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)评分<8分],丧失气道保护性反射,呼吸困难以及出现这些特征的选定的后循环卒中患者进行全身麻醉[55]。
血管闭塞患者预测
近期发表的卒中治疗安全管理研究(Safe Implementation of Treatments in Stroke,SITS)为一项注册登记研究,纳入11 632例可获得基线影像数据及3个月功能预后的患者的队列研究,结果发现NIHSS评分11分和12分为基线血管闭塞和功能独立的预测因子[56]。此外,如果影像评估在卒中发生后3 h进行,预测血管闭塞和3个月功能预后的NIHSS评分阈值则分别降低到9分和10分。这些结果与早期的一项纳入162例患者的单中心回顾性研究一致,结果显示NIHSS评分≥10分,卒中发病6 h后,不良预后或死亡的概率增加了16.9倍(P=0.013),近端血管闭塞的概率为7.13倍(P<0.038)(敏感度83%,特异度78%)[57]。
1.3.3 机械取栓治疗基底动脉闭塞 基底动脉闭塞有较高的死亡率和发病率[58],目前还缺少RCT研究的证据支持。最近的一项荟萃分析收集了45项基底动脉急性闭塞再灌注(包括静脉溶栓、动脉溶栓或血管内治疗)的研究(n=2056),提示减少死亡或依赖以及单纯减少死亡的NNT分别为3和2.5[59]。多项单中心小样本的回顾性研究显示基底动脉取栓的良好功能预后为30%[60-61]~48%[62-64]。Karolinska医院的经验表明,良好预后为57%(95%CI 37%~75%),治疗前没有急性梗死征象时良好预后为73%(95%CI 50%~89%),死亡率大约21%[65]。使用新一代设备的再通率超过75%[61,66],这与使用老一代设备的Merci和multi-Merci试验报道的再通率一致[67],但获益率更高[65,68-70]。
早期的前瞻性注册登记研究BASICS结果没能够显示血管内治疗较静脉溶栓优越,然而,该研究中基本使用老一代的设备[21]。该团队现在正在进行进一步的BASICS试验,比较静脉溶栓联合6 h内取栓和单纯静脉溶栓的效果。
1.3.4 机械取栓治疗AIS的术前影像检查
急诊无创动脉影像
所有近期发表的血管内治疗的RCT都设计使用无创动脉影像(脑或颈部动脉的CTA或MRA)来筛选颈内动脉远端和(或)MCA或M2主干闭塞的患者。这可能是这些试验与前期的取栓试验相比获得阳性结果的原因之一。如果无法进行无创动脉影像,在症状发生最初3 h内NIHSS评分≥9分或者在3~6 h NIHSS评分≥7分,则强烈提示颅内大动脉闭塞[56,71]。因此,急诊无创颈部和颅内动脉的影像检查在确定适合急性机械取栓患者时有显著的优势,并且没有额外的禁忌证。
计算机断层扫描ASPECTS评分
在之前的MR RESCUE研究中采用了多模式CT或MRI用于明确患者是否具有半暗带并进行患者随机分组,分析是此研究获得中性结果的原因。最新的MR CLEAN试验亚组分析中显示ASPECTS评分为5分或更多的患者机械取栓能够获益(分别为5~7分时OR 1.97和8~10分时OR 1.61),而ASPECTS评分0~4分时无获益(OR 1.09,95%CI 0.14~8.46)。在一项202例使用SolitaireTMFR患者的队列研究中[41]和一项149例使用SolitaireTM和PenumbraTM抽吸系统患者的队列研究中[72],较高的基线ASPECTS评分与良好预后相关。在ESCAPE和SWIFT PRIME试验中,分别将ASPECTS为5分和6分的较低评分作为入组的标准之一,目的是确定小梗死体积的患者。在这些值以上时,不同ASPECTS评分的取栓治疗显示出相似的结果[10,12]。
磁共振成像:弥散加权像、灌注加权像及错配
缺血性卒中机械取栓后预后因素研究(Prognostic Factors Related to Clinical Outcome Following Thrombectomy in Ischemic Stroke Study,RECOST)为一项单中心研究,纳入了165例患者,使用MRI DWI得到的ASPECTS评分,使用这种影像技术选择患者进行取栓时能够获益。在老年人(以70岁作为明确的分界)中如果缺血核心体积较低,或在全部的70岁以下的人群中,使用支架拉栓方式取栓能够获益[73]。在同一中心纳入的31例连续入组患者的小型研究中,使用SolitaireTMFR设备治疗基底动脉闭塞,发现脑干DWI评分<3分与临床良好预后密切相关[64]。前瞻性、多中心的DWI评估卒中进展研究(Diffusion Weighted Imaging Evaluation for Understanding Stroke Evolution-2,DEFUSE-2)提示,在MCA或ICA闭塞的患者中,使用MRI灌注加权像(perfusion-weighted imaging,PWI)的错配(mismatch)选择患者进行血管内治疗能带来良好的临床预后(n=98,约一半使用静脉溶栓)[74]。
计算机断层扫描灌注影像
一项纳入165例患者的多中心分析中,绝大多数患者进行了血管内或颈动脉再通治疗,提示梗死核心和半暗带体积在临床预后上有独立的预测作用[75]。在伴有大的半暗带体积时,再通具有特别重要的作用[76]。在EXTEND-IA试验中,通过RAPIDTM软件,使用CT灌注(CT perfusion,CTP)显示的错配率>1.2,绝对错配体积>10 ml,以及缺血核心体积<70 ml对患者进行选择[9]。
血管内治疗推荐意见
(一)治疗方案推荐
(1)动脉溶栓
● 动脉溶栓开始时间越早临床预后越好(Ⅰ类推荐,B级证据)。
● 动脉溶栓需要在有多学科协作的急诊绿色通道及神经介入条件的医院实施(Ⅰ类推荐,C级证据)。
● 可以在足量静脉溶栓基础上对部分适宜患者进行动脉溶栓(Ⅱa类推荐,B级证据)。发病6 h内的MCA供血区的AIS,当不适合静脉溶栓或静脉溶栓无效且无法实施机械取栓时,可严格筛选患者后实施动脉溶栓(Ⅰ类推荐,B级证据)。
● 急性后循环动脉闭塞患者,动脉溶栓时间窗可延长至24 h(Ⅱb类推荐,C级证据)。
(2)机械取栓
● 推荐使用机械取栓治疗发病6 h内的急性前循环大血管闭塞性卒中,发病4.5 h内可在足量静脉溶栓基础上实施(Ⅰ类推荐,A级证据)。
● 如有静脉溶栓禁忌,建议将机械取栓作为大血管闭塞的可选择的治疗方案(Ⅰ类推荐,A级证据)。
● 有机械取栓指征时应尽快实施(Ⅰ类推荐,A级证据)。有静脉溶栓指征时,机械取栓不应妨碍静脉溶栓,静脉溶栓也不能延误机械取栓(Ⅰ类推荐,A级证据)。
● 机械取栓时,建议就诊到股动脉穿刺的时间在60~90 min,就诊到血管再通的时间在90~120 min(Ⅱa类推荐,B级证据)。
● 优先使用支架取栓装置进行机械取栓(Ⅰ类推荐,A级证据);可酌情使用当地医疗机构批准的其他取栓或抽吸取栓装置(Ⅱb类推荐,B级证据)。
● 机械取栓后,再通血管存在显著的狭窄,建议密切观察,如TICI分级<2b级,建议行血管内成形术(球囊扩张和(或)支架置入术)(Ⅱb类推荐,C级证据)。
● 急性基底动脉闭塞患者应行多模态影像(CT或MRI)检查,评估后可实施机械取栓,可在静脉溶栓基础上进行;或者按照当地伦理委员会批准的随机对照血管内治疗试验进行(Ⅱa类推荐,B级证据)。
● 机械取栓应由多学科团队共同达成决定,至少包括一名血管神经病学医师和一名神经介入医师,在经验丰富的中心实施机械取栓(Ⅱa类推荐,C级证据)。
● 机械取栓的麻醉方案要个体化,尽全力避免取栓延迟(Ⅱa类推荐,B级证据)。
(二)患者选择推荐
● 实施血管内治疗前,尽量使用无创影像检查明确有无颅内大血管闭塞(Ⅰ类推荐,A级证据)。
● 发病3 h内NIHSS评分≥9分或发病6 h内NIHSS评分≥7分时,提示存在大血管闭塞(Ⅱa类推荐,B级证据)。
● 不推荐影像提示大面积梗死的患者进行血管内治疗(Ⅲ类推荐,B级证据)。大面积梗死定义为CT或DWI影像的ASPECTS评分<6分或梗死体积≥70 ml或梗死体积>1/3 MCA供血区。确定梗死体积和半暗带大小的影像技术适用于患者选择,与血管内治疗功能性预后相关(Ⅱa类推荐,B级证据)。
● 单纯高龄的大血管闭塞患者可以选择血管内治疗(Ⅰ类推荐,A级证据)。
2 血管内治疗AIS的其他注意事项
2.1 血管成形术 无论是否使用溶栓或者取栓术,急诊血管成形术技术正越来越多地被用于恢复血流,但卒中急性期治疗的安全性及有效性尚缺乏大型、多中心、前瞻性、随机对照研究。AIS支架血管再通研究(Stent-assisted Recanalization in Acute Ischemic Stroke,SARIS)是一项非随机的单中心研究,纳入20例患者,针对责任血管置入支架(主要是颅内段),研究结果提示对于血流的及时恢复是有效的。这项研究提示对AIS患者进行急诊血管成形术可实现迅速再灌注并临床获益[3]。急诊球囊扩张术和支架置入术也存在潜在的弊端,如球囊扩张术过程中容易发生血管痉挛、支架置入术可能引起支架内血栓及迟发性的支架内狭窄、其出血转换风险尚不明确等,因此急诊血管成形术治疗AIS的有效性和安全性尚需要进一步研究证据。
颅外段颈动脉(或颅外段椎动脉)血管成形术目前主要用于卒中的预防而非急性期的治疗。但是,在以下两种情况下,这种治疗可用于急性卒中:卒中发生是由于颅外段的颈或椎动脉的血流减少或中断所致,如严重动脉粥样硬化或夹层造成的动脉完全或者接近完全的闭塞;当颅外段颈动脉严重闭塞妨碍导管进入颅内血管中的血栓时,需要在对远端的颅内闭塞干预前行颅外颈动脉血管成形术[8]。
2.2 并发症与处理
2.2.1 出血转化 出血转化是AIS溶栓或血管内治疗的主要并发症之一。原因可能与血管壁损伤、再灌注损伤、溶栓药物使用及联合抗血小板、抗凝治疗有关,出血多发生在溶栓后36 h内。一般认为超时间窗、术前血压偏高(收缩压>180 mmHg,舒张压>100 mmHg)、脑CT已显示低密度改变的卒中患者接受溶栓或血管内治疗易发生出血转化并发症。处理可参考AIS脑出血转化处理原则。
2.2.2 高灌注综合征 高灌注综合征(脑过度灌注)是指闭塞脑动脉再通后,缺血脑组织重新获得血液灌注,同侧脑血流量显著增加,从而导致脑水肿甚至颅内出血发生。有研究提示患者需要收住神经监护病房进行密切的监护,给予适当的镇静,有效的控制血压,适当的脱水治疗及其他相关并发症的预防,对合并有颅内血肿伴有占位征象者必要时需要神经外科处理,实施去骨瓣减压等。建议根据患者情况酌情处理。
2.2.3 血管再闭塞 闭塞脑动脉再通后再闭塞是AIS血管内治疗常见并发症,再闭塞和临床症状恶化相关,早期再阻塞预示长期预后不良,原因可能与血栓分解或血管内皮损伤后脂质核心暴露血小板被激活聚集、围术期抗血小板药物使用不充分或抗血小板药物抵抗有关。溶栓联合抗血小板治疗可能会减少再闭塞的发生。有报道联合应用血小板糖蛋白Ⅱb/Ⅲa受体抑制剂可减少再闭塞发生和治疗再闭塞,但尚缺乏相关随机对照研究证据,其应用时间长短不确定,而且出血率未知,需审慎使用[77]。
2.2.4 其他并发症 血管夹层、应激性溃疡、心血管并发症、穿刺部位并发症、对比剂过敏、对比剂肾病等,参照一般血管内治疗并发症处理方案[78]。
2.3 手术操作原则及围术期用药 AIS的血管内治疗应该在设备完善、技术力量较强的卒中中心,由有经验的神经介入医师组成的团队,在尽可能短的时间内,完成患者的选择、评估和血管内治疗操作。血管内介入治疗前快速行主动脉弓及全脑血管造影,了解血管狭窄或闭塞部位、前向血流(mTICI分级)及侧支代偿情况等信息。血管内开通治疗前血压应控制在180/105 mmHg以下,可选用拉贝洛尔、尼卡地平等静脉药物,避免使用引起血压急剧下降的药物;血管内开通治疗后,血压降至合理水平,无禁忌证,可于起病数天后恢复使用发病前服用的降压药物或开始启动降压治疗。术前影像已明确病变血管情况时,治疗是直接针对病变血管进行造影和治疗,血管开通后再行其他脑血管的造影,以减少延误。单纯动脉溶栓建议选择rt-PA和尿激酶,推荐rt-PA 1 mg/min,总剂量不超过40 mg。尿激酶1万~3万U/min,总剂量不超过100万U;最佳剂量和灌注速率尚不确定;造影显示血管再通或者造影剂外渗时,应立即停止溶栓。
约40%的患者存在高血糖,对预后不利,应对高血糖进行控制;卒中后低血糖发生率较低,但低血糖可导致脑缺血损伤和水肿加重,要尽快纠正低血糖。推荐血糖超过11.1 mmol/L时给予胰岛素治疗,血糖低于2.8 mmol/L时给予10%~20%葡萄糖口服或注射治疗。
血管闭塞机械开通后,可于术后开始给予持续抗血小板治疗;当术前有慢性狭窄,术中内膜损伤,或原位血栓形成血管有再闭塞时,术中可给予血小板糖蛋白Ⅱb/Ⅲa受体抑制剂,最佳剂量及使用时间尚不确定,其安全性和有效性需进一步临床试验证实。需行血管成形术时,可于术前或置入支架后即刻给予阿司匹林300 mg及氯吡格雷300 mg的负荷剂量口服或鼻饲,术后持续给予阿司匹林100~300 mg/d及氯吡格雷75 mg/d 1~3个月。急诊血管内治疗术中肝素的使用剂量尚有争论,推荐参考剂量:50~70 U/kg体质量,静脉团注,维持激活凝血时间200~300 s。术后置于神经监护病房,至少24 h心电、血压监护,24 h内复查头CT和脑血管检查[经颅多普勒、MRA、CTA或数字减影血管造影(digital subtraction angiography,DSA)],同时进行神经系统全面体格检查(NIHSS)。对一般缺血性卒中患者,围术期不推荐扩容、扩血管治疗及抗凝疗法,对于术后脑灌注不足的患者,建议扩容治疗,但应注意可能加重脑水肿、心功能衰竭等并发症。
3-羟基-3-甲基戊二酸单酰辅酶A还原酶抑制剂(他汀类药物),已被国内外指南一致推荐并广泛应用于动脉粥样硬化性缺血性卒中的二级预防。他汀类药物除了降低低密度脂蛋白胆固醇以外,有证据表明其在AIS患者中具有神经保护作用。一项小样本研究比较了AIS患者停用他汀类药物3 d或继续使用他汀治疗(阿托伐他汀20 mg/d)的效果,提示AIS患者短期停用他汀与3个月时死亡或残疾增加相关[79]。另一项纳入12 689例缺血性卒中患者的研究提示,入院早期启动他汀治疗的患者与入院未使用及停用他汀的患者相比,其1年死亡率降低15%(P<0.001)。与住院时未使用他汀类药物治疗的卒中患者相比,住院时使用他汀者在随后1年内的死亡风险相对降低45%(P<0.001)。不论入院前是否应用他汀,入院后启动他汀治疗越早越好。然而,卒中发作前使用他汀但住院期间停药的患者,其卒中后1年死亡风险增加2.5倍[80]。2013年发表的纳入2072例接受静脉溶栓治疗AIS患者的研究提示,接受静脉溶栓的AIS患者早期启动他汀治疗与神经功能改善、神经功能恶化风险降低、死亡风险降低相关[81]。现有证据提示,他汀类药物的神经保护作用可能与其改善血管内皮功能、改善脑血流和抗感染等作用相关,不论患者是否接受溶栓或血管内治疗,他汀类药物均对患者的预后有一定的改善作用。
推荐意见
● 动脉溶栓建议使用rt-PA和尿激酶,最佳剂量和灌注速率尚不确定(Ⅱb类推荐,C级证据);造影显示血管再通或者造影剂外渗时,应立即停止溶栓。
● 急诊颅内外血管成形术和(或)支架置入术的有效性尚不肯定(Ⅱb类推荐,C级证据)。
● 以下情况可考虑使用血管成形术和(或)支架置入术:治疗颈部动脉粥样硬化或夹层导致的AIS(Ⅱb类推荐,C级证据)。
● 需行血管成形术时,于术前或置入支架后即刻给予阿司匹林300 mg+氯吡格雷300 mg,术后氯吡格雷75 mg/d,持续至少3个月,阿司匹林100 mg/d,持续6个月以上。
● 血小板糖蛋白Ⅱb/Ⅲa受体抑制剂可减少和治疗血管闭塞机械开通后的再闭塞,但最佳剂量和灌注速率尚不确定,安全性和有效性需进一步临床试验证实。
● 推荐血管内治疗患者术后置于神经监护病房,24 h内复查头CT和脑血管检查及全面体格检查。
● 血管内治疗后颅内出血可参考AIS脑出血转化处理原则。建议参考神经外科及神经介入诊疗常规处理术后并发症。
● 推荐血管内开通治疗前控制血压,血管内开通治疗后血压降至合理水平,可于起病数天后恢复发病前降压药物或启动降压治疗(Ⅱb类推荐,C级证据)。
● 推荐血糖超过11.1 mmol/L时给予胰岛素治疗,血糖低于2.8 mmol/L时给予10%~20%葡萄糖口服或注射治疗。
● 抗血小板治疗前应复查头颅CT排除出血,抗血小板药物应在溶栓24 h后开始使用(Ⅱb类推荐,B级证据)。血管闭塞机械取栓后,可于术后开始常规给予持续抗血小板治疗。对阿司匹林不耐受者,可以考虑选用氯吡格雷等抗血小板药物治疗(Ⅱb类推荐,C级证据)。
● 溶栓后及血管内治疗术中的抗凝尚无定论,不推荐无选择地早期进行抗凝治疗,少数特殊患者,在谨慎评估风险、效益比后慎重选择。
● 一般急性缺血性卒中,不推荐扩容、扩血管治疗(Ⅲ类推荐,B级证据),术后脑灌注不足者,建议在密切监测下进行扩容治疗(Ⅱb类推荐,B级证据)。
● 起病前已服用他汀的患者,可继续使用他汀(Ⅱa类推荐,B级证据);对于非心源性缺血性卒中患者,无论是否伴有其他动脉粥样硬化证据,推荐高强度他汀类药物长期治疗以减少卒中和心血管事件的风险(Ⅰ类推荐,A级证据)。
本指南采用的推荐分类及证据水平参照美国心脏协会(American Heart Association,AHA)/美国卒中协会(American Stroke Association,ASA)指南推荐(表1~2)。

表1 美国心脏协会采用的建议分类和证据水平

表2 本指南建议类型和证据水平的定义
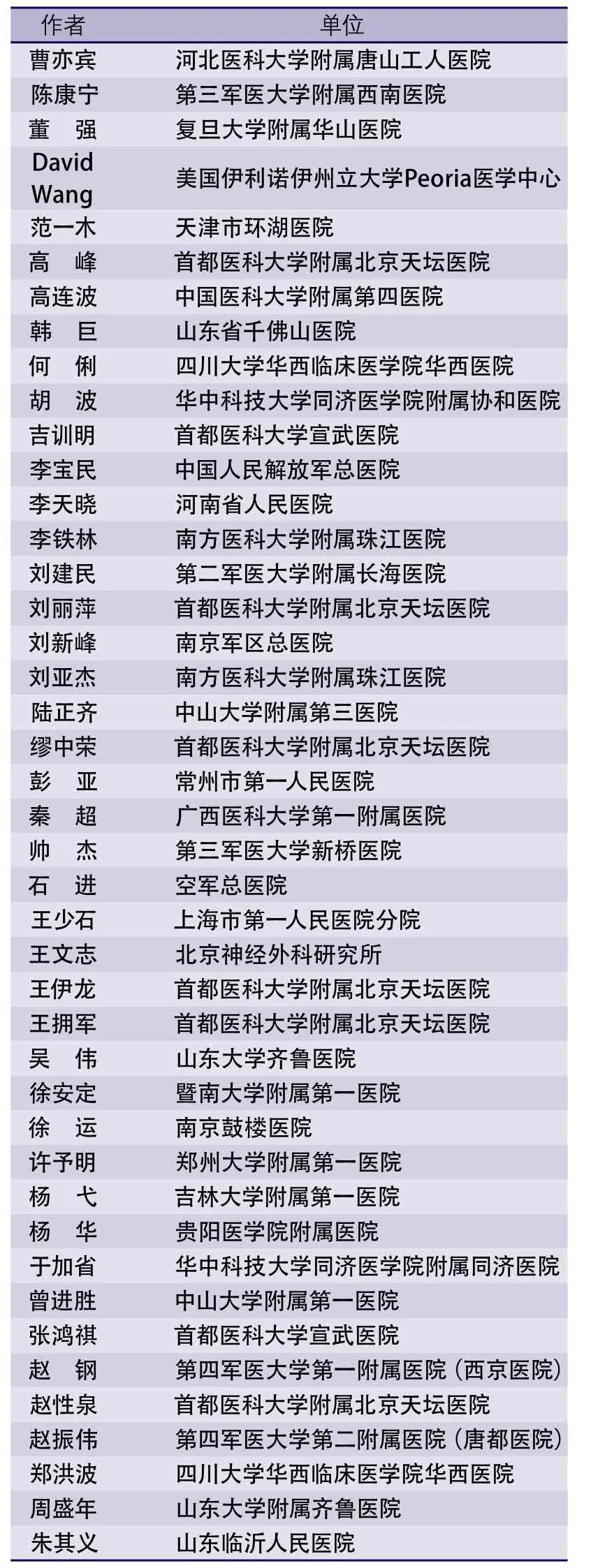
执笔者:高峰 徐安定指南专家组名单(按姓氏首字拼音顺序)
1 Xu AD, Wang YJ, Wang DZ, et al. Consensus statement on the use of intravenous recombinant tissue plasminogen activator to treat acute ischemic stroke by the Chinese Stroke Therapy Expert Panel[J]. CNS Neurosci Ther, 2013, 19:543-548.
2 Jauch EC, Saver JL, Adams HP, et al. Guidelines for the early management of patients with acute ischemic stroke:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke, 2013, 44:870-947.
3 Levy EI, Siddiqui AH, Crumlish A, et al. First Food and Drug Administration-approved prospective trial of primary intracranial stenting for acute stroke:SARIS(stent-assisted recanalization in acute ischemic stroke)[J].Stroke, 2009, 40:3552-3556.
4 Emberson J, Lees KR, Lyden P, et al. Effect of treatment delay, age, and stroke severity on the effects of intravenous thrombolysis with alteplase for acute ischaemic stroke:a meta-analysis of individual patient data from randomised trials[J]. Lancet, 2014, 384:1929-1935.
5 Asadi H, Dowling R, Yan B, et al. Advances in endovascular treatment of acute ischemic stroke[J].Intern Med J, 2014-11-01. doi:10.1111/imj.12652 [Epub ahead of print].
6 Tomsick TA, Yeatts SD, Liebeskind DS, et al.Endovascular revascularization results in IMSⅢ:intracranial ICA and M1 occlusions[J]. J Neurointerv Surg, 2014-10-23, pii:neurintsurg-2014-011318.doi:10.1136/neurintsurg-2014-011318[Epub ahead of print].
7 Kidwell CS, Jahan R, Gornbein J, et al. A trial of imaging selection and endovascular treatment for ischemic stroke[J]. N Engl J Med, 2013, 368:914-923.
8 Ciccone A, Valvassori L, Nichelatti M, et al.Endovascular treatment for acute ischemic stroke[J]. N Engl J Med, 2013, 368:904-913.
9 Berkhemer OA, Fransen PS, Beumer D, et al. A randomized trial of intraarterial treatment for acute ischemic stroke[J]. N Engl J Med, 2015, 372:11-20.
10 Goyal M, Demchuk AM, Menon BK, et al. Randomized assessment of rapid endovascular treatment of ischemic stroke[J]. N Engl J Med, 2015, 372:1019-1030.
11 Campbell BC, Mitchell PJ, Kleinig TJ, et al.Endovascular therapy for ischemic stroke with perfusion-imaging selection[J]. N Engl J Med, 2015,372:1009-1018.
12 Saver JL, Goyal M, Bonafe A, et al. Stent-retriever thrombectomy after intravenous t-PA vs. t-PA alone in stroke[J]. N Engl J Med, 2015-04-17 [Epub ahead of print].
13 Jovin TG, Chamorro A, Cobo E, et al. Thrombectomy within 8 hours after symptom onset in ischemic stroke[J]. N Engl J Med, 2015-04-17 [Epub ahead of print].
14 中华预防医学会卒中预防与控制专业委员会介入学组急性缺血性脑卒中血管内治疗中国专家共识组. 急性缺血性脑卒中血管内治疗中国专家共识[J]. 中华医学杂志,2014, 94:2097-2101.
15 Furlan A, Higashida R, Wechsler L, et al. Intra-arterial prourokinase for acute ischemic stroke. The PROACTⅡ study:a randomized controlled trial. Prolyse in Acute Cerebral Thromboembolism[J]. JAMA, 1999,282:2003-2011.
16 Ogawa A, Mori E, Minematsu K, et al. Randomized trial of intraarterial infusion of urokinase within 6 hours of middle cerebral artery stroke:the middle cerebral artery embolism local fibrinolytic intervention trial (MELT) Japan[J]. Stroke, 2007, 38:2633-2639.
17 IMS Study Investigators. Combined intravenous and intra-arterial recanalization for acute ischemic stroke:the Interventional Management of Stroke Study[J]. Stroke, 2004, 35:904-911.
18 IMS Ⅱ Trial Investigators. The Interventional Management of Stroke (IMS) Ⅱ Study[J]. Stroke, 2007,38:2127-2135.
19 Lewandowski CA, Frankel M, Tomsick TA, et al.Combined intravenous and intra-arterial r-TPA versus intra-arterial therapy of acute ischemic stroke:Emergency Management of Stroke (EMS)Bridging Trial[J]. Stroke, 1999, 30:2598-2605.
20 Lindsberg PJ, Mattle HP. Therapy of basilar artery occlusion:a systematic analysis comparing intra-arterial and intravenous thrombolysis[J]. Stroke, 2006, 37:922-928.
21 Schonewille WJ, Wijman CA, Michel P, et al. Treatment and outcomes of acute basilar artery occlusion in the Basilar Artery International Cooperation Study(BASICS):a prospective registry study[J]. Lancet Neurol, 2009, 8:724-730.
22 Ferrell AS, Britz GW. Developments on the horizon in the treatment of neurovascular problems[J]. Surg Neurol Int, 2013, 4:S31-S37.
23 Broderick JP, Palesch YY, Demchuk AM, et al.Endovascular therapy after intravenous t-PA versus t-PA alone for stroke[J]. N Engl J Med, 2013, 368:893-903.
24 Khatri P, Yeatts SD, Mazighi M, et al. Time to angiographic reperfusion and clinical outcome after acute ischaemic stroke:an analysis of data from the Interventional Management of Stroke (IMS Ⅲ) phase 3 trial[J]. Lancet Neurol, 2014, 13:567-574.
25 Kidwell CS, Jahan R, Saver JL. Endovascular treatment for acute ischemic stroke[J]. N Engl J Med, 2013,368:2434-2435.
26 Qureshi AI, Abd-Allah F, Aleu A, et al.Endovascular treatment for acute ischemic stroke patients:implications and interpretation of IMS Ⅲ, MR RESCUE, and SYNTHESIS EXPANSION trials:A report from the Working Group of International Congress of Interventional Neurology[J]. J Vasc Interv Neurol, 2014, 7:56-75.
27 Mokin M, Khalessi AA, Mocco J, et al. Endovascular treatment of acute ischemic stroke:the end or just the beginning?[J]. Neurosurg Focus, 2014, 36:E5.
28 Gonzalez RG, Copen WA, Schaefer PW, et al. The Massachusetts General Hospital acute stroke imaging algorithm:an experience and evidence based approach[J]. J Neurointerv Surg, 2013, 5 Suppl 1:i7-i12.
29 Yoo AJ, Verduzco LA, Schaefer PW, et al. MRI-based selection for intra-arterial stroke therapy:value of pretreatment diffusion-weighted imaging lesion volume in selecting patients with acute stroke who will benefit from early recanalization[J]. Stroke, 2009, 40:2046-2054.
30 Mocco J. THERAPY:Aspiration Thrombectomy Looks Good in Stroke[C]. European Stroke Organisation(ESO) Conference 2015. Glasgow UK, 2015-04-20.
31 Saver JL, Jahan R, Levy EI, et al. Solitaire flow restoration device versus the Merci Retriever in patients with acute ischaemic stroke (SWIFT):a randomised,parallel-group, non-inferiority trial[J]. Lancet, 2012,380:1241-1249.
32 Nogueira RG, Lutsep HL, Gupta R, et al. Trevo versus Merci retrievers for thrombectomy revascularisation of large vessel occlusions in acute ischaemic stroke(TREVO 2):a randomised trial[J]. Lancet, 2012,380:1231-1240.
33 Goyal M, Demchuk AM, Menon BK, et al. Randomized assessment of rapid endovascular treatment of ischemic stroke[J]. N Engl J Med,2015, 372:1019-1030.doi:10.1056/NEJMoa1414905 [Epub ahead of print].
34 Bracard S. THRACE:Seventh Endovascular Trial Shows Benefit in Stroke[C]. European Stroke Organisation (ESO) Conference 2015. Glasgow UK,2015-04-20.
35 Pereira VM, Gralla J, Davalos A, et al. Prospective,multicenter, single-arm study of mechanical thrombectomy using Solitaire Flow Restoration in acute ischemic stroke[J]. Stroke, 2013, 44:2802-2807.
36 Walcott BP, Boehm KM, Stapleton CJ, et al. Retrievable stent thrombectomy in the treatment of acute ischemic stroke:analysis of a revolutionizing treatment technique[J]. J Clin Neurosci, 2013, 20:1346-1349.
37 Kuntze Soderqvist A, Kaijser M, Soderman M, et al.Mechanical thrombectomy in acute ischemic strokeexperience from 6 years of practice[J]. Neuroradiology,2014, 56:477-486.
38 Behme D, Gondecki L, Fiethen S, et al. Complications of mechanical thrombectomy for acute ischemic stroke-a retrospective single-center study of 176 consecutive cases[J]. Neuroradiology, 2014, 56:467-476.
39 Nikoubashman O, Reich A, Pjontek R, et al.Postinterventional subarachnoid haemorrhage after endovascular stroke treatment with stent retrievers[J].Neuroradiology, 2014, 56:1087-1096.
40 Villwock MR, Singla A, Padalino DJ, et al. Acute ischaemic stroke outcomes following mechanical thrombectomy in the elderly versus their younger counterpart:a retrospective cohort study[J]. BMJ Open,2014, 4:e004480.
41 Almekhlafi MA, Davalos A, Bonafe A, et al. Impact of age and baseline NIHSS scores on clinical outcomes in the mechanical thrombectomy using Solitaire FR in acute ischemic stroke study[J]. AJNR Am J Neuroradiol,2014, 35:1337-1340.
42 Brinjikji W, Rabinstein AA, Cloft HJ. Outcomes of endovascular mechanical thrombectomy and intravenous tissue plasminogen activator for the treatment of vertebrobasilar stroke[J]. J Clin Neurol,2014, 10:17-23.
43 Vagal AS, Khatri P, Broderick JP, et al. Time to angiographic reperfusion in acute ischemic stroke:decision analysis[J]. Stroke, 2014, 45:3625-3630.
44 Kappelhof M, Marquering HA, Berkhemer OA, et al.Intra-arterial treatment of patients with acute ischemic stroke and internal carotid artery occlusion:a literature review[J]. J Neurointerv Surg, 2015, 7:8-15.
45 Cohen JE, Gomori JM, Rajz G, et al. Extracranial carotid artery stenting followed by intracranial stentbased thrombectomy for acute tandem occlusive disease[J]. J Neurointerv Surg, 2015, 7:412-417.
46 Maurer CJ, Joachimski F, Berlis A. Two in one:endovascular treatment of acute tandem occlusions in the anterior circulation[J]. Clin Neuroradiol, 2014-07-03 [Epub ahead of print].
47 Lescher S, Czeppan K, Porto L, et al. Acute stroke and obstruction of the extracranial carotid artery combined with intracranial tandem occlusion:results of interventional revascularization[J]. Cardiovasc Intervent Radiol, 2015, 38:304-313.
48 Dababneh H, Bashir A, Hussain M, et al. Endovascular treatment of tandem internal carotid and middle cerebral artery occlusions[J]. J Vasc Interv Neurol,2014, 7:26-31.
49 Stampfl S, Ringleb PA, Mohlenbruch M, et al.Emergency cervical internal carotid artery stenting in combination with intracranial thrombectomy in acute stroke[J]. AJNR Am J Neuroradiol, 2014, 35:741-746.
50 McDonald JS, Brinjikji W, Rabinstein AA, et al.Conscious sedation versus general anaesthesia during mechanical thrombectomy for stroke:a propensity score analysis[J]. J Neurointerv Surg, 2014-09-26. pii:neurintsurg-2014-011373. doi:10.1136/neurintsurg-2014-011373 [Epub ahead of print].
51 Takahashi C, Liang CW, Liebeskind DS, et al. To tube or not to tube? The role of intubation during stroke Thrombectomy[J]. Front Neurol, 2014, 5:170.
52 Davis MJ, Menon BK, Baghirzada LB, et al.Anesthetic management and outcome in patients during endovascular therapy for acute stroke[J].Anesthesiology, 2012, 116:396-405.
53 Abou-Chebl A, Lin R, Hussain MS, et al. Conscious sedation versus general anesthesia during endovascular therapy for acute anterior circulation stroke:preliminary results from a retrospective, multicenter study[J].Stroke, 2010, 41:1175-1179.
54 John N, Mitchell P, Dowling R, et al. Is general anaesthesia preferable to conscious sedation in the treatment of acute ischaemic stroke with intraarterial mechanical thrombectomy? A review of the literature[J]. Neuroradiology, 2013, 55:93-100.
55 Talke PO, Sharma D, Heyer EJ, et al.Republished:Society for Neuroscience in Anesthesiology and Critical Care expert consensus statement:Anesthetic management of endovascular treatment for acute ischemic stroke[J]. Stroke, 2014,45:e138-e150.
56 Cooray C, Fekete K, Mikulik R, et al. Threshold for NIH stroke scale in predicting vessel occlusion and functional outcome after stroke thrombolysis[J]. Int J Stroke, 2015-01-05. doi:10.1111/ijs.12451 [Epub ahead of print].
57 Nedeltchev K, B Schwegler, T Haefeli, et al. Outcome of stroke with mild or rapidly improving symptoms[J].Stroke, 2007, 38:2531-2535.
58 Lindsberg PJ, Soinne L, Tatlisumak T, et al. Longterm outcome after intravenous thrombolysis of basilar artery occlusion[J]. JAMA, 2004, 292:1862-1866.
59 Kumar G, Shahripour RB, Alexandrov AV.Recanalization of acute basilar artery occlusion improves outcomes:a meta-analysis. J Neurointerv Surg,2014-09-30. pii:neurintsurg-2014-011418. doi:10.1136/neurintsurg-2014-011418[Epub ahead of print].
60 Nagel S, Kellert L, Mohlenbruch M, et al. Improved clinical outcome after acute basilar artery occlusion since the introduction of endovascular thrombectomy devices[J]. Cerebrovasc Dis, 2013, 36:394-400.
61 Mohlenbruch M, Stampfl S, Behrens L, et al.Mechanical thrombectomy with stent retrievers in acute basilar artery occlusion[J]. AJNR Am J Neuroradiol,2014, 35:959-964.
62 Baek JM, Yoon W, Kim SK, et al. Acute basilar artery occlusion:outcome of mechanical thrombectomy with Solitaire stent within 8 hours of stroke onset[J]. AJNR Am J Neuroradiol, 2014, 35:989-993.
63 Broussalis E, Hitzl W, McCoy M, et al. Comparison of endovascular treatment versus conservative medical treatment in patients with acute basilar artery occlusion[J]. Vasc Endovascular Surg, 2013, 47:429-437.
64 Mourand I, Machi P, Nogue E, et al. Diffusionweighted imaging score of the brain stem:A predictor of outcome in acute basilar artery occlusion treated with the Solitaire FR device[J]. AJNR Am J Neuroradiol,2014, 35:1117-1123.
65 Andersson T, Kuntze Soderqvist A, Soderman M, et al.Mechanical thrombectomy as the primary treatment for acute basilar artery occlusion:experience from 5 years of practice[J]. J Neurointerv Surg, 2013, 5:221-225.
66 Fesl G, Holtmannspoetter M, Patzig M, et al. Mechanical thrombectomy in basilar artery thrombosis:technical advances and safety in a 10-year experience[J]. Cardiovasc Intervent Radiol, 2014,37:355-361.
67 Lutsep HL, Rymer MM, Nesbit GM. Vertebrobasilar revascularization rates and outcomes in the Merci and multi-Merci trials[J]. J Stroke Cerebrovasc Dis, 2008,17:55-57.
68 Roth C, Mielke A, Siekmann R, et al. First experiences with a new device for mechanical thrombectomy in acute basilar artery occlusion[J]. Cerebrovasc Dis, 2011,32:28-34.
69 Mordasini P, Brekenfeld C, Byrne JV, et al. Technical feasibility and application of mechanical thrombectomy with the Solitaire FR Revascularization Device in acute basilar artery occlusion[J]. AJNR Am J Neuroradiol,2013, 34:159-163.
70 Espinosa de Rueda M, Parrilla G, Zamarro J, et al.Treatment of acute vertebrobasilar occlusion using thrombectomy with stent retrievers:initial experience with 18 patients[J]. AJNR Am J Neuroradiol, 2013,34:1044-1048.
71 Heldner MR, Zubler C, Mattl HP E, et al. National Institutes of Health stroke scale score and vessel occlusion in 2152 patients with acute ischemic stroke[J].Stroke, 2013, 44:1153-1157.
72 Spiotta AM, Vargas J, Hawk H, et al. Impact of the ASPECT scores and distribution on outcome among patients undergoing thrombectomy for acute ischemic stroke. J Neurointerv Surg, 2014-07-10. pii:neurintsurg-2014-011195. doi:10.1136/neurintsurg-2014-011195 [Epub ahead of print].
73 Daniere F, Lobotesis K, Machi P, et al. Patient selection for stroke endovascular therapy--DWI-ASPECTS thresholds should vary among age groups:insights from the RECOST study[J]. AJNR Am J Neuroradiol, 2015,3:32-39.
74 Lemmens R, Mlynash M, Straka M, et al. Comparison of the response to endovascular reperfusion in relation to site of arterial occlusion[J]. Neurology, 2013, 81:614-8.
75 Zhu G, Michel P, Aghaebrahim A, et al. Computed tomography workup of patients suspected of acute ischemic stroke:perfusion computed tomography adds value compared with clinical evaluation, noncontrast computed tomography, and computed tomography angiogram in terms of predicting outcome[J]. Stroke,2013, 44:1049-1055.
76 Zhu G, Michel P, Aghaebrahim A, et al. Prediction of recanalization trumps prediction of tissue fate:the penumbra:a dual-edged sword[J]. Stroke, 2013, 44:1014-1019.
77 Blackham KA, Meyers PM, Abruzzo TA, et al.Endovascular therapy of acute ischemic stroke:report of the Standards of Practice Committee of the Society of NeuroInterventional Surgery[J]. J Neurointerv Surg,2012, 4:87-93.
78 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南2010[J]. 中华神经科杂志, 2010. 43:146-153.
79 Blanco M, Nombela F, Castellanos M, et al. Statin treatment withdrawal in ischemic stroke:a controlled randomized study[J]. Neurology, 2007, 69:904-910.
80 Flint AC, Kamel H, Navi BB, et al. Statin use during ischemic stroke hospitalization is strongly associated with improved poststroke survival[J]. Stroke, 2012,43:147-154.
81 Cappellari M, Bovi P, Moretto G, et al. The THRombolysis and STatins (THRaST) study[J].Neurology, 2013, 80:655-661.
