血液肿瘤患儿医院获得性血流感染的临床特点
2015-01-19王春燕宁铂涛吕华
王春燕 宁铂涛 吕华
血液肿瘤患儿医院获得性血流感染的临床特点
王春燕 宁铂涛 吕华
目的 了解血液肿瘤患儿医院获得性血流感染(nosocomialblood stream infection,NBSI)的临床特点及病原体分布和耐药性,为临床上预防NBSI及早期合理应用抗菌药物提供依据。方法 回顾2011年1月至2013年12月血液肿瘤住院治疗并发生NBSI患儿的临床资料和血培养结果,分析患儿的临床表现特点,病原菌分布及耐药性、治疗方法及转归。结果 发热及C反应蛋白(CRP)增高是NBSI患儿共有的表现,细胞因子中IL-6和IL-10增高发生率在50%以上。1 500例次住院患儿发生NBSI161例次,发生率10.73%(161/1 500),其中血培养阳性70例,阳性率为43.48%(70/161);70例血培养阳性患儿共检出病原菌79株,革兰阳性菌55.70%,革兰阴性菌43.04%,真菌1.27%;排在前3位的病原菌依次为表皮葡萄球菌、大肠埃希菌、肺炎克雷伯菌,分别占20.25%、15.19%、15.19%;葡萄球菌对万古霉素、利奈唑胺敏感,大肠埃希菌、肺炎克雷伯菌对头孢哌酮/舒巴坦、亚胺培南、美罗培南敏感。结论 血液肿瘤患儿发生NBSI缺乏特异症状体征,CRP及IL-6和IL-10可能有助于NBSI的诊断。NBSI病原学以革兰阳性菌为主,早期联合用药是成功治疗血液肿瘤患者NBSI的关键。
医院获得性血流感染 病原菌 耐药
脓毒症是由各种病原微生物和毒素侵入血流所引起的血液感染,若细菌仅短暂入血无明显的毒血症状则称为菌血症,目前将住院48h后获得的脓毒症和菌血症统称为医院获得性血流感染(nosocomial blood stream infection,NBSI)[1]。血液肿瘤患儿由于其自身疾病的特点,加之大剂量化学治疗或免疫抑制剂的应用,导致机体其他部位的细菌极易透过黏膜屏障进入血液而发生血源性感染[2]。为了解血液肿瘤患儿NBSI的临床特点,并为其诊治提供参考依据,我们对2011年1月至2013年12月确诊为NBSI患儿的临床情况进行了回顾性研究,现报道如下。
1 对象和方法
1.1 对象 浙江大学医学院附属儿童医院血液科住院患儿1 500例次,其中发生NBSI 161例次。161例次患儿中男93例,女68例,年龄1~17岁,中位年龄7岁。基础疾病:急性淋巴细胞白血病112例,急性髓细胞白血病34例;淋巴瘤10例,嗜血细胞综合征4例,郎罕氏组织细胞增生症1例。收集发生NBSI患儿的临床资料,其中临床诊断(血培养阴性)者列为对照组,病原学诊断(血培养阳性)者列入观察组。
1.2 血流感染的诊断标准 依据2001年国家卫生部医政司《医院感染诊断(试行)》执行[3]。临床诊断:发热>38℃或低体温<36℃,可伴有寒战,并合并下列情况之一:(1)有入侵门户或迁徙病灶;(2)有全身中毒症状而无明显感染灶;(3)有皮疹或出血点、肝脾肿大、血液中性粒细胞增多伴核左移,且无其它原因可以解释;(4)收缩压<90mmHg,或较原收缩压下降>40mmHg。病原学诊断:临床诊断基础上,符合下述两条之一即可诊断:(1)入院48h后血液培养分离出病原微生物;(2)入院48h后血液中检测到病原体的抗原物质。
1.3 体外药敏试验和检测指标 161例患儿血液均送血培养,采用WITEK60微生物全自动分析仪和配套的药敏实验板(法国生物梅里埃公司),接种分纯菌落,上机测定MIC,测试板无该抗生素的采用K-B纸片法。161例患儿血液均检测C反应蛋白(CRP)、细胞因子及前降钙素。
1.4 统计学处理 采用stata 9.0统计软件,分类变量比较采用χ2检验,连续变量用秩和检验,小样本发生数采用精确概率法。
2 结果
2.1 一般资料 1 500例次住院患儿中,诊断为NBSI 161例,发生率10.73%(161/1 500),其中血培养阳性70例,发生率为4.67%(70/1 500),病原学诊断占NBSI 43.48%(70/161)。
2.2 临床表现 发生NBSI时均有发热,发生率100.00%,伴有寒战和/或血压下降55例,发生率34.16%。两组患儿临床特点的比较见表1。

表1 两组患儿临床特点的比较(例)
2.3 实验室检查
2.3.1 两组患儿CRP、细胞因子及前降钙素增高例数的比较 见表2。
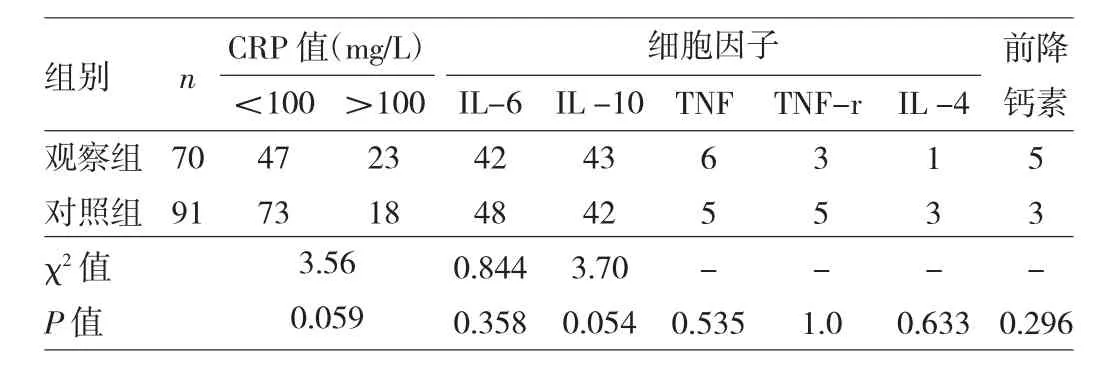
表2 两组患儿CRP、细胞因子及前降钙素增高例数的比较(例)
由表2可见,CRP在161例NBSI患儿中均有升高,发生率100.00%。细胞因子流式测定中IL-6增高90例,发生率55.90%;IL-10增高85例,发生率52.80%;TNF增高11例,发生率6.83%;TNF-r增高8例,发生率4.97%;IL-4增高4例,发生率2.48%;前降钙素增高共8例,发生率4.97%。两组比较差异均无统计学意义(均P>0.05)。
2.3.2 两组患儿诱发因素分布的比较 161例患儿中处于骨髓抑制期156例,占96.89%,中性粒细胞<0.1× 109/L 85例,占 52.80%,(0.1-0.5)×109/L 38例,占23.60%。合并肺部感染17例,占10.60%,口腔黏膜破损16例,占9.94%,其他感染(消化道、中耳炎、胰腺炎)8例,占4.97%。本组158例(98.14%)患儿有深静脉置管,其中穿刺点红肿22例,占13.66%,深静脉血栓形成5例,占3.11%。详见表3。
2.3.3 病原菌分布 70例病原学诊断的患儿血培养共检出病原菌79株,其中送检2次7例,复数菌感染2例,占2.86%。革兰阳性菌占55.70%,革兰阴性菌43.04%,真菌1.27%。较常见的病原菌依次为表皮葡萄球菌、大肠埃希菌、肺炎克雷伯菌,分别占20.25%、15.19%、15.19%。详见表4。
2.3.4 常见病原菌的耐药性 检测出的31株葡萄球菌中β-内酰胺酶阳性27株,占87.1%。表皮葡萄球菌有16株,苯唑西林耐药率100.00%,其他凝固酶阴性葡萄球菌(CoNS)苯唑西林耐药率72.73%,4株金黄色葡萄球菌未发现苯唑西林耐药。12株大肠埃希菌中产ESBL菌株9例,占75.00%;12株肺炎克雷伯菌中,产ESBL菌株5株,占41.70%。葡萄球菌耐药率见表5,主要革兰阴性菌耐药率见表6。
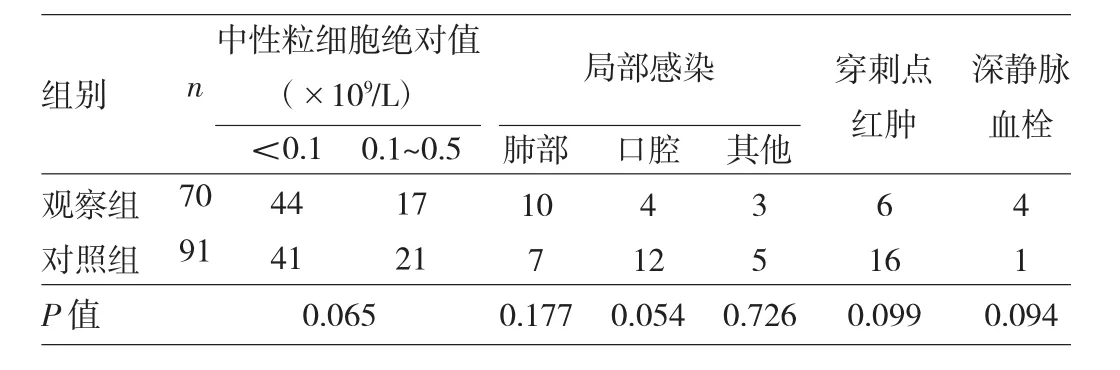
表3 两组患儿诱发因素分布的比较(例)
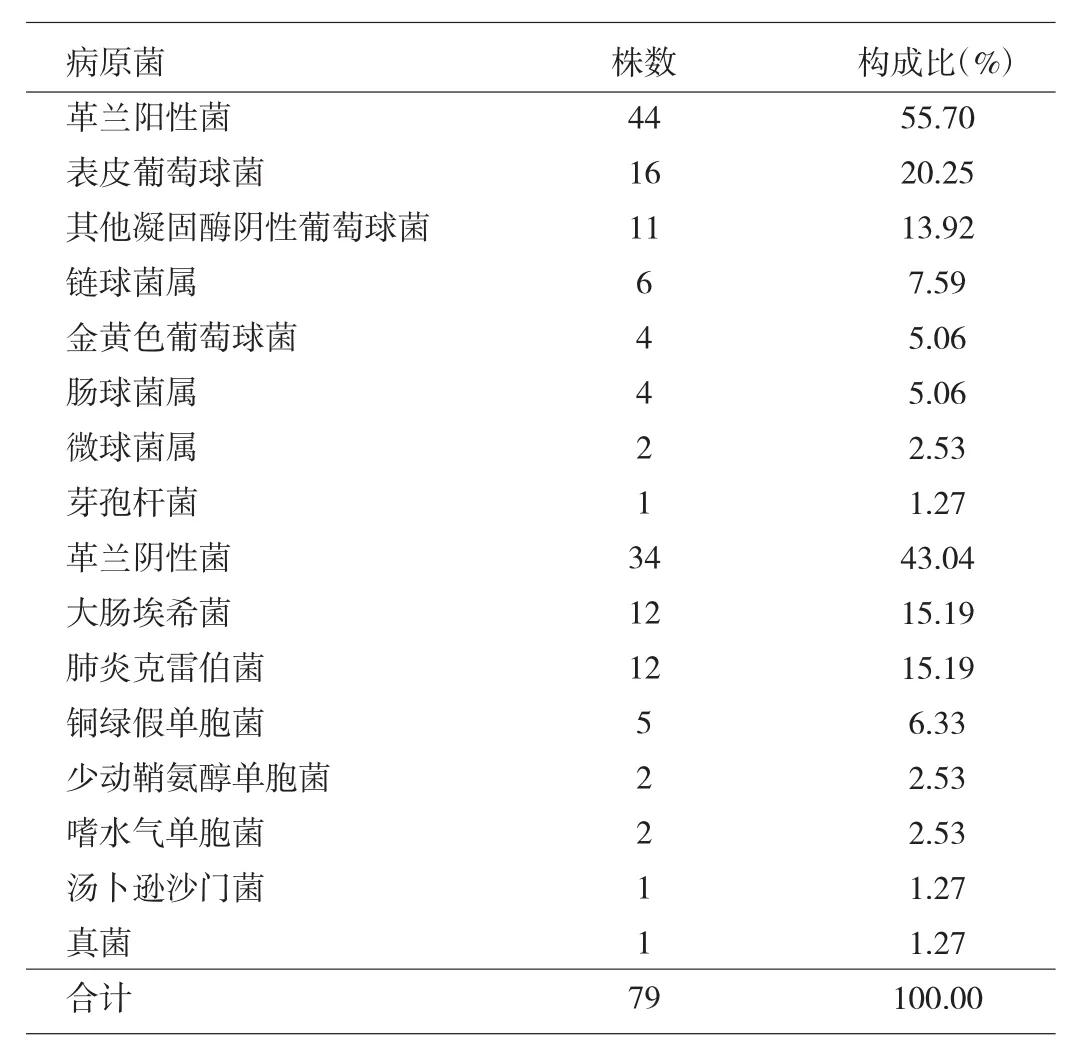
表4 70例NBSI患儿病原菌分布
2.4 治疗及转归 161例均使用抗菌药物。使用抗菌药物种类包括β-内酰胺类、碳青霉烯类、糖肽类、硝基咪唑类、抗真菌类等。其中一联用药30例(18.63%),二联用药63例(39.13%),三联及以上68例(42.24%)。使用例次前5位的分别是万古霉素、亚胺培南/西司他丁、头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、美罗培南。平均治疗时间:对照组(血培养阴性组)为(8.27+2.85)d,观察组(血培养阳性组)为(10.77+4.88)d(t=3.81,P=0.0002)。对粒细胞缺乏的患儿,在抗菌治疗的同时,予以粒细胞集落刺激因子,静脉输注丙种球蛋白等支持治疗。其中治疗好转156例,因病情恶化自动出院3例,死亡2例,恶化及病死率为3.11%,恶化及病死患儿均为血培养阳性。
3 讨论
血液肿瘤患者易并发感染,特别是细菌性败血症,其主要原因除恶性肿瘤所致的免疫功能低、生理屏障防御功能被损害及肿瘤本身所引起水肿、糜烂、坏死、压迫和梗阻均有利于感染的发生外,化疗和(或)放疗所致骨髓抑制,致使粒细胞减少,是单个最直接、最重要的危险因素[4]。本组资料显示NBSI发生率10.73%,与国内报道基本一致[5],其中培养阳性占43.48%低于于皎乐等[5]报道的61.6%,也低于国外相关文献报道11.3%~21%[6-7]。这可能与我们没有常规送检双份血培养有关。目前推荐怀疑有血流感染时,应在不同部位采血2套4瓶(至少2个部位2瓶),这样可以提高血培养的阳性率。但由于儿童的特殊性及费用问题,只有在考虑导管相关血流感染采用双份外,其他尚未普遍开展。
从本组资料显示,发热及CRP增高是每例NBSI患儿共有的表现,细胞因子中IL-6、IL-10增高发生率在50%以上,血液病患儿发生NBSI缺乏特异症状体征,临床诊断组与病原学诊断组之间无统计学差异,因此对于血液肿瘤患儿出现发热,应及时进行有关感染指标的检查,特别是化疗后粒细胞缺乏,不论能否明确感染灶,均应重视及时治疗。
从诱发因素来看,血液病患儿粒细胞缺乏是发生NBSI的高危因素,并发NBSI的主要感染部位是呼吸道、口腔、消化道等与体外相通的部位,正常情况下就有菌落存在,一旦粒细胞缺乏,机体抵抗力下降就容易继发感染。此外,有文献报道中心静脉导管导致的感染率达13.6%[8],本组资料中心静脉置管穿刺点红肿的发生率为13.7%,深静脉血栓形成为3.2%,中心静脉成为值得注意的感染途径。故要重视口腔、鼻腔及肛周的清洁护理,严格无菌操作,特别是中心静脉导管的无菌护理非常重要,对患儿进行保护性隔离,有条件者住层流室。目前实施全环境保护,即通过层流无菌室的使用,患儿体表无菌化、患儿肠道净化、系统的微生物监测和医护人员自身净化,能够有效预防和减少感染的发生[9]。
从病原学及药敏分析来看,本资料显示革兰阳性菌占55.70%,革兰阴性菌占43.04%,真菌占1.27%。较常见的病原菌依次为表皮葡萄球菌、大肠埃希菌、肺炎克雷伯菌,分别占20.25%、15.19%、15.19%。与国内文献报道以革兰阴性菌居多[5,10-11]存在一定差异;与国外报道比较接近,Celkan等[12]报道159例肿瘤患儿血培养阳性病例中,60%为革兰阳性菌,其中CoNS为首。革兰阳性菌引起的感染有上升的趋势,特别是国外的一些医疗中心,其中凝固酶阴性葡萄球菌和链球菌所致的感染上升最快[13]。这可能与使用针对革兰阴性菌的广谱抗生素,使革兰阳性菌过度增殖以及有创性操作如各种导管的留置,使皮肤黏膜上革兰阳性菌有机会通过损失部位,引起局部或全身的感染有关。本组资料中,主要的革兰阳性菌(葡萄球菌)对万古霉素、力奈唑胺、莫西沙星耐药率低。主要革兰阴性菌对头孢西丁、亚胺培南、哌拉西林/他唑巴坦耐药率低,鉴于上述病原学及药敏特点,考虑儿科用药的特殊性,我们在肿瘤患儿感染初期即给予足量的碳青霉烯类或哌拉西林他唑巴坦加万古霉素,然后再根据病原学及药敏及时有效地控制了病情进展,疗效满意。这也与美国感染疾病协会制定指南中对该类患儿治疗的指导原则相符[14]。在抗生素应用的疗程上,根据临床症状的控制外,血培养阳性患儿还根据复查血培养结果,故本组资料中,观察组(血培养阳性)的平均治疗时间高于对照组(血培养阴性),两组比较有统计学差异。
虽然本组资料中真菌感染比率较低1.27%,但血液肿瘤患儿由于放疗致粒细胞严重减少,极易合并其他病原体感染(如真菌、病毒、寄生虫),尤其是真菌感染,可能成为引起死亡的主要原因[15],故我们在治疗过程中根据具体情况加用了抗真菌和/或抗病毒和/或抗卡氏肺囊虫药物,同时给予综合的支持治疗。
综上所述,血液肿瘤患儿发生NBSI缺乏特异症状体征,从临床表现及有关感染指标的变化上,病原学诊断组与临床诊断组之间无统计学差异。因此对于血液肿瘤患儿加强病情观察,出现发热,特别是在化疗后粒细胞缺乏期间,不论能否明确感染灶,均应重视及时治疗;根据本地调查的病原学及药敏特点,给予足量抗生素,综合的支持治疗,做好保护性隔离,规范无菌操作,能有效治疗NBSI。
[1]骆俊,吴菊芳,朱德妹,等.上海市华山医院血流感染患者的病原学和临床研究[J].中华传染病杂志,2006,24(2):29-34.
[2]朱土俊.现代医院感染病学[M].北京:人民军医出版社,1998:131-134.
[3]中华人民共和国卫生部.医院感染诊断标准[J].中华医学杂志,2001,80 (5):314-320.
[4]杨锡强.儿童免疫学[M].北京:人民卫生出版社,2001:792-827.
[5]于皎乐,张永红,吴敏媛,等.儿童急性白血病合并脓毒症69例分析[J].中国小儿血液与肿瘤杂志,2008,13(3):117-120.
[6]Norgaard M,Larsson H,Pedersen G,et al.Risk of bacteraemia and mortality in patients with hae matological malignancies[J].Ciln Micorbioi Infect,2006,12(3):217-223.
[7]Hung I J,Yang C P.Early-onset sepsis in children with acute lymphoblastic leukemia[J].Journal of the Formosan Medical Association,1996,95(10):746-753.
[8]Nosar A.Incidence of sepsis in central vnous catheter-bearing patients with hematologic malignancies:preliminary results[J].J casc Access Division of Hematology,2004,5(4):16873.
[9]陈燕花,王惠珍,杨柳青.全环境保护预防恶性血液病患儿医院感染的成本效益分析[J].中华护理杂志,2007,42(4):293-296.
[10]赵智勇,薛惠良.血液肿瘤患儿并发细菌性败血症临床分析及防治对策[J].临床儿科杂志,2006,24(4):297-299.
[11]尹晓东,甘茂周.血液肿瘤并发败血症143株病原菌分布及耐药分析[J].寄生虫病与感染性疾病,2007,5(3):119-121.
[12]Celkan T,Ozkan A,Apak H,et al.Bacteremia in childhood cancr [J].J Trop Pediatr,2002,48(6):373-377.
[13]申正义,田德英.医院感染病学[M].北京:中国医药科技出版社,2007: 524.
[14]Hnghes W T,Asmstrong D,Bodey G P,et al.1997 guidelins for the use of antimicobrial agents in neutropenic patients with unexplained fever[J].IClin Infect Dis,1997,25(3):551-573.
[15]Vento S,Cainelli F.Infetions in patients with cancer undergoing chemotherapy:aetiology,prevention,and treatment[J].Lanet Oncol,2003,4(3):595-604.
Clinical characteristics of nosocomial bloodstream infection in children with hematological malignancies
WANG Chunyan,NING Botao,Lyu Hua.
PICU of Affiliated Children's Hospital,Zhejiang University School of Medicine,Hangzhou 310006,China
Objective To review the clinic characteristics,the pathogens distribution and antibiotic resistance of nosocomial bloodstream infections(NBSI)in children with hematological malignancies. Methods The clinical data of children with hematological malignancies admitted in the hospital from January 2011 to December 2013 were retrospectively reviewed.The pathogenic bacteria were isolated and identified with VITEK60 and Kirby-Bauer methods from patients with NBSIs and their drug resistance was analyzed. Results Among 1 500 patients with hematological malignancies,161 cases were complicated with NBSI with a incidence rate of 10.73%(161/1 500).Fever and increased CRP were common,increased cytokines IL-6 and IL-10 were detected in more than 50%patients,however,there was lack of specific symptoms and signs in NBSI patients.Seventy nine bacterial strains were isolated from blood specimens of 161 patients.Gram-positive cocci,Gram-negative bacilli and fungi were accounted for 55.70%,43.04%and 1.27%of all isolates,respectively.Staphylococcus epidermidis(20.25%),Escherichia coli (15.19%)and Klebsiella pneumoniae(15.19%)were frequently identified isolates.Staphylococci were susceptible to vancomyc in and linezolid;Escherichia coli and Klebsiella pneumoniae were sensitive to cefoperazone/sulbactam,imipenem and meropenem. Conclusion NBSI in children with hematological malignancies lacks specific symptoms and signs,the increased CRP,IL-6 and IL-10 might be helpful for diagnosis of NBSI.
Nosocomial blood stream infection Pathogen Drug resistance
2014-12-18)
(本文编辑:沈昱平)
国家自然科学基金项目(81270045)
310006 杭州,浙江大学医学院附属儿童医院PICU(王春燕、宁铂涛,王春燕为义乌市中心医院进修医师),感染科(吕华)
王春燕,E-mail:ywsdxk719@163.com
