十二指肠镜联合腹腔镜治疗胆囊结石合并胆总管结石的临床研究
2015-01-18方海星邵锦晖袁年勇夏群峰周利娜何佳声闻立平
方海星 邵锦晖 袁年勇 夏群峰 周利娜 何佳声 闻立平
十二指肠镜联合腹腔镜治疗胆囊结石合并胆总管结石的临床研究
方海星 邵锦晖 袁年勇 夏群峰 周利娜 何佳声 闻立平
目的 探讨十二指肠镜逆行胰胆管造影(ERCP)联合腹腔镜胆囊切除术(LC)治疗胆囊结石合并胆总管结石的疗效及意义。方法 回顾性分析LC联合ERCP治疗的胆囊结石合并胆总管结石患者35例(A组)和LC联合胆道镜胆总管探查(LCBDE)患者38例(B组)的临床资料,对两组患者的手术时间、术中出血量、中转开腹数、结石残留率、术后胆漏发生率、住院总费用和住院时间、术后带管时间等指标进行对比分析。结果 两组患者手术时间、术后带管时间、术后胆漏发生率、住院时间比较均有统计学差异(均P<0.05);而术中出血量、结石残留率、术后出血发生率、中转开腹数和住院总费用比较均无统计学差异(均P>0.05)。结论 LC联合ERCP治疗胆囊结石合并胆总管结石是一种安全、可行的微创手术方式,在术后胆漏发生率、术后带管时间及患者生活质量方面明显优于LC联合LCBDE术,尤其在合并急性胆管炎患者的治疗方面有着明显的优势。
腹腔镜 十二指肠镜 胆道镜 胆囊结石 胆总管结石
胆囊结石合并胆总管结石是肝胆外科的常见病、多发病,发病率高达10.0%~30.0%。腹腔镜胆囊切除术(LC)因其手术创伤小、恢复快,已成为肝胆外科治疗胆囊结石的金标准,但临床医师对于胆囊结石合并胆总管结石的理想治疗模式仍未达成共识,争议主要集中在胆总管的探查时间和方式的选择上,目前可在术前、术中、术后行十二指肠镜逆行胰胆管造影(ERCP),开腹胆总管探查(OCBDE)或胆道镜胆总管探查(LCBDE)等,因此临床上形成了不同的双镜联合探查方式。本研究采取了先行ERCP再联合LC治疗胆囊结石合并胆总管结石的手术方式,并与LC联合LCBDE术式的临床疗效进行了对比分析,现总结报道如下。
1 对象和方法
1.1 对象 2012年6月至2014年6月本院肝胆外科诊断为胆囊结石合并胆总管结石的患者共73例,根据手术方式分为两组,A组(LC+ERCP组)35例,B组(LC+LCBDE组)38例。所有患者均有不同程度的上腹疼痛、黄疸及胰腺炎等表现,术前检查转氨酶、胆红素等均有不同程度升高。15例患者入院时合并有胆源性胰腺炎,47例黄疸患者中大部分出现胆管炎症状。两组患者除了胆总管结石发现率有统计学差异外,其余症状、体征、辅助检查均无统计学差异(均P>0.05),见表1。
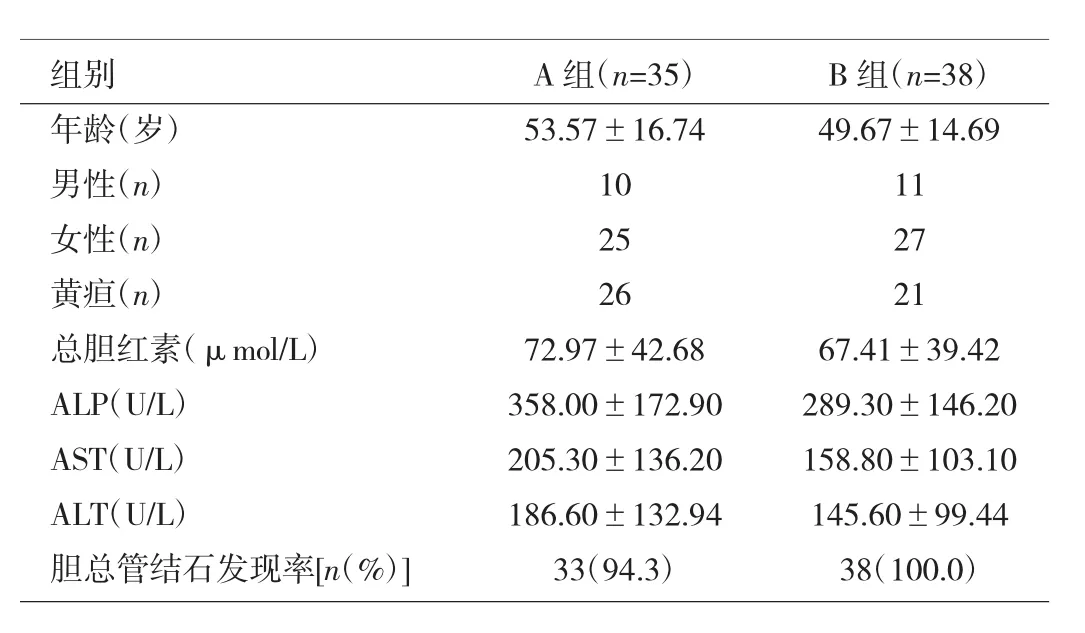
表1 两组患者术前临床资料比较
1.2 手术方法
1.2.1 LC+ERCP组 患者先在清醒镇静法下插入十二指肠镜,寻找到十二指肠乳头,选择性胆管插管,抽取胆汁,注入碘佛醇行胆管造影。根据结石的大小及乳头的不同形态,决定是否行内镜下乳头括约肌切开术(EST)或乳头球囊扩张术,然后用取石网篮或球囊取净结石,必要时先行碎石网篮碎石后取石。结石取净后,再行胆管造影确认,常规留置鼻胆管引流(ENBD)。部分患者合并有急性梗阻化脓性胆管炎(AOSC),则急诊行ERCP+ENBD术,根据术中胆道感染情况决定是否一期取石。术后1~3d病情稳定后,行全麻下LC,术后1~3d行鼻胆管造影,确认无结石残留后拔除鼻胆管出院。若有结石残余,再次行ERCP取石。
1.2.2 LC+LCBDE组 患者术前合并肝功能不全、严重感染等,则先予护肝、抗感染、补液等治疗改善全身情况,待全身情况好转后择期手术。患者取头高脚低位,全麻下气管插管,采用左倾15°四孔法,剑突下及右锁骨中线穿刺孔较LC常规穿刺孔下移2cm,先常规切除胆囊,暴露并切开肝十二指肠韧带前腹膜,确认并穿刺证实胆总管,切开胆总管后通过挤压直接取石。结石较大者,将胆总管切口延长,直接取出结石。将吸引器头部置入软皮管进行胆道内加压冲洗,大部分结石都可冲出,拔出锁骨中线trocar,自穿刺孔插入胆道镜。如有结石,可经取石网篮套取或经胆道镜加压冲洗或经胆道镜鳄嘴钳碎石。自胆总管置入T管,镜下缝合固定,并于网膜孔置入腹腔引流管。术后3~7d拔除腹腔引流管,术后13d左右患者带T管出院。术后1个月余回院行T管造影拔除T管。
1.3 观察指标 比较两组患者手术时间(A组为ERCP操作时间+LC操作时间)、术中出血量、中转开腹数、结石残留率、术后胆漏发生率、住院总费用和住院时间、术后带管时间等指标。
1.4 统计学处理 采用SPSS 13.0统计软件,计量资料以表示,组间比较采用单因素方差分析。计数资料组间比较采用χ2检验。
2 结果
2.1 两组患者的治疗情况对比 两组患者手术时间、术后带管时间、术后胆漏发生率、住院时间比较均有统计学差异(均P<0.05);而术中出血量、结石残留率、术后出血发生率、中转开腹数和住院总费用均无统计学差异(均P>0.05),见表2。

表2 两组患者的治疗情况对比
2.2 两组患者并发症对比 A组患者术后未出现明显并发症,无一例出现术后胆漏。术后第1天进食流质并下床活动,第2~3天通过鼻胆管造影显示无明显结石残留后,予拔除鼻胆管。B组患者中34例留置T管,4例术中一期缝合胆总管,5例出现术后胆漏,经ENBD及保守治疗后症状好转,其余均无明显并发症。术后第1天进食流质并下床活动,带T管出院。1个月后来院复诊行T管造影,36例患者胆道无残留结石,予以拔除T管,2例发现胆道残留结石,经纤维胆道镜取石后拔除T管。
3 讨论
胆囊结石及胆总管结石均可通过B超、CT或磁共振胰胆管造影(MRCP)明确诊断,本研究中通过B超、CT或MRCP术前明确诊断的胆总管结石A组共33例,B组共38例,这与胆总管下段位置隐匿,常规检查难以发现隐性结石有关。很多情况下胆总管隐性结石因无影像学依据而容易被忽略,LC术后因胆总管结石残留而需再行取石术,给患者造成不必要的麻烦。LC+ ERCP则可避免此类事件的发生,在同一住院周期内很好的解决了该问题。本研究表明,与LC+LCBDE相比,LC+ERCP治疗胆囊结石合并胆总管结石患者同样安全、有效,与Rogers等[1]的报道一致,而且LC+ERCP组术后胆漏发生率低、住院时间及术后带管时间短,患者生活质量高,特别是在处理急性重症胆道感染方面具有明显优势。
本研究中LC+ERCP组无一例患者出现术后胆漏,而LC+LCBDE组术后有5例患者发生胆漏,其中1例经保守治疗治愈,4例通过十二指肠镜置入鼻胆管引流后治愈。胆漏是一种较为常见的胆道术后并发症,若处理不当可引起严重腹膜刺激症状,并可继发膈下感染,严重者甚至可导致感染性休克,有报道胆漏致胆汁性腹膜炎后患者病死率高达28.6%[2]。笔者分析LC+ERCP组胆漏发生率低于LC+LCBDE组的原因有以下几方面,首先行ERCP可以清楚显示胆管结石的形态、部位、大小及胆管本身的病变情况,特别是了解胆管的走行及变异。其次留置的鼻胆管使得胆管引流更通畅,同时更有利于确定胆总管位置,可有效地防止LC术中胆总管误伤,进一步减少了胆漏及胆管误扎的发生。再者即使术后出现胆漏,如胆囊管残端漏,由于体外压力低于胆道,胆汁便可借助虹吸作用由鼻胆管流出体外,能有效降低胆道压力,促进漏口愈合。LC+LCBDE组术中切开胆总管后反复取石及探测胆总管末端,极易造成胆总管下段撕裂或穿孔,此漏口的形成将导致腹膜后胆漏[3]。其次一期缝合或留置T管的胆总管切开处都可形成微小漏口,术后早期对T管的过分牵拉也可导致胆漏的发生,术后晚期胆漏则多发生于T管拔除后,多由于术后T管修剪不当、拔管用力过度所致。如患者合并有糖尿病或心肺疾病等全身性疾病则更容易形成胆漏。笔者在临床上发现LCBDE联合LC操作复杂,对术者要求极高。由于腹腔镜呈现的是二维图像,缺乏立体感,加上操作器械的空间限制,故腹腔镜下缝合手法欠熟练、缝合间距过宽、线结过松或过紧均可导致胆漏的发生。胆漏的治疗有手术治疗、保守治疗、经皮肝穿刺治疗及内镜治疗等。内镜治疗胆漏国外已有成功的报道[4],常用方法包括ENBD、内镜下乳头括约肌切开及胆道内支架置入,本研究中采用的是ENBD,胆漏患者均成功治愈。李兆申等[5]曾统计过7 328例ERCP患者,其中出现并发症79例,死亡2例,因此总体而言ERCP是一项安全的操作。
AOSC在我国发病率呈逐年持续增高趋势,其特点是在胆道梗阻基础上伴发重症胆道感染,从而出现胆道高压,细菌内毒素入血,并继发全身炎症反应综合征和脓毒血症,进而出现多器官功能障碍综合征,患者病死率可高达20.0%~30.0%,尤其是老年患者病死率更高。及时、有效引流脓性胆汁,降低胆道压力是挽救患者生命的关键。目前解决胆道梗阻的方法主要有外科手术、经皮肝穿刺胆道引流(PTCD)及ERCP等3种。内镜下治疗AOSC具有快速、有效、创伤小等优点,较手术及PTCD有明显优势,已成为解决胆道梗阻的首选方法。Park等[6]报道了80例AOSC患者急诊行内镜下胆道引流,成功率达到100.0%。本研究中AOSC的患者共6例,其中老年患者5例,经ERCP均成功取出结石,解除了胆道梗阻,达到了良好的疗效,如果采用传统的急诊开腹或腹腔镜探查手术,对于高龄、全身情况差的患者则将增加术中及术后的风险。总之,一旦临床确诊为AOSC应尽量早期行ERCP联合ENBD治疗。
LC+ERCP组患者的住院时间及术后带管时间均明显短于LC+LCBDE组,患者术后早期拔管,出院后无需带管,明显提高了患者的生活质量。而LC+LCBDE组留置T管患者术后住院时间一般在10d左右,夹管患者则需要住院14d,明显延长了住院时间。除了住院时间长,留置T管还有以下弊端:(1)胆汁大量流失,可引起电解质紊乱、消化不良;(2)T管意外滑脱可造成胆汁性腹膜炎,有时需要再次手术;(3)T管放置造成胆道负压,增加逆行感染率;(4)造影可导致胆管炎及发热,拔管时可能出现窦道断裂引起胆漏,或引流管断端存于胆道等并发症;(5)携带不便,患者生活质量差,增加患者心理及生理负担。
综上所述,LC联合ERCP治疗胆囊结石合并胆总管结石是一种安全、可行的微创手术方式,在手术时间、术后胆漏发生率、术后带管时间及患者生活质量方面明显优于LC联合LCBDE,尤其是对于合并AOSC的患者的治疗更有明显的优势。
[1] Rogers S J,Cello J P,Horn J K,et al.Prospective randomized trial of LC+LCBDE vs ERCP/S+LC for common bile duct stone disease[J].Arch Surg,2010,145(1):28-33.
[2] 夏庚元.胆道术后胆汁性腹膜炎14例诊治分析[J].苏州大学学报(医学版),2002,22(6):740,743.
[3] 董剑宏,卫亚希.医源性腹膜后胆漏的原因及诊治[J].中华外科杂志, 2003,41(8):626.
[4] Mergener K,Strobel J C,Suhocki P,et al.The role of ERCP in diagnosis and management of accessory bile duct leaks after cholecystectomy[J].Gastrointest Endosc,1999,50(4):527-531.
[5] 李兆申,许国铭.ERCP及EST术后早期并发症及其处理的57例临床分析[J].外科理论与实践,1999,4(1):36-38.
[6] Park S Y,Park C H,Cho S B,et al.The safety and effectiveness of endoscopic biliary decompression by plastic stent placement in acute suppurative cholangitis compared with nasobiliary drainage[J].Gastrointest Endosc,2008,68(6):1076-1080.
Combination application of laparoscopy and duodenoscopy for cholecystolithiasis with choledocholithiasis
FANG Haixing,SHAO Jinhui,YUAN Nianyong,et al.
Department of Hepatobiliary Surgery,the First People's Hospital of Fuyang,Hangzhou 311400,China
【 Abstract】 Objective To evaluate the efficacy of laparoscopic cholecystectomy(LC)combined with endoscopic retrograde cholangiopancreatography(ERCP)in treatment of cholecystolithiasis with choledocholithiasis. Methods Thirty five patients with cholecystolithiasis and choledocholithiasis were treated by LC combined with ERCP(group A)and another 38 patients were treated by LC combined with choledochoscopic exploration(LCBDE,group B).The clinical data,operation time,intraoperative bleeding volume,conversion to laparotomy,rate of residual stone,total cost of hospitalization and length of hospital stay,duration of postoperative drainage,postoperative bile leakage were observed and compared between two groups. Results The operation time,hospitalization time and postoperative intubation time were short and the incidence of bile leakage after operation was lower in group A than those in group B (P<0.05),while there were no significant differences in intraoperative bleeding volume,number of cases of conversion to laparotomy,rate of residual stone and total cost of hospitalization between two groups (P>0.05). Conclusion LC combined with ERCP is a safe and effective minimally invasive procedure for cholecystolithiasis with choledocholithiasis,particularly for patients with acute cholangitis.
Laparoscopic Duodenoscopy Choledochoscopy Cholecystolithiasis Choledocholithiasis
2014-10-15)
(本文编辑:胥昀)
富阳区科技局发展计划项目(No.2013SF025)
311400 杭州市富阳区第一人民医院肝胆外科
方海星,E-mail:690545071@qq.com
