原发性甲状旁腺功能亢进症的外科治疗观察
2015-01-10于愿薛新波程志俭
于愿薛新波程志俭
1.复旦大学附属上海市第五人民医院普通外科,上海200240;2.华中科技大学同济医学院附属同济医院外科,湖北武汉430030
原发性甲状旁腺功能亢进症的外科治疗观察
于愿1薛新波2程志俭1
1.复旦大学附属上海市第五人民医院普通外科,上海200240;2.华中科技大学同济医学院附属同济医院外科,湖北武汉430030
目的探讨原发性甲状旁腺功能亢进症(PHPT)的手术治疗。方法回顾分析73例PHPT患者的临床资料。结果73例均行手术治疗,病理证实甲状旁腺腺瘤72例,甲状旁腺增生1例。术后患者血清钙、PTH明显下降,症状缓解率为96.43%。结论手术治疗PHPT效果确切,一旦确诊应尽早手术,防止发生器官不可逆损害。
原发性甲状旁腺功能亢进症;甲状旁腺激素;手术治疗
原发性甲状旁腺功能亢进症(primary hyperparathyroidism, PHPT)是由病变甲状旁腺合成和分泌过多的甲状旁腺激素(PTH),导致钙磷代谢异常的一种多系统疾病。PHPT在欧美为位列第三的内分泌疾病。国内该病较少,关于该病手术治疗经验和效果评价的文献相对较少。为探讨原发性甲状旁腺功能亢进症(PHPT)的手术治疗,现将2000-2009年华中科技大学附属同济医院收治73例PHPT分析如下,报道如下。
1 资料与方法
1.1 一般资料
选取2000-2009年收治PHPT病例73例,其中男24例,女49例,男女比例为1∶2.04;年龄14~71岁,年龄中位数48岁。患者病程为10 d~33年,病程中位数为5年。
1.2 手术方式
术前拟行双侧颈部探查42例(2例为甲状旁腺腺瘤复发,8例次患者有甲状腺手术史,17例术前发现甲状腺病变,拟行双侧甲状腺探查),单纯甲状旁腺腺瘤切除术30例(其中5例因术中发现甲状腺病变而探查双侧甲状腺),前上纵膈探查1例。根据术中发现,行双侧甲状旁腺探查和腺瘤切除术25例、单纯甲状旁腺腺瘤切除术25例、甲状旁腺腺瘤切除术联合甲状腺部分切除术22例,前上纵膈探查1例。66例全麻,7例颈丛麻醉。
1.3 手术细节
将胸锁乳突肌牵拉至甲状腺外缘,将甲状腺外缘拉向内侧,必要时切断甲状腺中静脉,游离甲状腺,以便暴露甲状旁腺病灶。一般探查可见腺瘤增大,颜色变深,为暗红色或棕色,可呈花斑样。较大腺体可有囊性变和囊内出血。沿瘤周进行分离,结扎旁腺蒂部血管,取出腺瘤。
2 结果
2.1 术中PTH测定
42例切除病灶15 min采集外周血标本,送至医院检验科快速测定PTH,范围9.22~919.40 pg/mL,中位数54.65 pg/mL,四分位数间距20.45,180.10 pg/mL。与术前PTH比较均下降超过50%。
2.2 术中冰冻切片
配电线路一般装设有电流速断和定时过流保护。根据三段式电流保护的整定原则,定时过流保护只按照最大负荷电流进行整定,其动作整定值可能小于励磁涌流电流值。特别是在配电线路发生瞬时性故障后,一旦重合闸装置动作,断路器经一定延时后会再次合闸,线路末端断路器在重新上电后,将出现励磁涌流。如果励磁涌流大于定时过流保护整定值,开关将再次跳闸,导致重合闸不成功。
28例进行术中冰冻切片,27例符合最终病理诊断。1例术中报告腺瘤术后病理为腺瘤样增生。
2.3 石蜡病理结果
病理结果证实所有手术标本均包括甲状旁腺病变组织。单发甲状旁腺腺瘤66例,多发甲状旁腺腺瘤6例,甲状旁腺增生1例。合并甲状腺疾病20例,其中非毒性结节性甲状腺肿16例(2例伴有腺瘤样增生,2例伴有慢性淋巴细胞性甲状腺炎),甲状腺腺瘤4例。
2.4 手术前后血钙及PTH变化
术后血钙及PTH水平较术前有显著降低。术前血钙(3.05± 0.49)mmol/L,术后12 h为(1.96±0.33)mmol/L;术前PTH中位数805.55 pg/mL,范围119.46~5 000.00 pg/mL,正常15.00~65.00 pg/mL,达正常值的1.84~76.92倍。术后12h降至30.68 pg/mL,范围7.99~47.75 pg/mL。52例出现明显低钙症状,术后1~3 d多见,为手足及面部麻木、针刺感和抽搐。此时血钙及PTH平均水平甚至低于正常。患者手术后住院时间为3~22 d,中位住院时间6 d。出院时所有患者低钙症状消失,但部分患者血钙仍低于正常值范围。出院常规给予钙和VitD复合制剂,定期复查。
2.5 手术前后症状变化
术前症状可独立或合并存在,症状型患者占90.41%,无症状者7例(肾结石3例),占9.59%。术后随访半年症状总缓解率96.43%,经碎石患者无再发肾结石,但骨骼畸形未明显改善,见表1。
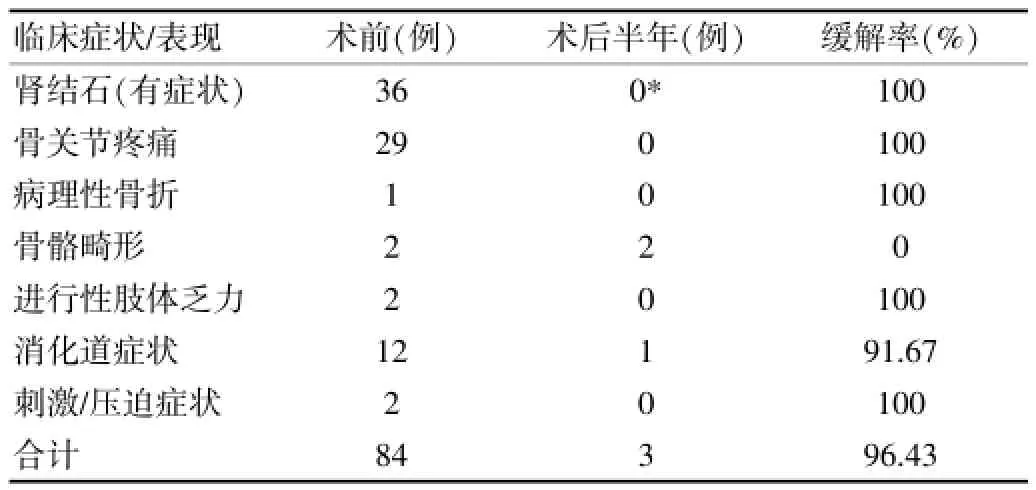
表1 PHPT症状分布及手术前后症状变化
2.6 术后影像学
术后6个月73例患者均进行常规颈部彩超复查,未发现复发及新发病灶。
3 讨论
原发性甲状旁腺功能亢进症最终有效的治疗方式为手术治疗,部分无症状PHPT也可根据指南(2009修订版)选择监测和药物治疗[1-2]。多年来PHPT的外科治疗临床上多采用标准双侧颈部探查术,随着术前定位技术和外科技术的进步,其手术治疗趋向微创发展。单侧颈部探查和单纯腺瘤切除术成为更常采用的手术方式。这一趋势也是由PHPT的发病特点决定的。单发腺瘤是PHPT最常见的原因(75%~85%),多发腺瘤和增生较少,腺癌不足1%[3]。该研究中甲状旁腺单发腺瘤占90.41%,但行单纯甲状旁腺腺瘤切除术25例,仅占34.25%,而探查手术比例较大,其中双侧甲状旁腺探查和腺瘤切除术25例(34.25%)、甲状旁腺腺瘤切除术联合甲状腺部分切除术22例(30.14%),另有1例行前上纵膈探查。这与下列因素有关:研究中PHPT复发患者、既往甲状腺手术和合并甲状腺疾病的患者占一定比例,增加了手术难度和病灶遗漏风险,因此采用更为谨慎的手术方式。再者,该研究为回顾性研究,时间跨度较大、术者习惯和手术熟练程度等因素与手术方式的选择也有一定相关性。PHPT的手术方式应灵活选择,完全切除病灶是手术成功的关键。既往有甲状旁腺或甲状腺手术史者是探查的适应证。对于怀疑多发瘤[4]、增生和合并甲状腺疾病者,以及术中发现与术前定位不符的病例,双侧颈部探查仍是必要的。
该组病例中进行术中PTH测定42例(57.53%),其中单纯腺瘤切除术中均进行术中PTH测定,PTH有效下降提示病灶切除成功,避免了进一步的探查术,减少了手术损伤。切除病灶5~10 min后PTH下降50%是手术成功的标致[5],可帮助手术者做出是否成功切除肿瘤的判断,有助改善患者预后[6]。该组患者术中PTH水平均比术前PTH基线下降50%以上,且术后病理亦证实切除标本为病变组织,标志着PHPT手术治疗技术层面上的成功,与以往研究是一致的。该研究中术中冰冻切片和术中PTH均有助于快速判断手术是否有效切除病灶,只有1例与术后石蜡病理不一致。但进行术中冰冻的病例仅28例,所占样本比例较小。并且相对术中冰冻而言,术中PTH测定更加便捷,且不受读片水平的局限。术中PTH测定提高了单纯甲状旁腺腺瘤切除术的成功率,并一定程度上防止遗漏多发病灶,缩小探查范围,减少损伤,这对术前定位欠准确和复杂多发的病例更加有益[7]。
成功手术后,该组大部分患者出现了一过性的低血钙症状,如手足抽搐,口唇周围麻木等,多发生于术后1~3 d。这可能与本组病例早期诊断病例少,多数病例临床发现晚,病程较长是相关的。其原因为剩余甲状旁腺长期受反馈性抑制,PTH分泌不足,发生一过性低PTH、低血钙的情况,这与对患者术后PTH和血钙的监测结果一致的。另外,由于术后骨吸收减少,大量钙沉积,临床表现为低血钙症状。这一临床经过被称为骨饥饿综合症(hungry bone syndrome,HBS)。该组部分患者符合骨饥饿综合征的表现[8]。该组患者术后住院观察较长(平均7 d),与患者病程长,长期钙磷代谢紊乱相关。合并骨折内固定术者观察期延长,最长22 d。鉴于国外患者以无症状者或轻微症状者为主,而国内患者多为有症状者,早期诊断病例较少,手术后予以积极纠正低钙症状,适当留院观察是稳妥的。并且,出院后应常规给予钙剂和维生素D。随访中,血清钙、PTH短期可恢复正常。
回顾性研究中PHPT病程较长,多数为有症状者,以骨骼系统症状和肾结石症状为主。PHPT术后,PTH水平回复正常,骨吸收的纠正早于骨形成。进而成骨细胞激活多于破骨细胞,促使骨密度改善,这是一长期过程。该研究的6个月随访发现,患者骨关节疼痛缓解明显,无新发骨折,但是2例患者骨骼畸形均不能在短期内改善。一回顾性队列研究10年随访发现实施甲状旁腺瘤切除手术的452例患者无骨折生存率较保守治疗患者升高(73%vs 59%)[9]。因此,早期诊断和手术治疗PHPT对于避免骨骼系统损伤,提高长期生活质量非常重要。该组肾结石患者均经碎石治疗(PHPT手术前或术后),短期随访无肾结石症状发作且无肾结石再发,但缺乏长期随访资料。有研究表明,PHPT手术后10年的患者结石形成较手术前10年逐步降低,但是仍高于非PHPT患者。成功切除甲状旁腺病灶后肾结石复发率较低,但是病灶切除并不能防止所有患者的结石复发或再发[10]。低龄、术前患结石病、输尿管狭窄、高钙血症都是术后结石形成的危险因素[11]。该组患者影像学检查示,并发结石的患者部分存在肾或输尿管积水、多囊肾等,提示肾结石的发生是多因素共同作用的结果,不能全归因于甲状旁腺的作用。泌尿系统本身的损害或畸形也是PHPT患者发生结石和术后结石复发的重要因素。该研究中,消化道症状、压迫刺激症状以及非特异性症状的缓解亦有效。一项前瞻性随机对照研究称血清PTH降低与睡眠改善有关,腺瘤切除术可缓解“无症状”患者倦怠疲劳现象[12]。一项研究表明,即使对于所谓的无症状患者,术后患者肌肉收缩和生活质量仍然得到改善[13]。
外科手术是治愈PHPT的唯一方法。确诊后应早期手术,阻止疾病进展,以防不可逆的器官损害。术中PTH测定、冰冻切片、石蜡病理、血钙、PTH、临床症状均可作为手术效果短期观察指标,但长期效果评价有待进一步研究。
[1]Khan AA,Bilezikian JP,Potts JT,et al.Guest Editors for the Third International Workshop on Asymptomatic Primary Hyperparathyroidism The diagnosis and management of asymptomatic primary hyperparathyroidism revisited[J].J Clin Endocrinol Metab,2009,94(2):333-334.
[2]Shelley Pallan,Aliya Khan.Primary hyperparathyroidism Update on presentation,diagnosis,and management in primary care[J].Can Fam Physician,2011,57(2):184–189.
[3]William D Fraser.Hyperparathyroidism.Lancet,2009,374(11):145-158.
[4]Parikh PP,Allan BJ,Lew JI.Surgical treatment of patients with mildly elevated parathormone and calcium levels[J].World J Surg,2014,38(6): 1289-1295.
[5]Melanie L,Richards MD,Geoffrey B,et al.Farley,An Optimal Algorithm for Intraoperative Parathyroid Hormone Monitoring[J].Arch Surg,2011,146 (3):280-285.
[6]Rajaei MH,Oltmann SC,Adkisson CD,et al.Is intraoperative parathyroid hormone monitoring necessary with ipsilateral parathyroid gland visualization during anticipated unilateral exploration for primary hyperparathyroidism:A two-institution analysis of more than 2,000 patients[J]. Surgery,2014,156(4):760-768.
[7]Cho E,Chang JM,Yoon SY,et al.Preoperative Localization and Intraoperative Parathyroid Hormone Assay in Korean Patients with Primary Hyperparathyroidismss[J].EndocrinolMetab,2014,29(5):e19.
[8]Witteveen JE,van Thiel S,Romijn JA,et al.Hungry bone syndrome:still a challenge in the post-operative management of primary hyperparathyroidism:a systematic review of the literature[J].Eur J Endocrinol,2013,168 (3):R45-53.
[9]VanderWalde LH,Liu IL,O’Connell TX,et al.The effect of parathyroidectomy on bone fracture risk in patients with primary hyperparathyroidism[J].Arch Surg,2006,141(9):885-891.
[10]Rowlands C,Zyada A,Zouwail S,et al.Recurrent urolithiasis following parathyroidectomy for primary hyperparathyroidism[J].Ann R Coll Surg Engl,2013,95(7):523-528.
[11]Mollerup CL,Vestergaard P,Frokjaer VG,et al.Risk of renal stone events in primary hyperparathyroidism before and after parathyroid surgery:controlled retrospective follow up study[J].BMJ,2002,325(7368): 807.
[12]Nancy D.Perrier,Dave Balachandran,Jeffrey S,et al.Prospective,randomized,controlled trial of parathyroidectomy versus observation in patients with‘‘asymptomatic’’primary hyperparathyroidism[J].Surgery, 2009,146(6):1116-1122.
[13]Rolighed L,Amstrup AK,Jakobsen NF,et al.Muscle function is impaired in patients with"asymptomatic"primary hyperparathyroidism[J]. World J Surg,2014,38(3):549-557.
Surgical Management of Primary Hyperparathyroidism
YU Yuan1XUE Xinbo2
1.Department of General Surgery,The Fifth People's Hospital of Shanghai,Fudan University,Shanghai,200240,China; 2.Department of Surgery,Tongji Hospital,Tongji Medical College,Huazhong University of Science&Technology,Wuhan,Hubei Province,430030,China
ObjectiveTo investigate the surgical treatment for primary hyperparathyroidism(PHPT).Methods The clinical data of 73 patients with PHPT were analyzed retrospectively.ResultsSeventy-three cases underwent surgical treatment.And 72 cases were confirmed as parathyroid adenoma,1 case parathyroid hyperplasia by pathological examinations.After the surgery,the serum levels of calcium and PTH came down significantly and the symptoms remission rate was 96.43%.ConclusionSurgical treatment is the best treatment option for PHPT.Early management of PHPT could protect patients from irreversible injury.
Primary hyperparathyroidism;Parathyroid hormone;Surgical treatment
R4
A
1674-0742(2015)03(b)-0015-03
2014-12-07)
于愿(1981-),女,山东临沂人,博士,住院医师,主要从事腺体外科研究,Email:yuerswimming@126.com。
程志俭(1962.6-),男,安徽淮南人,本科,主任医师,教授,研究方向:腹腔肿痛,门高症,血管外科。
