乳腺癌合并2型糖尿病的临床研究
2015-01-04任志英北京市平谷区兴谷街道社区卫生服务中心北京101200
任志英北京市平谷区兴谷街道社区卫生服务中心,北京 101200
乳腺癌合并2型糖尿病的临床研究
任志英
北京市平谷区兴谷街道社区卫生服务中心,北京 101200
目的研究分析乳腺癌合并2型糖尿病的病理特征情况。方法选取2012年10月—2014年10月该中心门诊随访管理的49例乳腺癌合并糖尿病患者作为观察组,再选取同期该中心门诊随访管理的单纯乳腺癌患者49例作为对照组,对所有患者的临床资料进行回顾性分析。结果观察组的年龄、体重指数、空腹血糖、甘油三酯均显著高于对照组,差异有统计学意义(P<0.05);观察组高密度脂蛋白胆固醇显著低于对照组,差异有统计学意义(P<0.05);观察组的肿瘤大小、PR表达、TNM分期、EGFR表达、P53表达、组织学分级等与对照组相比,差异无统计学意义(P>0.05);观察组淋巴结转移率、HER-2表达阳性率和ER表达阴性率分别为57.14%、61.22%、61.22%,均显著高于对照组的28.57%、36.73%、32.65%,差异有统计学意义(P<0.05)。结论糖尿病是引发乳腺癌预后不良的独立危险因素,乳腺癌合并2型糖尿病需要给予合理、有效的治疗。
乳腺癌;2型糖尿病;病理特征
在我国人民生活水平显著上升,人们的生活、饮食方式相比于过去都有了很大的变化,而2型糖尿病和乳腺癌的发病率显著上升[1]。乳腺癌是危害女性生命健康的重要因素之一。有相关研究表明2型糖尿病患者的乳腺癌发病率要远远高于非糖尿病患者的乳腺癌发病率[2]。因此两种疾病之间具有显著的相关性。在本次研究中选择该中心门诊随访管理的49例乳腺癌合并2型糖尿病患者,对所有患者的临床特点和病理情况进行分析,从而为治疗乳腺癌合并2型糖尿病提供有效帮助,现报道如下。
1 资料与方法
1.1 一般资料
选取2012年10月—2014年10月该中心门诊随访管理的49例乳腺癌合并糖尿病患者作为观察组,再选取同期该中心门诊随访管理的单纯乳腺癌患者49例作为对照组,所有患者均具有完整的临床资料和病理资料。诊断标准:乳腺癌是对患者进行手术切除,并且通过病理学检查证实为乳腺癌,并且所有患者在术前没有经过化疗、放疗等治疗措施。2型糖尿病是根据1999年WHO提出的糖尿病诊断标准,其症状主要为多饮、多尿、多食以及体重显著下降,患者在任意时间段的血浆葡萄糖水平均≥11.1 mmol/L,或空腹血浆葡萄糖≥7.0 mmol/L,或口服葡萄糖耐量实验2 hPG≥11.1 mmol/L。排除标准:乳腺原位癌者;1型糖尿病者;没有进行系统性乳腺癌治疗的患者。
1.2 方法
对所有患者的临床资料进行收集,主要有糖尿病病史,空腹血糖(FBG)情况、甘油三酯(TG)、体重指数(BMI)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、组织学分级以及免疫组化的相关指标。
1.3 统计方法
2 结果
2.1 两组一般资料对比
观察组的年龄、体重指数、空腹血糖、甘油三酯均显著高于对照组,差异有统计学意义(P<0.05);观察组高密度脂蛋白胆固醇显著低于对照组,差异有统计学意义(P<0.05)。详见表1。
2.2 两组病理特征对比
观察组的肿瘤大小、PR表达、TNM分期、EGFR表达、P53表达、组织学分级等与对照组相比,差异无统计学意义(P>0.05)。详见表2。
2.3 淋巴结转移、ER阴性和HER-2阳性情况对比
观察组淋巴结转移率、HER-2表达阳性率和ER表达阴性率分别为57.14%、61.22%、61.22%,均显著高于对照组的28.57%、36.73%、32.65%,差异有统计学意义(P<0.05)。详见表3。
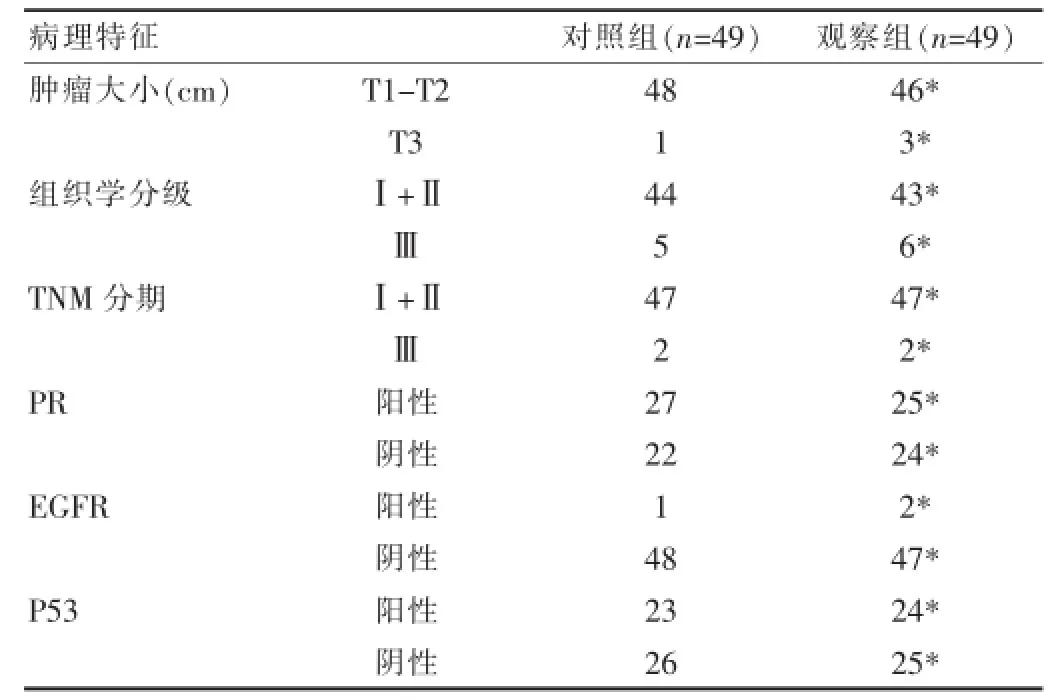
表2 两组病理特征对比(n)

表3 淋巴结转移、ER阴性和HER-2阳性情况对比[n(%)]
3 讨论
乳腺癌是一种女性常见的恶性肿瘤疾病,有相关研究表明全球妇女乳腺癌患者中死亡率约为38.46%,并且乳腺癌的发病率呈现出逐年上升的趋势,目前乳腺癌已经成为威胁人类健康不可忽视的一个因素[3]。糖尿病是一种代谢性慢性病,患者会出现慢性血浆葡萄糖水平显著上升,其主要因素为胰岛素缺陷而引发[4]。2型糖尿病占到糖尿病患者的绝大部分,患者的主要临床特征为早期胰岛素抵抗以及高胰岛素血症等[5]。晚期2型糖尿病患者会出现β细胞失代偿,最终患者会出现胰岛素缺乏的现象。乳腺癌合并2型糖尿病患者大约占到2型糖尿病患者中的16%左右,并且这两种疾病之间具有着复杂的相关性。乳腺癌和糖尿病的诱导因素有很多相似之处,有部分发病机制目前仍然不能够完全清楚[6]。糖尿病和乳腺癌的发病具有遗传性,其与基因缺失或突变有关,并且患者的年龄大多以中老年患者占多数。乳腺肿瘤组织中的血管内皮生长因子会出现显著的上升[7]。乳腺癌的病理学特征主要有淋巴结是否转移、肿瘤大小、乳腺癌雌激素受体以及人表皮生长因子-2等。2型糖尿病和乳腺癌在细胞、体液免疫等具有着相同点,恶性肿瘤的发生、预后和细胞、体液免疫紊乱具有着显著的相关性。患者长期出现高血糖症状会破坏机体内细胞免疫功能的稳定,并且导致细胞比例失调。
表1 两组一般资料对比(±s)
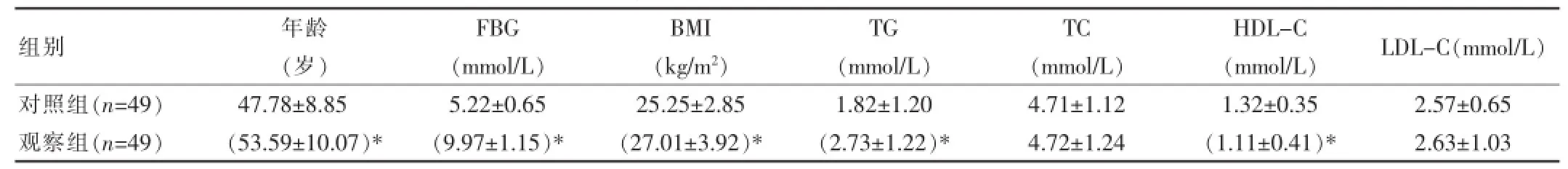
表1 两组一般资料对比(±s)
注:与对照组相比,*P<0.05。
在此次研究中选择该中心门诊随访管理的49例2型糖尿病合并乳腺癌患者作为观察组,49例单纯乳腺癌患者作为对照组,观察组的年龄、体重指数、空腹血糖、甘油三酯均显著高于对照组,差异有统计学意义(P<0.05)。说明身体超重、脂肪含量过多都能够提高恶性肿瘤的发生率。而观察组TG水平显著高于对照组,并且HDL-C显著低于对照组,差异有统计学意义(P<0.05)。其与智亮辉[8]等研究结果相类似。可见,乳腺癌合并 2型糖尿病患者的会出现脂代谢紊乱现象,而糖尿病患者出现免疫力下降会显著增加肿瘤的发生概率。而糖尿病患者出现动脉硬化等病症的主要因素为脂代谢紊乱,患者出现长时间的血糖升高和脂代谢紊乱同时也是显著增加心脑血管疾病的发生率[9]。在本次研究中,观察组患者的淋巴结转移率显著高于对照组,差异有统计学意义(P<0.05);且观察组ER阴性率显著高于对照组,差异有统计学意义(P<0.05)。其与李丽慧[10]等研究结果相类似,说明乳腺癌合并2型糖尿病患者的肿瘤较大,淋巴结受累率相比于单纯乳腺癌患者更高。HER-2是乳腺癌疾病中比较常用的基因标志物,其在乳腺癌检测中会呈现显著增加的情况,与乳腺癌的组织分级、临床分期等具有显著的相关性。在本次研究中,观察组患者的HER-2阳性率显著高于对照组,差异有统计学意义(P<0.05)。说明乳腺癌合并2型糖尿病患者的预后较差,2型糖尿病能作为乳腺癌的潜在预后不良的一个重要原因。
综上所述,糖尿病是引发乳腺癌预后不良的独立危险因素,乳腺癌合并2型糖尿病需要给予合理、有效的治疗。
[1] 孙启天,高宇,刘晓燕,等.高糖、高胰岛素对乳腺癌MCF-7细胞腺苷酸活化蛋白激酶表达的影响及二甲双胍的干预研究[J] .肿瘤防治研究,2015,42(4):328-333.
[2] 李军涛,张恒伟,郭旭辉,等.合并糖尿病的乳腺癌组织中缺氧诱导因子-1α的表达及其与微血管生成的关系[J] .中华医学杂志,2015,95(4):252-255.
[3] Adedayo A Onitilo,Rachel V Stankowski,Richard L Berg,et al.Breast cancer incidence before and after diagnosis of type 2 diabetes mellitus in women:increased risk in the prediabetes phase[J] .European journal of cancer prevention: the official journal of the European Cancer Prevention Organisation(ECP),2014,23(2):76-83.
[4] 蒋笑晨,刘润奇,虞蕾楠,等.糖尿病对乳腺癌患者预后影响的Meta分析[J] .现代生物医学进展,2015,15(8):1479-1482.
[5] 王刚,李霓,曹立赢,等.基线高敏C反应蛋白水平与非糖尿病女性乳腺癌发病风险的关系[J] .中华肿瘤杂志,2014,36 (12):944-948.
[6] 迟海燕,周玉萍,温建忠,等.糖尿病并乳腺癌患者静脉滴注紫杉醇外渗后引发皮肤慢性难愈性溃疡一例[J] .中华糖尿病杂志,2014,6(3):198-200.
[7] 冯凌飞,贺曾.ER、PR、Her-2、Ki-67在合并2型糖尿病的乳腺癌患者肿瘤组织中的表达[J] .中国肿瘤外科杂志, 2014,6(3):161-163.
[8] 智亮辉,王少文,易小龙,等.乳腺癌合并2型糖尿病患者的临床病理特征及预后影响因素分析[J] .解放军医药杂志, 2013,25(11):56-58.
[9] Sheng-Hwu Hsieh,Wen-Ko Chiou,Ming-Hsu Wang,et al. Association of body weight with the risk for malignancies in hospitalized patients with or without diabetes mellitus in Taiwan[J] .Journal of investigative medicine:the official publication of the American Federation for Clinical Research, 2014,62(1):37-42.
[10] 李丽慧,高宇,陈海兰,等.乳腺癌合并2型糖尿病患者临床病理特征分析[J] .承德医学院学报,2015,32(02):126-128.
Clinical Study of Breast Cancer with Type 2 Diabetes Mellitus
REN Zhi-ying
Community health service canter of Beijing District,Pinggu City,Beijing,101200 China
ObjectiveTo analysis of breast cancer with pathological cases of type 2 diabetes.MethodsSelect from October 2012 to October 2014 49 cases of breast cancer clinic visit our center management in patients with diabetes as the observation group,then select breast cancer patients in our center over the same period simple outpatient follow-up management of 49 cases as the control group,all patients The clinical data were retrospectively analyzed.ResultsAge observation group, body mass index,fasting glucose,triglycerides were significantly higher,the difference was significant(P<0.05);observation groupofhigh-densitylipoproteincholesterolwassignificantlylowerthanthecontrolgroup,thedifferencewassignificant(P<0.05) ;tumor size of the observation group,PR expression,TNM stage,EGFR expression,P53 expression,histological grade,etc. compared with the control group,no significant difference(P>0.05);observation group lymph node metastasis,HER-2 positive expression rates and the expression of ER-negative rates were 57.14%,61.22%,61.22%,were significantly higher than the 28.57%,36.73%,32.65%,the difference was significant(P<0.05).ConclusionDiabetes is an independent risk factor for breast cancer caused by poor prognosis,breast cancer patients with type 2 diabetes need to be given reasonable,effective treatment.
Breast Cancer;Type 2 diabetes;Pathological features
R587
A
1672-4062(2015)10(a)-0100-03
2015-07-08)
任志英(1977.8-),女,河北唐山人,本科,主治医师,研究方向:全科医疗。
