表现为可逆性后部白质脑病综合征的儿童膀胱副神经节瘤一例并文献复习
2015-01-03李宇李栋方吴若豪罗向阳
李宇 李栋方 吴若豪 罗向阳
临床研究论著
表现为可逆性后部白质脑病综合征的儿童膀胱副神经节瘤一例并文献复习
李宇 李栋方 吴若豪 罗向阳
目的分析儿童膀胱副神经节瘤合并可逆性后部白质脑病综合征(RPLS)的诊治要点。方法报道1例表现为RPLS的儿童膀胱副神经节瘤病例,并以“膀胱副神经节瘤”、“儿童”为检索词,对以下数据库的相关论文进行检索:生物医学文献数据库(PubMed)、中国生物医学文献服务系统(SinoMed)、中国期刊全文数据库(CNKI)、万方数据知识服务平台、维普中文科技期刊数据库。收集并分析检索到的儿童膀胱副神经节瘤病例中以头痛或呕吐等为表现的患儿的资料。结果该例患儿以头痛、呕吐为首发症状,头颅CT及MRI提示颅内多发异常信号影,病程中发现与排尿有关的阵发性高血压,根据头颅影像学检查可诊断为RPLS。肾上腺及盆腔MRI提示膀胱副神经节瘤可能。其后行腹腔镜下膀胱肿物切除术,病理结果证实为膀胱副神经节瘤。术后患儿再无头痛、呕吐等不适,血压降至正常。检索文献后收集到5例以头痛、呕吐等为表现的儿童膀胱副神经节瘤病例,其中2例行头颅MRI检查、1例行头颅CT检查,均未见异常,3例接受膀胱部分切除术,术后均恢复良好。结论表现为RPLS的儿童膀胱副神经节瘤病例较罕见,易误诊而导致延误病情。早期积极的降压治疗以及进一步切除局部病灶后,患儿一般预后良好。
儿童;膀胱副神经节瘤;可逆性后部白质脑病综合征
膀胱副神经节瘤是一种罕见病,其以脑血管病变为首发表现更罕见,国内外文献鲜见报道,因此易误诊而导致延误病情。我科于2013年12月诊治了1例表现为可逆性后部白质脑病综合征(RPLS)的膀胱副神经节瘤的患儿,现将病例报告如下,并以“膀胱副神经节瘤”以及“儿童”为检索词检索国内外的相关文献进行分析。
对象与方法
一、1例表现为RPLS的膀胱副神经节瘤患儿临床资料的收集
我科于2013年12月诊治1例表现为RPLS的膀胱副神经节瘤患儿,收集并分析其病史、体格检查、实验室及辅助检查、治疗等资料。
二、文献检索
以“膀胱副神经节瘤”以及“儿童”为检索词,对以下数据库截止2015年1月收录的论文进行检索:生物医学文献数据库(PubMed)、中国生物医学文献服务系统(SinoMed)、中国期刊全文数据库(CNKI)、万方数据知识服务平台、维普中文科技期刊数据库,收集并分析检索到的儿童膀胱副神经节瘤病例中以头痛或呕吐等为表现的患儿的资料。
结 果
一、1例表现为RPLS的膀胱副神经节瘤患儿的病历资料
1.入院主诉及检查
患儿女,12岁,因“头痛、呕吐5月余,发现血压升高2月余”于2013年12月24日入住我院。患儿于5月余前无明显诱因出现头痛,以后枕区为主,排尿后明显,伴呕吐胃内容物,呈喷射性,曾于当地医院就诊,诊治不详,经治疗后症状无明显好转。2月余前患儿头痛、呕吐症状加重,呈持续状态,于2013年10月21日转广州某医院住院治疗,查血常规示:血红蛋白144 g/L,红细胞4.91×1012/L,白细胞9.17×109/L,中性粒细胞0.84,淋巴细胞0.13,血小板401×109/L。胸部X线片示:左侧第4肋间阴影(患儿10月28日复查胸片未见异常,故考虑此处阴影为伪影)。头颅CT示:①小脑肿胀,左侧小脑半球片状阴影,占位效应较明显;②幕上梗阻性脑积水,双侧侧脑室旁白质间质水肿。头颅MRI及磁共振增强血管成像(MRA)示:①双侧小脑半球、小脑蚓部、延髓、颈髓、双侧颞叶、左侧枕叶及双侧侧脑室旁多发异常信号,考虑炎性脱髓鞘改变(图1A、B);②头颅MRA未见明显异常。当日行腰椎穿刺检查示:脑脊液无色透明,脑脊液生化检查示:糖5.49 mmol/L(参考值2.5~4.5 mmol/L)、氯160 U/L(120~132 U/L)、蛋白:2.32 g/L(0.15~0.45 g/L),抗酸染色、墨汁染色、细菌及真菌培养均(-)。结核感染T淋巴细胞、痰液结核杆菌DNA未见异常。外院诊断为“结核性脑膜炎”,按“结核性脑膜炎”给予抗结核、激素冲击、脱水等治疗1周后,患儿头痛、呕吐症状较前好转。治疗期间患儿曾突发意识不清,全身青紫,双侧瞳孔散大固定,对光反射消失,心跳、呼吸骤停,血压测不出,立即予胸外按压,球囊面罩辅助呼吸,静脉推注肾上腺素等处理,患儿意识逐渐恢复。病程中发现其血压波动于150~190/90~130 mm Hg (1 mm Hg=0.133 kPa),查全血肾素为63.4 pg/ml(5.2~37.8 pg/ml)、醛固酮260.1 pg/ml(60~200 pg/ml)、去甲肾上腺素:4 481.39 pg/ml(<600 pg/ml),血管紧张素Ⅱ、肾上腺素、多巴胺、尿儿茶酚胺、肾上腺CT及肾动脉彩色多普勒超声检查(彩超)均未见异常,予降压(硝苯地平控释片、贝那普利片及倍他乐克)治疗,血压波动于100~120/80~90 mm Hg。为进一步诊治而来我院就诊,拟诊“①继发性高血压;②头痛、呕吐查因,高血压脑病?”收入我院儿科神经专科住院治疗。起病以来患儿无发热、抽搐,无咳嗽、流涕,无消瘦、盗汗等不适。精神良好,睡眠佳,食欲尚可,二便正常,体质量无明显改变。其外祖母、母亲、姑妈及舅舅均有“高血压病”病史。入院体格检查:体温36.8℃,脉搏82次/分,呼吸20次/分,血压142/94 mm Hg。神志清晰,反应正常。双肺呼吸音清,未闻及干、湿啰音。心律整齐,心音有力,各瓣膜听诊区未闻及病理性杂音。神经系统检查:精神和智力正常,脑神经检查无异常。四肢肌张力、肌力、共济运动及感觉均正常。四肢腱反射正常,病理征、脑膜刺激征均(-)。
2.入院治疗及确诊过程
入院后发现患儿于解小便前后血压波动大,血压波动大时头痛最明显,眼科会诊示高血压视网膜病变,酚妥拉明试验(+)。实验室检查:血常规示血红蛋白149 g/L,红细胞4.94×1012/L,白细胞5.47×109/L,中性粒细胞0.62,淋巴细胞0.32,血小板344×109/L。尿常规示尿色深黄,蛋白质(+),红细胞12个/μl,白细胞6个/μl;血醛固酮(基础卧位)152.3 ng/L(29.4~161.5 ng/L);尿醛固酮18.2 μg/24 h(2.25~21.4 μg/24 h);去甲肾上腺素457.5 pg/ml、肾上腺素11.8 pg/ml。复查头颅MRI未见异常(图1C、D)。肾上腺及盆腔MRI示:①膀胱上部肿物,考虑副神经节瘤可能(图1E、F);②双侧肾上腺、肾脏及腹膜后MRI检查未见明确病变。最终结合我院检查结果,考虑诊断“膀胱副神经节瘤合并RPLS”,并请泌尿外科会诊,先后予多沙唑嗪缓释片(4 mg,12 h服1次)、硝苯地平控释片(30 mg/d)、盐酸酚苄明(10~20 mg,12 h服1次)控制血压后转入泌尿外科。征得患儿家属同意后,在气管麻醉下行腹腔镜膀胱副神经节瘤切除术,手术顺利,活组织病理学检查(活检)报告示:肿物大小5 cm×4 cm×5 cm,免疫组织化学检查(免疫组化)NSE(+)、CgA(+)、CD56+(+)、Syn(+)、Ki67约1%(+)、S-100(-)、CK(-)、EMA(-)、肌红蛋白(-)、肌纤维蛋白(-)、HMB45(-),黏膜面尿路上皮增生,肿瘤侵犯固有层、肌层及浆膜层,细胞增生活跃,伴灶性坏死,并见个别脉管瘤栓。病理检查明确诊断为膀胱副神经节瘤。术后患儿未再诉呕吐、头痛等不适,血压下降至正常,随访至今未见复发。
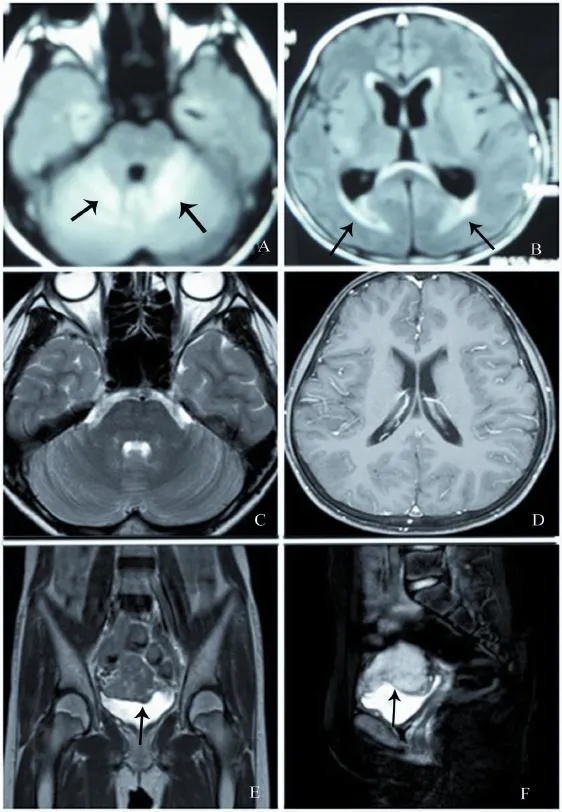
图1 本例表现为RPLS的膀胱副神经节瘤患儿的MRI检查图
二、以头痛或呕吐等为表现的儿童膀胱副神经节瘤的相关文献检索结果
收集到以头痛或呕吐等为表现的儿童膀胱副神经节瘤的病例共5例,均经活检确诊,对5例的临床资料进行总结,见表1。暂未发现表现为RPLS的儿童膀胱副神经节瘤病例。
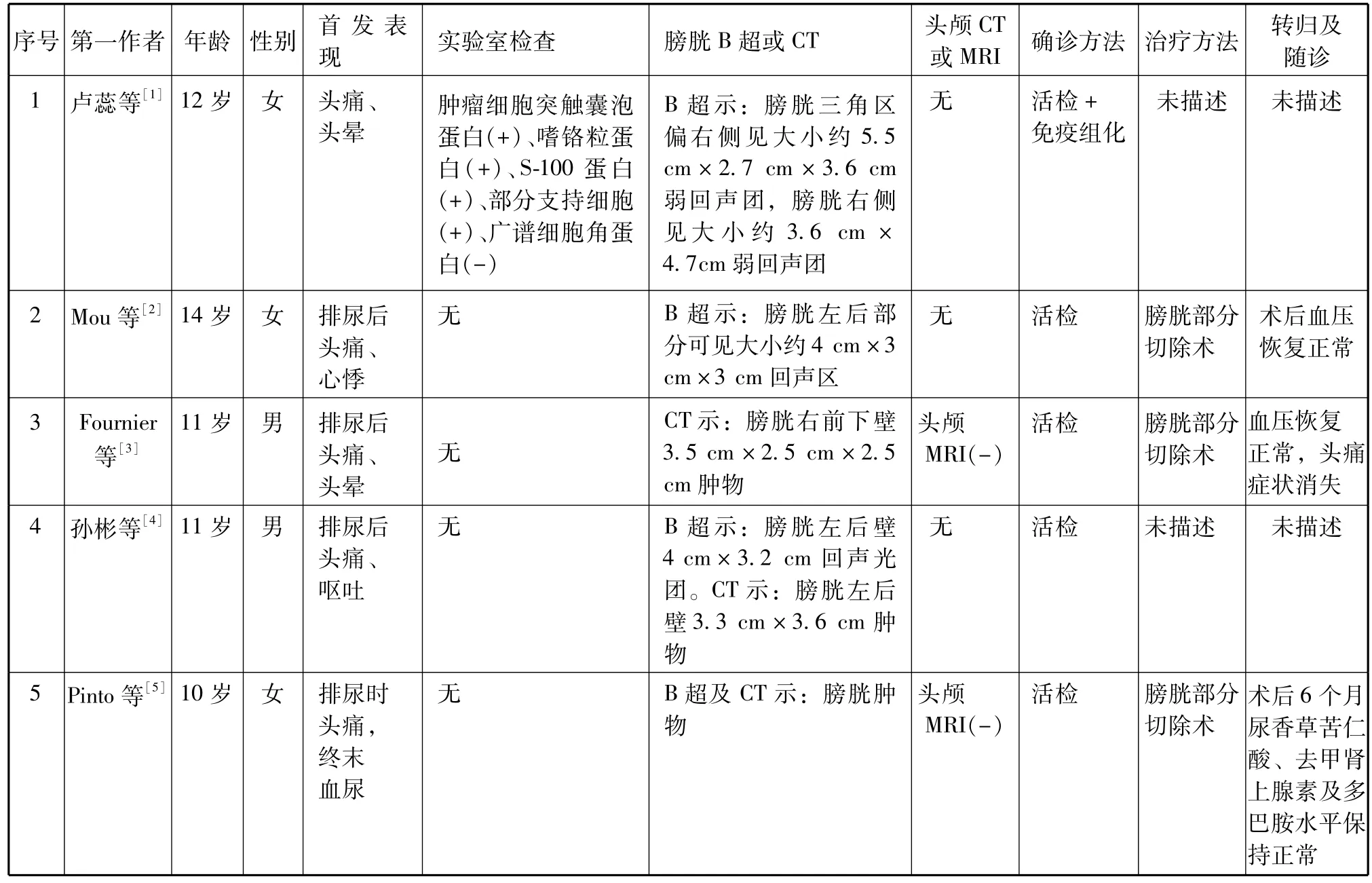
表1 以头痛、呕吐等为表现的儿童膀胱副神经节瘤病例的统计表
讨 论
儿童嗜铬细胞瘤很少见,目前较统一的观点是,起源于肾上腺的称为嗜铬细胞瘤,起源于肾上腺以外的组织统称为副神经节瘤。副神经节瘤少见于头、颈部、胸部和膀胱。膀胱副神经节瘤临床罕见,由Zimmerman于1953年首次报道,约占副神经节瘤的1%,占膀胱肿瘤的0.06%[6]。膀胱副神经节瘤发病年龄多为20~40岁,截止到2011年,国内外报道约300例[7]。1960年至今,国内外关于儿童膀胱副神经节瘤的报道仅20余例[1-5,8-12]。55%~65%膀胱副神经节瘤患者最常见的临床表现为无痛性肉眼血尿,47%~67%患者于排尿时或排尿后出现阵发性高血压,伴有头痛、心悸、大汗(“三联征”)等。与成人相比,大多数患儿表现为持续的高血压,如果未能及时发现,患儿可能会出现恶性高血压病及其并发症如颅内高压和高血压脑病。
分析本例的诊治过程,其有以下的特点:患儿以头痛、呕吐为首发症状,头颅CT及MRI提示颅内多发异常信号影均支持脑炎诊断,但临床尚有许多疑点不支持脑炎诊断。患儿有阵发性高血压,与排尿有关,且血压升高幅度不能用颅内高压来解释,无明确感染证据,这些均不支持脑炎诊断。考虑到病程中患儿有明显高血压,故推测脑部病变原因可能为高血压所致,最后明确高血压由膀胱副神经节瘤引起。因此,当患儿出现经常性头痛,伴原因不明的阵发性或持续性高血压,于排尿时或排尿后加重,经降压治疗后症状仍反复时,须考虑嗜铬细胞瘤/副神经节瘤的可能。出现上述典型症状而肾上腺区扫描未发现肿块时,应扩大扫描范围,如排尿后出现明显症状者,应加扫膀胱区,以助发现膀胱副神经节瘤。
总结现有文献,约15%~20%的儿童膀胱副神经节瘤病例以头痛、呕吐、血压升高等为表现,但因部分患儿未行头颅影像学检查,故无法判断合并颅内病变的情况,而且已行头颅影像学检查的患儿中合并有影像学改变的较少,这提示并非所有的以头痛、呕吐、血压升高等为表现的儿童膀胱副神经节瘤均会出现颅内病变,但出现颅内病变的儿童膀胱副神经节瘤须注意是否合并RPLS。Fournier等[3]报道了1例11岁男患儿,其主要表现为排尿后头痛、头晕,头颅MRI未见异常,膀胱CT示膀胱右前下壁肿物,行膀胱部分切除术后患儿血压恢复正常,头痛症状消失;Pinto等[5]报道了1例10岁女患儿,以排尿时头痛及终末血尿为表现,头颅MRI未见异常,膀胱B超及CT均提示膀胱肿物,行膀胱部分切除术后6个月患儿尿香草苦仁酸、去甲肾上腺素及多巴胺保持正常。本文报道的为12岁女孩,以头痛、呕吐、血压升高为表现,病程初期行头颅影像学检查示颅内多发异常信号影。予积极降压等治疗后复查头颅MRI示病灶消失,进一步切除膀胱副神经节瘤病灶后,患儿血压恢复正常,头痛、呕吐等症状消失,随访至今未见复发。
继发性高血压病占儿童高血压病80%以上,其中内分泌性疾病约占10%[13]。嗜铬细胞瘤占儿童高血压病病因的1%左右。高血压病是RPLS常见的原因之一,该病具体的病理生理机制尚未明确,有研究显示,副神经节瘤合并RPLS可能的发病机制包括:①脑过度灌注理论,与脑血管自动调节崩溃有关,是目前多数学者比较能接受的机制;②与脑动脉痉挛有关,该机制争议较大;③患者血中高浓度的神经肽Y在血管痉挛中也起重要作用;④儿茶酚胺对脑组织的毒性作用。RPLS的主要病理改变为血管源性水肿,如果能及时诊断并治疗,绝大多数患者的症状及影像学改变可在2~3周内消失,但若治疗不及时,随着病情进展,血管源性水肿也会越来越明显,组织静脉压明显升高,组织间隙内出现血管收缩物质,引起血管痉挛,造成脑缺血,病理改变逐渐向细胞毒性水肿进展,发生不可逆性脑损害,导致不可逆的神经损伤[14]。
本文报道了1例膀胱副神经节瘤合并RPLS患儿,该类患者在临床较罕见。对于出现RPLS的儿童患者来说,如果治疗过程中不注意监测血压,容易造成漏诊。本例患儿以头痛、呕吐为首发症状,病程中发现血压明显升高,经积极的降压治疗后,复查头颅影像学检查示病灶消失。这提示了任何辅助检查必须结合临床症状,切忌“以影论瘤”。总而言之,对于脑部病变合并高血压的儿童患者,应注意有无肿瘤相关性高血压的可能,而临床考虑嗜铬细胞瘤时,若肾上腺区扫描未见肿物,须注意扩大扫描范围以助排除神经节瘤。本病的治疗主要是去除病灶,控制血压,加强对症支持治疗。本例术后血压恢复正常,头痛、呕吐等症状消失,随访至今未见复发。
[1]卢蕊,李永忠.超声诊断儿童膀胱副神经节瘤1 例.中国医学影像学杂志,2013,21(8):617.
[2]Mou JW,Lee KH,Tam YH,Cheung ST,Chan KW,Thakre A.Urinary bladder pheochromocytoma,an extremely rare tumor in children:case report and review of the literature.Pediatr Surg Int,2008,24(4):479-480.
[3]Fournier JR,Baez-Trinidad L,Acosta A,Marrero M,Correa-Rivas M,Rodriguez-Becerra J,Nieves F.Bladder pheochromocytoma:case presentation and the use of OctreoScan for localization of extra-adrenal tumor sites in a pediatric patient.P R Health Sci J,2008,27(1):107-111.
[4]孙彬,马睿.膀胱嗜铬细胞瘤1例报告.医学影像学杂志,2001,11(1):47.
[5]Pinto KJ,Jerkins GR.Bladder pheochromocytoma in a 10-year-old girl.J Urol,1997,158(2):583-584.
[6]Siatelis A,Konstantinidis C,Volanis D,Leontara V,Thoma-Tsagli E,Delakas D.Pheochromocytoma of the urinary bladder:report of 2 cases and review of literature.Minerva Urol Nefrol,2008,60(2):137-140.
[7]荣石.膀胱副神经节瘤的诊治进展.中华临床医师杂志(电子版),2012,6(13):18-20.
[8]刘俊宏,赵海,林涛,李旭良,魏光辉,何大维.儿童嗜铬细胞瘤的诊断与治疗(附6例分析及文献复习).重庆医科大学学报,2014,39(8):1069-1072.
[9]吴晓峰,寿炎明,蒋崇静,白奇峰,阮郑.儿童膀胱副神经节瘤超声表现1例.中华超声影像学杂志,2013,22(9):775.
[10]张青,李文波,朱庆莉,姜玉新,齐振红.超声对膀胱副神经节瘤的诊断价值.协和医学杂志,2014(2):166-169.
[11]De Pasquale V,Magistrelli A,Diomedi CF,Caione P. Unusual bladder mass in a 14-year-old boy:bladder paraganglioma.Urol Int,2011,86(1):117-120.
[12]杨海峰,朱林燕,王智园,石灵春,李伟平,李楚天,何青莲.儿童膀胱副神经节瘤1例.临床与实验病理学杂志,2010,26(1):117-118.
[13]蒋小云,容丽萍.儿童高血压的诊断与治疗研究进展.中华实用儿科临床杂志,2013,28(13):1037-1040.
[14]李红丽,李峰,马翊.可逆性后部白质脑病综合征研究进展.卒中与神经疾病,2013,20(1):53-55.
Reversible posterior leukoencephalopathy syndrome in a child with bladder paraganglioma:a case report and literature review
Li Yu,Li Dongfang,Wu Ruohao,Luo Xiangyang.Department of Pediatrics,Sun Yat-sen Memorial Hospital of Sun Yat-sen University,Guangzhou 510120,China
ObjectiveTo explore the diagnosis and treatment of bladder paraganglioma complicated with reversible posterior leukoencephalopathy syndrome(RPLS)in children.MethodsIn this study,one child diagnosed with bladder paraganglioma presenting with RPLS symptoms was reported.Using the keywords of“bladder pheochromocytoma”and“child”,relavant literatures were searched from PubMed,SinoMed,CNKI,Wanfang and Chongqing Vip databases.Clinical data of bladder pheochromocytoma children who presented with headache or vomitting as intial symptoms were retrospectively collected and analyzed.ResultsThe child presented with the initial symtoms of headache and vomitting.Cranial CT and MRI revealed multiple abnormal signals.During the progression of disease,urination-related hypertension was observed.Based upon the imaging findings of head,the child was diagnosed with RPLS.Adrenal and pelvic MRI hinted the possibity of bladder paraganglioma.Subsequently,the child underwent laparoscopic resection of the bladder neoplasm and confirmed as bladder paraganglioma by histological examination.After resection,the symptoms of headache and vomitting disappeared and the blood pressure returned to normal range.In total,five children diagnosed with bladder pheochromocytoma presenting with headache and vomitting as the initial symptoms were searched.A-mong them,two cases underwent head MRI and one received CT scan and no abnormality was noted.Three children underwent partial cystectomy and were well recovered.ConclusionsBladder paraganglioma complicated with the symptoms of RPLS is rarely seen in clinical practice.It is likely to be misdiagnosed and delay the treatment.Early blood pressure control and resection of lesions yield good prognosis.
Children;Bladder paraganglioma;Reversible posterior leukoencephalopathy syndrome
2015-07-23)
(本文编辑:洪悦民)

10.3969/j.issn.0253-9802.2015.11.011
510120广州,中山大学孙逸仙纪念医院儿科
,罗向阳
