白细胞分离术在高白细胞急性白血病中的临床应用
2014-12-02孟广强王立茹陈以娟张晶晶郭慧霞
孟广强 王立茹 陈以娟 张晶晶 王 敏 郭慧霞 武 悦
(首都医科大学附属复兴医院血液内科,北京100038)
高白细胞急性白血病(hyperleukocytic acute leukemia,HAL)属于血液科的危重症,早期病死率较高,其原因之一是过多的白血病细胞引起白细胞淤滞综合征导致呼吸窘迫、栓塞、弥散性血管内凝血(disseminated intravascular coagulation,DIC)等合并症,此外在降白细胞过程中发生的肿瘤溶解综合征(tumor lysis syndrome,TLS)是病情危重的另一重要原因[1-2]。因此,在诊治HAL的过程中,既需要迅速降低外周血白细胞数以控制白细胞淤滞综合征,同时又需要避免大量白血病细胞破坏导致肿瘤溶解综合征。现有降白细胞方法是小剂量化学治疗和或白细胞分离术,单纯应用小剂量化学治疗药物往往需要较长的时间才可以使外周血白细胞数降低至相对安全的范围,如果联合白细胞分离术可以在短时间内降低白血病细胞数,减轻白细胞淤滞症状,并且可以避免大量白血病细胞破坏造成的肿瘤溶解综合征[3-4]。尽管白细胞分离术具有上述优势,但是仍缺乏大样本的研究,且其对HAL患者白细胞淤滞症状的改善、早期病死率的影响尚无明确结论。本研究收集首都医科大学附属复兴医院血液科近9年来的HAL患者(白细胞≥50×109/L且非M3型)病历资料,回顾性分析白细胞分离术对于HAL患者外周血白细胞计数、白细胞淤滞和早期病死率、CR率及总生存期(overall survival,OS)的影响。
1 对象和方法
1.1 研究对象
2005年1月至2013年10月首都医科大学附属复兴医院血液科收治的66例HAL患者为研究对象,包括54例急性髓性白血病(acute myeloid leukemia,AML)(FAB分型的M3型除外)和12例急性淋巴细胞白血病(acute lymphocytic leukemia,ALL)。其中男性26例,女性40例,中位年龄56(38~68)岁。以WBC≥50×109/L定义为HAL,诊断标准参考《血液病诊断及疗效标准》(第3版)[1]国内形态学分型诊断标准。根据患者入院后是否行白细胞分离术,将患者分为白细胞分离组与未分离组。
1.2 降白细胞治疗
分离组患者应用美国Haemonetics公司生产的MCS+血细胞分离机进行白细胞分离术治疗,同时AML患者用羟基脲(Hu)(2~6 g/d),或阿糖胞苷(100 mg/d持续静脉滴注)降白细胞治疗,ALL患者应用糖皮质激素40 mg/d或联合环磷酰胺300 mg/d降低白血病细胞治疗。未分离组单纯应用小剂量化学治疗药物,根据血常规白细胞(white blood cell,WBC)、血红蛋白(hemoglobin,Hb)、血小板(platelets,PLT)变化调整药物剂量。待患者白细胞数降至约20×109/L时开始诱导化学治疗。
白细胞分离操作方法经患者单侧肘正中静脉或贵要静脉置管,建立闭合式循环通路,接MCS+血细胞分离机,选择全自动采集或去除白细胞系统。全血流速30~40 mL/min,ACD-A抗凝剂与循环血量比例为1∶12。同时予静脉输注0.9%(质量分数)氯化钠注射液1 000 mL防止分离过程中出现低血容量事件。每天进行1次分离,每例患者行1~5次分离,术前、术后复查血常规。并依据患者贫血、出血及血小板的情况(PLT<50×109/L,Hb<60 g/L)分别于分离中或分离后予输红细胞悬液或浓缩血小板,采集过程中持续监测心率、血压、血氧饱和度等,密切观察患者的症状、体征。
1.3 联合化疗
AML患者采用 DA、IA、MA、HA等方案诱导化学治疗。剂量分别为:DA方案为柔红霉素40~45 mg·m-2·d-1,第1 ~3 天,阿糖胞苷 100 mg·m-2·d-1,第1~7天;IA方案为去甲氧柔红霉素8 mg·m-2·d-1,第1~3天,阿糖胞苷 100 mg·m-2·d-1,第1~7天;MA方案为米托蒽醌 8 mg·m-2·d-1,第1~3天,阿糖胞苷100 mg·m-2·d-1,第1~7天;HA方案为高三尖杉酯碱2 mg·m-2·d-1,第1~7天,阿糖胞苷100 mg·m-2·d-1,第1~7天。完全缓解后序贯给予HA、DA、MA或大剂量阿糖胞苷等方案巩固或强化治疗。
ALL用 VDLP(长春新碱 2 mg第1、8、15、22天,柔红霉素40~60 mg第1~3天,左旋门冬酰胺酶1万单位第 11、14、17、20、23、26 天,泼尼松片 60 mg 第1~14 天);或 VDCP(长春新碱 2 mg 第 1、8、15、22天,柔红霉素40~60 mg第1~3天,环磷酰胺2 mg第1、8天,泼尼松片60 mg第1~14天)诱导化疗。
1.4 疗效评定
所有病例疗效均根据张之南、沈悌主编的《血液病诊断及疗效标准》(第3版)[1]的急性白血病疗效标准。
1.5 随访
早期死亡定义为确诊后1周内死亡。OS定义为自确诊之日起至出现任何原因的死亡或末次随访日止。失访病例以末次就诊或随访日期为删失截点。
1.6 统计学方法
采用SPSS 18.0进行统计分析。计量资料以均数±标准差(±s)表示,计量资料组间比较采用t检验或秩和检验,计数资料以例数和率表示,组间比较使用χ2检验。生存资料分析采用 Kaplan-Meier法和Log-rank检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 患者特征
白细胞分离组共46例(69.7%),未分离组20例(30.3%),2组患者特征中性别比例、年龄、急性白血病分型,及外周血的白细胞数、血红蛋白和血小板差别无统计学意义(P>0.05,表1),而两组中WBC>100×109/L的患者分离组多于未分离组(P<0.05,表1)。

表1 患者特征Tab.1 Characteristics of patients n(%)
2.2 对血常规的影响
白细胞分离术联合小剂量化学治疗范物使分离组患者外周血白细胞数较前显著降低(P<0.05,表2),未分离组单用小剂量化学治疗范物后白细胞数亦有降低(P<0.05,表3),但是在降白细胞的同时血红蛋白和血小板亦有降低,其中分离组降低且差异有统计学意义(P<0.05,表2)。
白细胞数降至20×109/L时间在分离组为(4.9±1.8)d,未分离组为(6.4±1.9)d,分离组短于未分离组(P=0.011)。
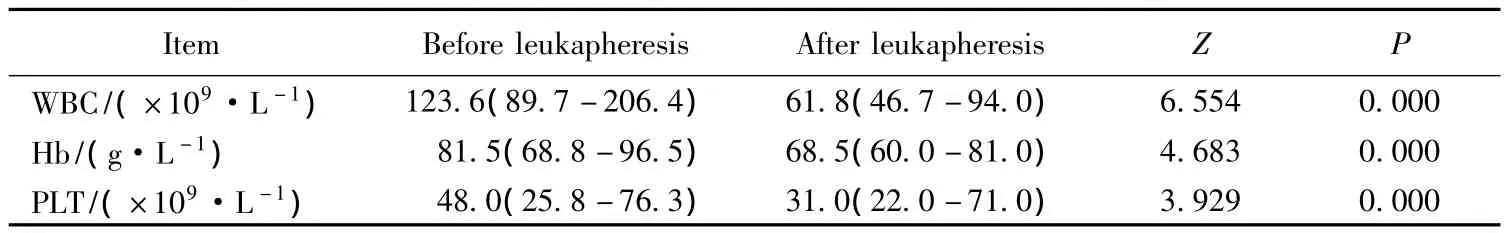
表2 分离组血常规分离前后的比较Tab.2 Comparison of white blood cell counts,hemoglobin and platelet counts of patients undergoing leukapheresis before and after leukapheresis

表3 未分离组小剂量化疗前后血常规的比较Tab.3 Comparison of white blood cell counts,hemoglobin and platelet counts of patients not undergoing leukapheresis before and after low-dose chemotherapy
2.3 对白细胞淤滞影响
主要从呼吸系统、中枢神经系统临床症状分析白细胞分离术对白细胞淤滞改善情况。
呼吸系统:分离组20例患者存在I型呼吸衰竭,其中18例(90.0%)得到改善,未分离组6例存在I型呼吸衰竭,其中2例(33.3%)症状改善,分离组I型呼吸衰竭的改善率显著高于未分离组(P=0.013)。
中枢神经系统症状:分离组27例存在中枢神经系统症状,其中18例(66.7%)得到改善,未分离组11例存在中枢神经系统症状,其中4例(36.4%)改善,分离组中枢神经系统症状改善情况优于未分离组(P=0.033)。
2.4 肿瘤溶解综合征
治疗过程中分离组2例(4.3%)发生肿瘤溶解综合征,未分离组3例(15.0%)发生,2组比较,差异无统计学意义(P=0.319)。
2.5 临床转归
共有14例HAL患者(21.2%)早期死亡,两组患者早期病死率比较,差异无统计学意义(P=1.000,表4),死亡原因为脑出血、心力衰竭、肺栓塞、重症感染、呼吸衰竭、DIC。

表4 HAL患者早期死亡及原因Tab.4 Early death and causes of hyperleukocytic acute leukemia patients n(%)
分离组中有27例患者接受诱导化学治疗,9例1周期诱导化学治疗后达CR,未分离组13例接受诱导化学治疗,4例1周期诱导化学治疗后达CR,两组CR率比较,差异无统计学意义(P=0.890)。此外分离组有2例经2周期化学治疗后达 CR,总 CR率为40.7%,未分离组1例经2周期化学治疗后达CR,总CR率为38.5%,两组总CR率比较,差异无统计学意义(P=0.156)。
经随访分离组患者中位生存时间为9.31个月(95%CI:6.84~11.79),未分离组中位生存时间为9.37个月(95%CI:5.75~11.53)。经 Log-Rank检验(P>0.05),两组OS比较,差异无统计学意义(P=1.000)。
3 讨论
尽快将HAL患者的外周血白细胞计数降低至相对安全的范围、在减轻白细胞淤滞症状的同时尽可能避免肿瘤溶解综合征是在HAL治疗早期的宗旨。本课题组通过一个相对较大样本量的研究证明了白细胞分离术可以在不加重肿瘤溶解综合征的情况下有效降低外周血白细胞数量、减轻白细胞淤滞症状。首先,白细胞分离术可以更为迅速的降低外周血白细胞计数。本研究结果显示白细胞分离组白细胞数降至20×109/L的时间短于未接受细胞分离的患者,提示白细胞分离术联合小剂量化学治疗药物较单纯小剂量化学治疗药物降低白细胞效果好,所用时间短。但是本研究发现白细胞分离术在较快降低HAL患者外周血白血病细胞的同时,在一定程度上加重了贫血和血小板减少,提示临床医师白细胞分离术过程中存在红细胞和血小板的丢失,需要予以关注。其次,白细胞分离术可以有效改善白细胞淤滞症状。白细胞淤滞是HAL患者发生颅内出血、梗死、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)等危及生命的合并症的病理、生理基础,是HAL患者早期死亡的主要原因,美国血细胞分离协会(american society for apheresis,ASFA)[3]已将白细胞淤滞列为白细胞分离术的I类适应证。大部分研究显示白细胞分离术后,部分患者头晕、乏力、视物模糊、发热、胸闷、呼吸困难等症状有不同程度改善[4]。尤其是对于存在阴茎异常勃起和因白细胞淤滞发生昏迷的患者,白细胞分离的疗效尤为明显。本研究发现白细胞分离术对于白细胞淤滞导致的I型呼吸衰竭和中枢神经系统症状有明显改善。第三,白细胞分离术并未增加肿瘤溶解综合征的发生率。HAL治疗过程中极易发生肿瘤溶解综合征,导致肾衰竭、电解质紊乱等。本研究分离组患者WBC>100×109/L的患者显著多于未分离组(P=0.009),理论上在治疗过程中更易于发生肿瘤溶解综合征,但最终2组发生率比较,差异无统计学意义,说明白细胞分离在减少溶瘤综合征方面具有优势。
白细胞分离术对HAL的转归影响如何,从早期病死率、CR率以及OS等方面进行分析。对于早期病死率的影响不同的研究有不同的结论。部分研究[5-7]认为白细胞分离可以降低HAL患者的早期病死率,主要基于以下两点:第一,化学治疗药物只对增生期细胞有杀伤作用,对静止期细胞无效。白细胞分离去除了循环池中大量处于增生期的白血病细胞,减轻肿瘤负荷,可诱导静止期细胞进入增生期,同时也有助于骨髓中的细胞释放进入循环血液,从而更能充分发挥化学治疗药物的作用;第二,白细胞分离术去除大量白血病细胞,血液黏滞度降低,微循环得到改善,减少了高黏滞综合征及肿瘤溶解综合征的发生,从而降低了患者的早期病死率。但是也有研究的结果是相反的,即白细胞分离术并未降低 HAL早期病死率[8-11],认为对于HAL患者何时开始行白细胞分离术及分离的程度尚无标准的指标可遵循,甚至连安全的白细胞数值尚不知道,临床操作上差异性较大。本研究的结果未显示白细胞分离术对HAL早期病死率有明显改善作用,但是仔细分析分离组和未分离组患者,由于是回顾性研究,2组资料匹配度存在差异,分离组中WBC>100×109/L的患者显著多于未分离组(P=0.009),理论上分离组患者白细胞淤滞发生率高会增加早期死亡的风险,但实际结果两组患者早期病死率比较,差异无统计学意义(P=0.172),间接说明白细胞分离使具有较高早期死亡风险的分离组患者获益。
白细胞分离术对于HAL患者的诱导化学治疗后CR率的影响没有统一的结论。Giles等[5]认为白细胞分离术可以提高CR率,而Bug等[6]认为接受白细胞分离术HAL患者的CR率与单纯化学治疗的患者比较,差异无统计学意义。国内研究者[12]认为白细胞分离术联合诱导化学治疗可以增加CR率。在对OS的影响方面,国外较少的研究[7]显示白细胞分离术联合化学治疗对于高白细胞急性髓细胞白血病患者的OS无明显改善,而国内大多数研究主要关注早期病死率和化学治疗后的CR率,少有研究分析白细胞分离对OS的影响。本研究结果发现白细胞分离术对HAL患者的化学治疗后CR率和OS无明显影响。无论是化学治疗CR率还是OS,影响因素很多,如患者发病时的分子生物学异常不同、在治疗过程中所用的化学治疗方案不同、化学治疗过程中是否发生以及发生何种类型的合并症、是否发生髓外白血病,以及是否能接受或耐受连续的正规治疗等。相对于患者化学治疗后CR率和OS,本研究认为白细胞分离术的意义更主要的是在于将HAL起病时过高白细胞降至能够接受联合化学治疗的相对安全的范围,并且降低此期间的白细胞淤滞综合征以及肿瘤溶解综合征的发生。
总之,本研究表明白细胞分离术可以较快降低HAL患者外周血白细胞数。白细胞分离术可以改善HAL患者白细胞淤滞所致I型呼吸衰竭及中枢神经系统症状,且并未增加肿瘤溶解综合征。但是白细胞分离术并未改善HAL患者早期病死率、化学治疗后CR率和长期预后。
[1] 张之南,沈悌.血液病诊断及疗效标准[M].3版.北京:科学出版社,2007:106-107.
[2] Porcu P,Farag S,Marcucci G,et al.Leukocytoreduction for acute leukemia[J].Ther Apher,2002,6(1):15-23.
[3] Schwartz J,Winters J L,Padmanabhan A,et al.Guidelines on the use of therapeutic apheresis in clinical practiceevidence-based approach from the Writing Committee of the American Society for Apheresis:the sixth special issue[J].J Clin Apher,2013,28(3):145-284.
[4] De Santis G C,de Oliveira L C,Romano L G,et al.Therapeutic leukapheresis in patients with leukostasis secondary to acute myelogenous leukemia [J].J Clin Apheresis,2011,26(4):181-185.
[5] Giles F J,Shen Y,Kantarjian H M,et al.Leukapheresis reduces early mortality in patients with acute myeloid leukemia with high white cell counts but does not improve long-term survival[J].Leuk Lymphoma,2001,42(1-2):67-73.
[6] Bug G,Anargyrou K,Tonn T,et al.Impact of leukapheresis on early death rate in adult acute myeloid leukemia presenting with hyperleukocytosis[J].Transfusion,2007,47(10):1843-1850.
[7] Thiebaut A,Thomas X,Belhabri A,et al.Impact of preinduction therapy leukapheresis on treatment outcome in adult acute myelogenous leukemia presenting with hyperleukocytosis[J].Ann Hematol,2000,79(9):501-506.
[8] Porcu P,Danielson C F,Orazi A,et al.Therapeutic leukapheresis in hyperleucocytic leukaemias:lack of correlation between degree of cytoeducation and early mortality rate[J].Br J Haematol,1997,98(2):433-436.
[9] Chang M C,Chen T Y,Tang J L,et al.Leukapheresis and cranial irradiation in patients with hyperleukocytic acute myeloid leukemia:no impact on early mortality and intracranial hemorrhage[J].Am J Hematol,2007,82(11):976-980.
[10]Pastore F,Pastore A,Wittmann G,et al.The role of therapeutic leukapheresis in hyperleukocytotic AML [J].Plos One,2014,9(4):e95062.
[11] Oberoi S,Lehrnbecher T,Phillips B,et al.Leukapheresis and low-dose chemotherapy do not reduce early mortality in acute myeloid leukemia hyperleukocytosis:a systematic review and meta-analysis[J].Leuk Res,2014,38(4):460-468.
[12]陈惠仁.血液科造血干细胞移植技术新进展与发展设想[J]. 解放军医药杂志,2013,25(4):1-5.
