疤痕子宫合并前置胎盘的分娩结局分析
2014-11-26方有珍
方有珍
近年来,剖宫产率呈逐年上升趋势,疤痕子宫合并前置胎盘分娩引起产后出血等分娩并发症日益突出[1],前置胎盘合并疤痕子宫孕妇是产后出血的高危人群[2]。为探讨前置胎盘合并疤痕子宫对产后出血的影响,对我院前置胎盘合并疤痕子宫出现产后出血41例产妇进行分析,报告如下。
1 资料与方法
1.1 一般资料 选取我院2013年1~8月住院分娩的疤痕子宫合并前置胎盘孕妇41例为观察组,同期因疤痕子宫行二次剖宫产手术分娩的孕妇41例为对照组。观察组及对照组孕妇仅行一次剖宫产,且为子宫下段剖宫产,观察组中央型前置胎盘20例,边缘型前置胎盘10例,部分型前置胎盘11例。两组孕妇产前均无其他妊娠合并症及并发症,平均年龄、文化程度、职业、孕周、估计胎儿体重、骨盆测量结果等均无显著性差异(P >0.05)。
1.2 方法 观察组:均剖宫产分娩,手术方法为:根据前置胎盘附着位置的不同选择手术切口,确保避开胎盘及子宫疤痕处。手术切口选在子宫下段行横向手术切口,也可在子宫下段或宫体部行纵向切口,避开疤痕处,将子宫肌壁下段切开后,在胎盘处快速打洞破膜,进而娩出胎儿。对照组:按常规进行二次剖宫产手术。对比分析两组孕妇分娩时的手术时间、产后出血、手术费用、新生儿窒息及子宫切除等情况。
1.3 统计学处理 采用SPSS17.0 软件系统进行分析,计量资料采用±s 表示,组间比较采用t 检验或χ2检验,P <0.05为差异具有统计学意义。
2 结果
2.1 两组的产后出血情况评估比较 观察组产后2h及24h 产后出血量及产后出血率显著高于对照组(P <0.01),观察组子宫切除高于对照组(P <0.05),见表1。
表1 两组疤痕子宫患者产后出血情况评估比较(±s)

表1 两组疤痕子宫患者产后出血情况评估比较(±s)
注:#与对照组比较,P<0.01;*与对照组比较,P<0.05。
2.2 产后出血与前置胎盘类型的关系 观察组出现产后出血15例,其中前置胎盘中央型8例,边缘型2例,部分前置型5例,子宫切除8例均发生在中央型前置胎盘。
2.3 两组孕妇手术时间、手术费用、新生儿窒息等比较 观察组手术时间、手术费用、新生儿窒息情况均高于对照组,差异具有统计学意义(P <0.05),见表2。
表2 两组疤痕子宫孕妇手术时间、手术费用、新生儿窒息情况比较(±s)
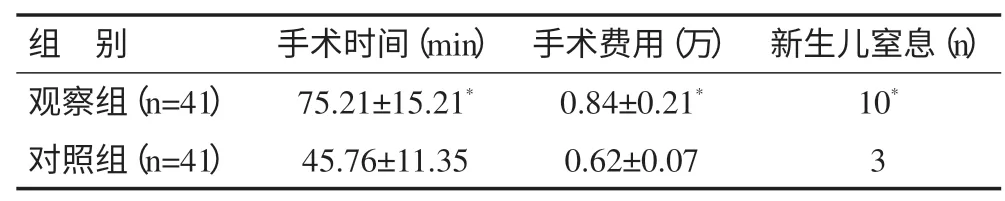
表2 两组疤痕子宫孕妇手术时间、手术费用、新生儿窒息情况比较(±s)
注:*与对照组比较,P <0.05。
3 讨论
近年来,随着抗感染水平、麻醉技术、手术等的进步,剖宫产术能降低围生儿及产妇的死亡率,剖宫产率逐年上升,部分医院剖宫产率达到40%左右[3]。剖宫产率上升到一定程度后,会增加孕产妇再次妊娠分娩的风险,产后出血是妇产科孕妇分娩后出现的严重并发症,尤其疤痕子宫合并前置胎盘产妇,临床较为常见[4]。
本研究对41例疤痕子宫合并前置胎盘产妇的分娩结局来看,其具有更高的产后出血及子宫切除的并发症,出现产后出血可能与以下因素有关[5]:(1)子宫下段疤痕组织影响子宫收缩从而发生产后出血;(2)前置胎盘由于胎盘的附着位置缺少肌纤维,无法提供足够的收缩力,在分娩过程中胎儿及胎盘剥离,会引起广泛出血,肌纤维在分娩后不能及时收缩,导致产后持续出血;(3)由于胎盘亲疤痕组织生长的特征,疤痕子宫孕妇再次妊娠出现胎盘粘连植入疤痕组织有较高的概率,个别孕妇并发凶险性前置胎盘,增加了产后出血的机会,甚至并发子宫切除;(4)同时疤痕子宫内膜基底层的损伤,其并发盆腔组织粘连的概率较高。由于蜕膜发育缺如或蜕膜损伤,受精卵着床后因底蜕膜发育不全或完全性缺乏,绒毛会侵入子宫肌层,尤其是覆盖于子宫疤痕部位的胎盘容易侵入[6]。且底蜕膜部分性或完全性缺乏后,供血不足,胎盘面积扩大延伸到下段甚至宫颈内口以获取足够的营养;而另一方面,子宫下段的内膜较薄弱,绒毛容易侵入形成植入胎盘,若无法阻止滋养细胞的浸润,胚胎绒毛在蜕膜化不良的组织中难以得到良好的血液供应[7]。
疤痕子宫合并前置胎盘的术中处理,首先做好充分的术前准备,详细的超声检查明确是否有胎盘植入的存在,且明确胎盘的位置前壁、后壁或者侧壁,是否有胎盘植入的征象;备足血源;与家属充分沟通使其对术中可能出现的情况做好思想准备;开放2 个以上的静脉通路。术中可以考虑选用纵切口,胎儿娩出时尽量避开胎盘附着的部位;进入腹腔后首先了解盆腹腔内的粘连情况;出血少的患者可根据情况行“8”字缝合局部结扎止血、子宫壁楔形切除并修补,宫腔填塞、子宫动脉结扎等,如遇严重的胎盘植入应果断的实行子宫切除术,由于切除的过程中可能出血量较多,可考虑纱垫压迫或橡胶止血带捆住子宫下段以减少出血。手术过程中可选择以下止血方法:(1)药物治疗:注射缩宫素或欣母沛,促进子宫收缩,降低产妇的产后出血量;静脉滴注垂体后叶素12U 与5%葡萄糖注射液20ml,控制盆腔渗血问题。(2)子宫下段血窦缝扎术。(3)B-Lynch 或Herman 缝合术。(4)子宫切除术等。
本研究结果显示:观察组发生产后出血情况显著高于对照组(P<0.05);疤痕子宫孕妇在手术分娩时出现产后出血、子宫切除等方面显著高于非疤痕子宫孕妇(P<0.05),而以中央型前置胎盘居多,且观察组手术时间、手术费用及新生儿窒息均高于对照组,说明疤痕子宫合并前置胎盘属于具有更高的产后出血的手术分娩并发症,严重威胁母婴生命安全。故临床应严格掌握首次剖宫产的指征,有利于母婴健康。疤痕子宫合并前置胎盘孕妇妊娠是一种高危妊娠,不仅强调怀孕期间引起孕妇及产检人员的重视,同时在提高分娩手术技巧及质量,对手术适应症严格掌握,尽量减少非医学指征的剖宫产术[6]。
[1]汝云雁.疤痕子宫环位下移引起大出血的临床分析[C].第四届长三角妇产科学术论坛暨浙江省2009 年妇产科学术年会论文汇编,2009:1113-1114.
[2]刘杰,康燕.疤痕子宫分娩并发症的回顾性分析及其风险性探讨[J].中国农村卫生事业管理,2011,11(3):702-703.
[3]杨晏斌,陈建,王宁.B-Lynch缝合术在疤痕子宫剖宫产术时出血治疗中的应用[J].云南医药,2009,06(21):216-217.
[4]张曙萱,曹振朗.卡贝缩宫素应用于疤痕子宫剖宫产术中的疗效观察[J].浙江临床医学,2011,11(21):126-128.
[5]易晓芳.疤痕子宫剖宫产术中出血的因素与预防[J].航天航空医药,2013,02(18):173-174.
[6]颜景玲,韦业平.17例疤痕子宫剖宫产术后出血临床分析[J].山西医药,2009,32(11):189-191.
[7]Jaslow CR,Kutteh WH.Effect of prior birth and miscarriage frequency on the prevalence of acquired and congenital uterine anomalies in women with recurrent miscarriage:a cross-sectional study[J].Fertil Steril,2013,99(7):1916-1922.
