马来酸噻吗洛尔与布林佐胺联合曲伏前列素治疗开角型青光眼和高眼压症临床研究
2014-10-16项振扬
杨 涛,项振扬,郑 玥
0 引言
青光眼为不可逆、但可预防的致盲性眼科疾病之一,眼内压的持续或间断升高引起眼球各组织与视神经损害、视力下降与视野缩小,并可能最终导致失明,眼压是目前可控的唯一危险因素[1-3]。青光眼的治疗方法包括激光、手术和药物干预治疗,治疗目标为最大限度地保留患者的视功能,其关键是降低眼内压,其中药物干预为首选方法。曲伏前列素滴眼液因其降眼压效果好、不良反应少和给药方便,已成为治疗青光眼和高眼压症的首选药物之一[2,4-5]。研究表明,单药治疗往往效果欠佳,合理联合用药是治疗青光眼和高眼压症的新趋势,但也存在一些局限性[1-2,6]。为对比评价马来酸噻吗洛尔与布林佐胺联合曲伏前列素治疗开角型青光眼和高眼压症的临床疗效,笔者进行了为期6个月的观察,现将结果报道如下。
1 资料与方法
1.1 一般资料 76例受试患者均为2011年8月至2013年7月我院眼科收治的病患,确诊或就诊前均使用曲伏前列素单药治疗且眼压控制不佳,随机将其分为2组:曲伏前列素合用马来酸噻吗洛尔组(简称S组)38例(38眼)和曲伏前列素合用布林佐胺组(简称B组)38例(38眼)。其中S组男18例,女20例;年龄29~72岁,平均(60.2±10.9)岁;开角型青光眼28例,高眼压症10例。B组男17例,女21例;年龄30~71岁,平均(60.4±10.5)岁;开角型青光眼27例,高眼压症11例。两组患者年龄、性别和病种等比较差异无统计学意义(P>0.05),具有可比性。
病例纳入标准[4,6]:①开角型青光眼与高眼压症病患;②曲伏前列素单药治疗6周眼压 >18 mmHg;③矫正后视力≥0.3;④在裂隙灯下检查显示角膜正常、泪膜稳定性良好及泪液分泌正常;⑤前节OCT检查显示中央角膜厚度为500~600 μm;⑥伦理委员会同意,患者知情同意。病例剔除标准:①于近3个月曾有内眼术史或者激光术史患者;②严重的心肺肝肾功能障碍者;③曲伏前列素单药治疗6周眼压≥30 mmHg;④患有结膜炎、角膜炎、睑缘炎或葡萄膜炎等影响药物观察的眼部炎性疾病患者;⑤患者心率≤60次/min;⑥妊娠期妇女;⑦近期局部或全身用药,可能影响到研究评估的病患;⑧依从性差不能配合患者。
1.2 方法 两组患者均继续使用0.04%曲伏前列素滴眼液,qd,1滴/次,用药时间为 19∶30~20∶00。S组患者在曲伏前列素基础上联合使用马来酸噻吗洛尔滴眼液滴眼,bid,1滴/次,用药时间为7∶30 ~8∶00 和 20∶10 ~20∶30。B 组患者在曲伏前列素基础上联合使用布林佐胺滴眼液滴眼,bid,1滴/次,用药时间为 7∶30 ~8∶00 和 20∶10 ~20∶30。各药物应滴入下方结膜囊内,并同时压迫泪囊区5 min。
1.3 观察指标 联合用药前于 4∶00、8∶00、11∶00、15∶00、19:00 和 22∶00 测量眼压,每个时间点测量3次,记录并计算平均眼压,昼夜眼压差取6个测量时间中最大值与最小值之差;联合用药前同时观察并记录心率和血压;联合用药后2周、1和3个月随访,于8∶00、15∶00 和19:00 测量眼压,每个时间点测量3次,记录并计算平均眼压,同时观察并记录心率、血压和不良反应发生情况;联合用药后6个月,与联合用药前测量并记录平均眼压和昼夜眼压差,同时观察并记录心率、血压和不良反应发生情况。
1.4 统计学分析 采用SPSS 17.0统计学软件包进行统计分析,计量资料以±s表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 平均眼压比较 两组患者在治疗后2周和1、3、6个月平均眼压下降,与治疗前比较差异均有统计学意义(P<0.05),两组间在联合用药前后各时间点差异无统计学意义(P>0.05),见表1。

表1 S组与B组联合用药前后平均眼压比较
2.2 昼夜眼压差比较 两组患者在联合用药前昼夜眼压差比较差异无统计学意义(P>0.05),S组联合用药后6个月昼夜眼压差较B组大,两组比较差异有统计学意义(P<0.05),见表2。
2.3 血压比较 两组患者在联合用药前血压差异无统计学意义(P>0.05),在联合用药后血压均无明显变化(P>0.05),见表3。
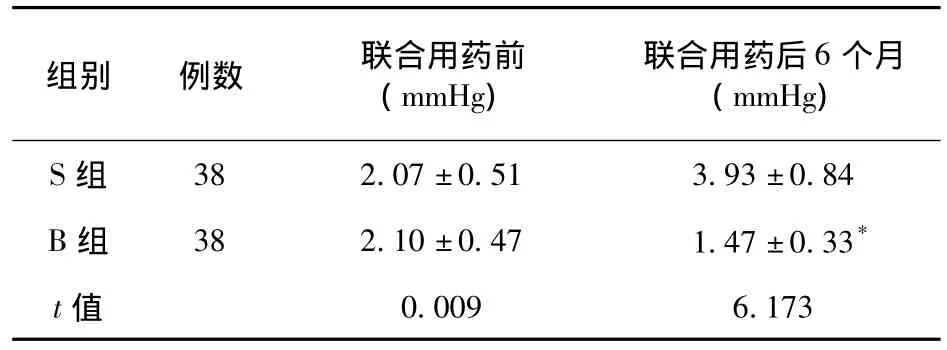
表2 S组与B组联合用药前后昼夜眼压差比较
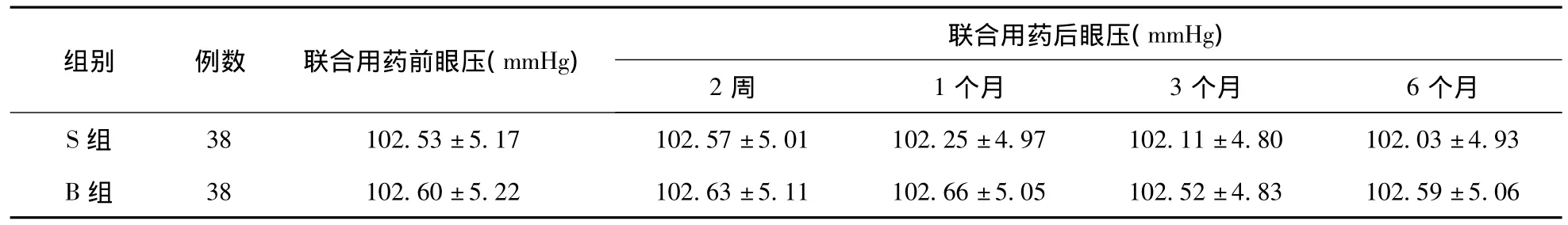
表3 S组与B组联合用药前后血压比较
2.4 心率比较 B组患者心率在治疗前与治疗后各随访时间无明显变化(P>0.05),S组患者心率则在随访6个月时出现明显心脏抑制,与治疗前及B组同期比较,差异均有统计学意义(P<0.05),见表4。

表4 S组与B组联合用药前后心率比较
2.5 不良反应发生情况 S组不良反应除心脏抑制外,5例(13.16%)表现为眼结膜充血、眼内干涩或灼烧感,B组有4例(10.53%)表现为眼结膜充血、口干、味苦或一过性视觉模糊。两组均未出现严重不良反应,无病例退出本次研究。
3 讨论
青光眼是我国常见的临床眼科疾病,同时也是全球第二大致盲病因,已严重影响到人类的健康,其防治已成为当今世界公共卫生领域的重要课题之一[1-2]。房水受阻所致眼压升高是造成患者视功能受损并最终导致失明的重要原因,高眼压症是临床在诊治开角型青光眼过程中认识的一种特殊现象,临床研究不断证实绝大多数确诊为青光眼的患者均有眼压升高的共同特征[3-5]。临床治疗青光眼的关键是降低眼内压,因为其是目前唯一已知并可控的危险因素,通过降低眼压以避免视神经损害与视野丧失,最大限度地保留患者的视功能。曲伏前列素是一种选择性的FP前列腺类受体的激动剂,可通过增加葡萄膜巩膜通路的房水外流而不影响房水生成,从而降低患者眼内压,是目前临床治疗开角型青光眼与高眼压症的理想药物之一[4-6]。
眼内压的正常值一般在10~21 mmHg,进展期青光眼干预研究将18 mmHg以下推荐为眼压目标控制水平[1,7]。本次研究的76例病患都在联合用药研究前连续6周单药应用曲伏前列素治疗,但治疗效果欠佳(眼压>18 mmHg)。研究也证实,药物单剂治疗青光眼与高眼压症效果尚不够理想,临床联合用药治疗以达到靶眼压已比较普遍[1-2,6,8],但联合用药也存在一定的局限性,如不良反应的增加与患者依从性的降低,同时药效的最佳叠加也是临床研究考虑的最重要因素之一。青光眼协会制定的指南指导5类降眼压药物均可联合应用,而最常见的组合为:前列腺素类与β受体阻滞剂或碳酸酐酶抑制剂的组合应用[1,6,8]。因此,笔者选择了马来酸噻吗洛尔与布林佐胺联合曲伏前列素这两种治疗方案,旨在探讨单用曲伏前列素眼压控制不佳的患者更受益于哪种联合用药方式。
马来酸噻吗洛尔[6,8]是一种强效的 β 受体阻滞剂,具有确切的降低眼内压效果,是目前临床最常见的青光眼治疗一线药物。布林佐胺[4,8]是一种新型的碳酸酐酶抑制剂,其与人体睫状体碳酸酐酶同工酶Ⅱ具有很强的亲和力,通过强效抑制此酶的活性而达到减少房水生成的效果,其滴眼剂可避免口服制剂的全身副作用。本次研究结果显示,对于单用曲伏前列素治疗不佳的青光眼与高眼压患者,两种联合用药方式都能显著降低其眼内压(P<0.05),且两组降眼压效果相当(P>0.05)。但昼夜眼压差研究提示,联合布林佐胺用药方案昼夜眼压更加稳定,这对于患者更加有益。这是因为青光眼视功能受损危险因素除病例性高眼压外,还与眼压波动大小密切相关,最大限度稳定控制眼压可减少患者视神经损害[9]。血压随访监测显示,两种联合用药组合均对患者血压无明显影响。心率随访监测表明,合用马来酸酸噻吗洛尔自3个月后出现心脏抑制趋势,至6个月表现为明显心脏抑制(P<0.05),而同期合用布林佐胺的患者未出现该不良反应,提示此联合用药组合对心血管功能障碍者尤其是心动过缓者慎用,同时应加强临床监测。此外,不良反应监测均未发现严重不良反应,但长期随访观察有待进行。
综上所述,马来酸噻吗洛尔与布林佐胺联合曲伏前列素治疗开角型青光眼和高眼压疗效均显著,布林佐胺联合曲伏前列素用药相对更稳定、更安全。
[1]葛坚,黄晶晶,蓝卫忠,等.国内外青光眼领域近五年进展[J].中华眼科杂志,2010,46(10):893-899.
[2]张莉,杨桦,王爽,等.青光眼视神经损害进展的一致性分析研究[J].中国实用眼科杂志,2011,29(8):763-766.
[3]王英蓉,李诗阳,底煜.拉坦前列腺素降低高眼压的临床疗效及安全性观察[J].实用药物与临床,2010,4(7):49-50.
[4]王建萍,张德秀,马勇,等.曲伏前列素与布林佐胺治疗开角型青光眼或高眼压症的临床研究[J].国际眼科杂志,2009,9(8):1510-1513.
[5]姚宝群,庞玉英,李祎馨.0.004%曲伏前列素与2%卡替洛尔对原发性闭角型青光眼术后高眼压的降眼压作用[J].中华眼科杂志,2013,49(4):340-344.
[6]陈俊涛,张委,云斌.拉坦前列素联合马来酸噻吗洛尔对原发性开角型青光眼的疗效和安全性评价[J].中国药业,2013,22(6):32-33.
[7]The AGIS Investigators.The advanced glaucoma intervention study(AGIS):The relationship between control of intraocular pressure and visual field deterioration[J].Am J Ophthalmol,2000,130(4):429-440.
[8]彭安兵,蒋晖,徐楠.布林佐胺联合噻吗洛尔治疗青光眼的近期疗效[J].安徽医学,2013,34(3):288-290.
[9]靳琳,原慧萍.24小时眼压的研究进展[J].医学综述,2013,19(10):1816-1819.
