118例肺结核的不典型CT表现
2014-09-22黄兴涛吴景全梁秀梅
李 琦,黄兴涛,柳 彬,吴景全,梁秀梅
(1.重庆医科大学附属第一医院放射科 400016;2.重庆市第五人民医院放射科 400062;3.重庆涪陵妇幼保健院影像科 408000)
肺结核是由结核分枝杆菌在肺内所引起的一种常见的慢性传染性疾病,其诊断主要以临床症状、痰检、影像学检查等资料为依据,其中CT检查在肺结核的早期诊断、鉴别诊断及疗效评估等方面起着重要作用[1-2]。从影像学角度看,典型肺结核好发于上叶尖、后段及下叶背段,各型肺结核多具有其特征性的影像学表现,如原发综合征的“哑铃征”、急性粟粒性肺结核的“三均匀”、亚急性及慢性血行播散性肺结核的“三不均匀”、继发性肺结核的“多种病变及新老病变共存”等,再结合肺结核的“多发性、多态性及多钙化性”特征,诊断不难。但由于多种原因,近年来肺结核的影像学表现愈加不典型,它们常常发生在不常见部位,出现不典型征象,给影像诊断带来一定困难。本文回顾性分析一组病例以探讨肺结核的不典型CT表现,以减少其误诊、漏诊率。
1 资料与方法
1.1 一般资料 搜集2011年5月至2013年5月来重庆医科大学附属第一医院及重庆市第五人民医院诊治的118例肺结核患者,其中男46例,女72例,年龄13~76岁,平均50岁。
1.2 病例纳入标准 (1)经痰检、活检或临床抗痨治疗有效证实;(2)行16层螺旋CT胸部扫描;(3)筛选出本院2011年5月至2013年5月CT误诊的肺结核病例,并由3名经验丰富的放射科医师对CT图像重新进行分析评价,参照我国2008年卫生行业标准中的肺结核诊断标准(WS288-2008),将其中CT征象不典型者纳入本组病例范畴,对有异议者,经过讨论达成一致意见。
1.3 检查方法 所有病例均采用美国GE Light speed 16层螺旋CT机,扫描范围从肺尖至肋膈角水平,扫描层厚5mm,层距5mm,管电压130kV,管电流100mA。其中38例行CT平扫,80例行CT平扫加双期增强扫描,经肘正中静脉注入非离子型对比剂优维显,注射剂量为80mL,注射速率3.0mL/s,延迟时间分别为35s(动脉期)和120s(平衡期)。
2 结 果
从影像学角度看,肺结核的不典型CT表现主要可归纳为发病部位不典型、发病年龄不典型(即成人原发型肺结核)及CT征象不典型。
2.1 发病部位不典型 共15例(12.7%)患者,病变发生于非典型部位,包括右肺中叶、左肺上叶舌段及双肺下叶基底段,其中位于右肺中叶4例,左肺上叶舌段3例,双肺下叶8例,所有病例均误诊为炎症。见图1。
2.2 发病年龄不典型 共18例(15.3%)患者,发病年龄26~68岁,主要表现为纵隔或(和)肺门淋巴结肿大,其中单侧肺门淋巴结肿大5例,双侧肺门淋巴结肿大3例,纵隔淋巴结肿大3例,肺门及纵隔淋巴结同时肿大7例;其中14例肿大淋巴结密度不均,增强后环形强化,12例肿大淋巴结相互融合呈团;其中10例误诊为转移性淋巴结肿大,7例误诊为淋巴瘤,1例误诊为结节病。见图2。

图1 右肺中叶肺结核(发病部位不典型)CT
2.3 CT征象不典型 共85例(72.0%),可分为以下几个亚型:(1)孤立结节或肿块型47例,表现为规则或不规则的结节或肿块,12例伴钙化,边缘光滑或毛糙,增强后无强化或环形强化;其中无强化者33例,环形强化者14例;38例可见卫星灶,35例伴邻近胸膜增厚、粘连;31例误诊为肺癌,16例误诊为炎症。(2)肺炎实变型10例,表现为斑片状实变影,内部密度不均,可伴钙化、空洞、支气管充气征及播散灶,均误诊为炎症。(3)肺不张型6例,主要见于支气管内膜结核,其中2例为多支支气管受累,3例管壁伴钙化,5例其余肺野内出现播散灶,1例支气管腔内可见结节影;4例误诊为中央型肺癌,2例误诊为炎症。(4)空洞型12例,结核空洞壁厚薄不一,2例伴钙化,内壁多光滑,外壁光滑或不规则,7例见长毛刺或多边多角征;1例洞内见气液平,9例可见卫星灶或支气管播散灶;10例误诊为肺癌,2例误诊为肺脓肿。(5)多发结节型8例,表现为双肺多发结节影,直径0.3~2.0cm,5例以双上肺为主,3例以双下肺为主,2例伴胸腔积液及胸膜增厚、粘连;3例误诊为肺泡癌,3例误诊为尘肺,2例误诊为转移瘤。(6)磨玻璃密度型2例,表现为双肺散在分布多发斑片状磨玻璃密度影,均误诊为炎症。见图3、4。

图2 纵隔淋巴结结核(成人原发型肺结核)CT
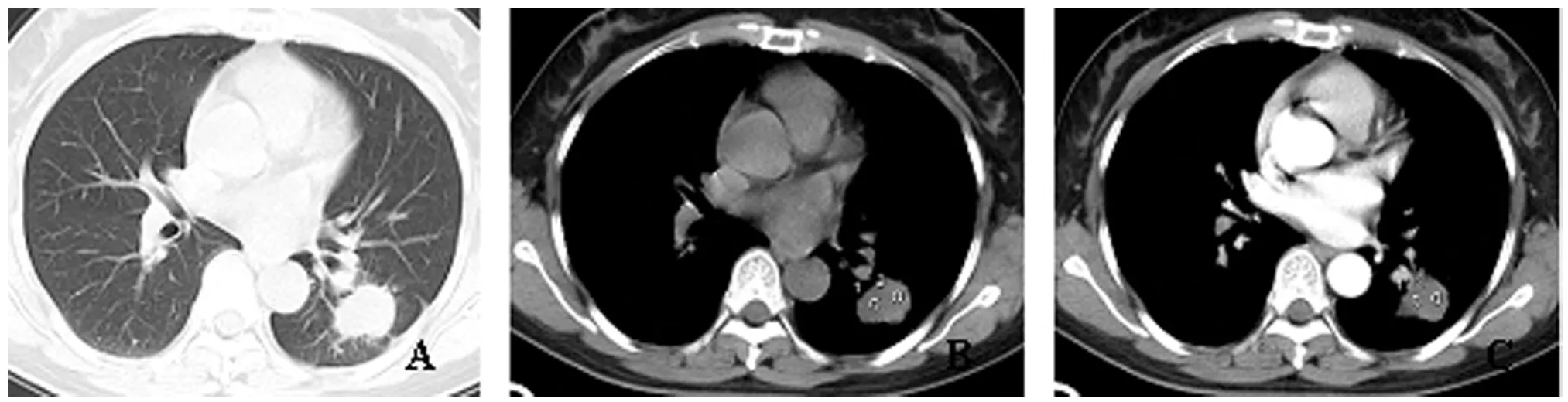
图3 左肺下叶结核(孤立肿块型)CT
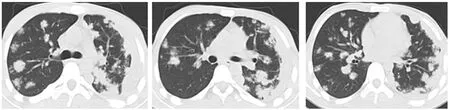
图4 肺结核(多发结节型)CT
3 讨 论
肺结核是危害人民健康的主要慢性传染病之一,其发病率逐年上升。根据我国2008年卫生行业标准中的肺结核诊断标准(WS288-2008)规定:凡肺结核疑似病例都需要具备一定的影像学表现,即使有结核病流行病学史和症状者也不能诊断为疑似病例;而欲诊断为肺结核临床诊断病例者都必须具备相应的影像学表现。由此可见,影像学检查在肺结核的诊断中发挥着非常重要的作用,而肺结核的正确诊断对其早期治疗及预后都具有重大意义。近年来由于免疫抑制人群增加、社会人口老龄化、抗菌药物使用不规范等因素,肺结核的不典型CT表现越来越多,在诊断时常出现一定困难[3-15],正确识别肺结核的这些不典型表现可大大降低其误诊率。
3.1 肺结核的不典型CT表现及误诊原因分析 本研究总结了肺结核的不典型CT表现,主要可归纳为发病部位不典型、发病年龄不典型及CT征象不典型,其中以CT征象不典型最为常见。本组病例中发病部位不典型者15例(12.7%),主要发生在右肺中叶、左肺上叶舌段及双肺下叶非典型部位,所有病例均误诊为炎症,误诊原因主要在于:(1)诊断者过分强调病灶部位;(2)部分病例表现为节段性、多灶性实变,容易与炎症混淆;(3)对病灶细节观察不够仔细。发病年龄不典型者18例(15.3%),发病年龄26~68岁,主要表现为成人纵隔或(和)肺门淋巴结肿大,其中10例误诊为转移性淋巴结肿大,7例误诊为淋巴瘤,1例误诊为结节病。误诊原因主要有:(1)对成人原发性肺结核认识及警惕不够;(2)对以淋巴结肿大为主要表现的病例先入为主地考虑肿瘤。CT征象不典型者85例(72.0%),可分为孤立结节或肿块型、肺炎实变型、肺不张型、空洞型、多发结节型及磨玻璃密度型6个亚型,其中以孤立结节或肿块型最常见(47例,55.3%)。该组肺结核误诊原因主要在于:(1)部分患者年龄偏大,有长期吸烟史等肺癌高危因素;(2)没有正确识别及综合分析肺结核的基本征象,应用多条线索去评价肺结核的可能性,例如孤立结节或肿块型肺结核由于过分强调病灶不规则的边缘特征,而忽略了对病灶强化方式及卫星灶的观察导致误诊。
3.2 诊断策略 尽管肺结核具有诸多不典型CT表现,但仍然是以渗出、增殖、干酪样坏死、空洞、纤维化及钙化为基本病理改变的,仍有一定规律可循:(1)发病部位不典型,尽管该型肺结核发生在不常见部位,但多数病例仍符合结核多形性的特点,与一般肺炎不同的是这些病例除了渗出实变以外,往往同时伴有斑点、结节、空洞及条索灶等,结合这一特点,仔细观察,综合考虑,可降低其误诊率。(2)发病年龄不典型,纵隔淋巴结结核常见于老年人、免疫力低下的患者,受累淋巴结可单发或多发,多发者常相互融合成团,增强后环形强化为淋巴结结核的特征性表现,愈合或陈旧性者常发生钙化,需与结节病、淋巴瘤及转移性淋巴结肿大鉴别。结节病典型表现为纵隔及双肺门淋巴结对称性肿大,呈“土豆状”,肿大淋巴结密度较均匀,增强后均匀强化,双肺内常可见沿淋巴道分布的小结节影。淋巴瘤时受累淋巴结多位于前中纵隔,肿大淋巴结常融合成团,侵犯包绕血管,密度较均匀,增强后轻中度强化。转移性淋巴结肿大常有原发恶性肿瘤病史,坏死常出现于较大淋巴结中。(3)CT征象不典型,其中孤立结节或肿块型肺结核的病理基础是由于干酪样坏死物融合并被纤维包裹所致,常合并增殖性肉芽肿、纤维性增生等。本研究发现该型肺结核常常表现出不规则的形态及毛糙的边缘,极易误诊为肺癌。作者认为形态及边缘并不是两者的主要鉴别点,卫星灶及强化方式才是重要的鉴别诊断征象。对于肺癌来说,除少数腺癌病例可出现子灶外,均表现为孤立性结节,周围无卫星灶,相反的,若结节周围存在卫星灶则为良性指征,尤以肺结核多见。结节或肿块型肺结核增强后多无强化或环形强化,而肺癌多呈不均匀强化,以边缘及分叶部位强化明显,强化幅度多为40~60HU,二者强化方式有很大不同。肺炎实变型肺结核的病理基础是肺内渗出、增殖及干酪样坏死灶的融合,当实变影内出现空洞、钙化,同侧或对侧肺内出现播散灶时要考虑到该型肺结核的可能。肺不张型多见于支气管内膜结核,受累支气管根部一般无肿块,不张肺组织密度不均,常见钙化及空洞,其中受累支气管壁狭窄范围较长、管壁钙化、多支支气管受累及播散灶对该型肺结核的诊断意义较大。空洞型肺结核时空洞内壁光滑,灶周卫星灶及肺内支气管播散灶具有较大的鉴别意义。多发结节型常表现为肺内多发大小不一结节影,若仔细观察会发现这些结节实际上是由多个腺泡结节堆聚而成的,据此可与弥漫性细支气管肺泡癌、尘肺、肺血行性转移瘤鉴别。磨玻璃密度型常出现在结核早期或病变恶化时,由于磨玻璃密度影是一种非特异性的CT征象,对以磨玻璃密度影为主要表现的肺结核仅靠影像学检查诊断困难。
综上所述,肺结核的不典型CT表现多样,但仍有一定规律可循,必须充分认识和重视肺结核的这些不典型表现,避免诊治过程中的主观性和片面性。当患者出现上述CT征象时,应考虑到结核的可能,同时紧密结合临床及相关检查,综合判断,才能提高不典型肺结核的诊断正确率。
[1]Koyama S,Sakaguchi N,Hotta J,et al.The diagnosis of pulmonary tuberculosis[J].Rinsho Byori,2012,60(8):796-803.
[2]Rezaeetalab F,Farrokh D,Zandiee B.Multiplanar reconstructed thoracic CT bronchoscopy in endobronchial tuberculosis[J].Iran J Radiol,2012,9(4):234-236.
[3]孙希聪.CT在肺结核空洞与肺癌空洞鉴别诊断中的应用[J].航空航天医学杂志,2013,24(3):306-307.
[4]Ogata H.The chest CT findings and pathologic findings of pulmonary tuberculosis[J].Kekkaku,2009,84(8):559-568.
[5]Jeong YJ,Lee KS.Pulmonary tuberculosis:up-to-date imaging and management[J].AJR Am J Roentgenol,2008,191(3):834-844.
[6]Li JG,Chen LH,Wu DH.CT-guided percutaneous needle biopsy for diagnosis of atypical pulmonary tuberculosis:analysis of clinical,imaging and pathological data in 15cases[J].Nan Fang Yi Ke Da Xue Xue Bao,2006,26(2):214-216.
[7]Taniguchi H,Uchiyama A,Shinno H,et al.Pulmonary tuberculosis with atypical histopathological manifestations[J].J Infect Chemother,2010,16(5):350-352.
[8]李振.不典型性肺结核的影像学诊断价值分析[J].黑龙江医药科学,2013,36(1):31-32.
[9]黄建业,武光明,卢永红.胸部CT在肺结核诊断中的作用[J].中外医学研究,2013,11(1):56-57.
[10]方伟军,刘庆余,张颖,等.肿瘤型肺结核的CT影像学表现及误诊分析[J].实用临床医学,2012,13(6):81-84.
[11]王皓,于雪静.粟粒性肺结核二例误诊讨论[J].临床误诊误治,2008,21(5):27-28.
[12]陈非文,乐敏莉,李小秋.孤立性肺结核瘤误诊3例CT影像学分析[J].湖北民族学院学报:医学版,2012,29(2):52-53.
[13]袁吉欣,汤艳,王志永,等.螺旋CT在继发性肺结核与肺癌鉴别诊断中的价值[J].现代肿瘤医学,2011,19(10):2024-2027.
[14]Park HJ,Park SH,Im SA,et al.CT differentiation of anthracofibrosis from endobronchial tuberculosis[J].AJR,2008,191(7):247-251.
[15]郑浈浈,董琼雄,黄映宏,等.不典型肺结核的影像学误诊分析[J].中华全科医学,2009,7(1):91-92.
