单腔起搏器睡眠频率开放对心功能的影响研究
2014-09-17高彦,吕云
高 彦,吕 云
(云南省圣约翰医院,云南 昆明 650228)
Ⅲ度房室传导阻滞也可称为完全性房室传导阻滞,指的是机体房室传导系统的传导能力异常降低,而来自心房的激动不能有效下传,造成完全性房室分离发生,属于高度的房室传导阻滞,临床表现为心悸、乏力、胸闷、头晕、气短等,严重时可诱发心源性晕厥或抽搐而危及患者生命[1-3]。目前临床上治疗Ⅲ度房室传导阻滞的有效方法为置入起搏器[4]。为了探讨单腔起搏器睡眠频率开放对左心房的影响,笔者选取2009年1月—2011年6月本院诊治的Ⅲ度房室传导阻滞且成功置入永久性单腔起搏器的患者48例进行了对比研究,现将结果报道如下。
1 临床资料
1.1一般资料 本研究48例患者中男36例,女12例;年龄28~71(58.2±13.4)岁。患者均符合Ⅲ度房室传导阻滞的临床诊断标准,且经冠状动脉造影检查确诊。排除多位点起搏、双心室起搏、起搏器更换的患者,患有心肌梗死、心肌病、瓣膜性心脏病和有心脏手术病史的患者,心力衰竭、心功能Ⅲ级以上、左心室射血分数(LVEF)不足45%的患者,患有其他肺疾病、肝疾病、肾疾病、血液病、免疫性疾病、精神疾病的患者。根据单腔起搏器睡眠频率开放情况将患者分为2组:单腔起搏器睡眠频率关闭患者24例为对照组,单腔起搏器睡眠频率开放患者24例为观察组,2组患者间年龄、性别等具有可比性。此次研究已取得患者同意,且经医院伦理委员会通过。
1.2方法 患者均行永久性单腔起搏器置入治疗,手术方法均从左锁骨下静脉入路,将电极安置在患者的右心室心尖部,起搏器的类型为Pacesetter和Biotronic,设定起搏器的起搏频率为60次/min,根据患者病情适度调整,设定起搏电压为2.5~4.5 V,设定感知为2 mV,自动睡眠功能的设定采用体外程控仪,打开参数后设定睡眠频率为50次/min,根据患者的病情和心率进行适度调整。对照组患者单腔起搏器睡眠频率关闭,而观察组患者单腔起搏器睡眠频率开启,入选患者均行为期2 a的术后随访。
1.3观察指标 观察患者出院前、随访1 a、随访2 a时右心室起搏比率、心房颤动发生情况、左心室舒张末期内径和LVEF变化。
1.4统计学方法 使用SPSS 16.0软件进行统计学分析和处理,计量资料采用t检验,计数资料使用2检验,P<0.05为差异有统计学意义。
2 结 果
2.12组右心室起搏比率比较 观察组在出院前、随访1 a、随访2 a时右心室起搏比率均高于对照组,但差异均无统计学意义(P均>0.05)。见表1。

表1 2组右心室起搏比率比较次/min)
2.22组心房颤动发生情况比较 出院后,2组患者心房颤动发生率有所升高。2组出院前、随访1 a、随访2 a时心房颤动发生率比较差异均无统计学意义。对照组在随访2 a时心房颤动发生率明显高于出院前(P<0.05)。见表2。
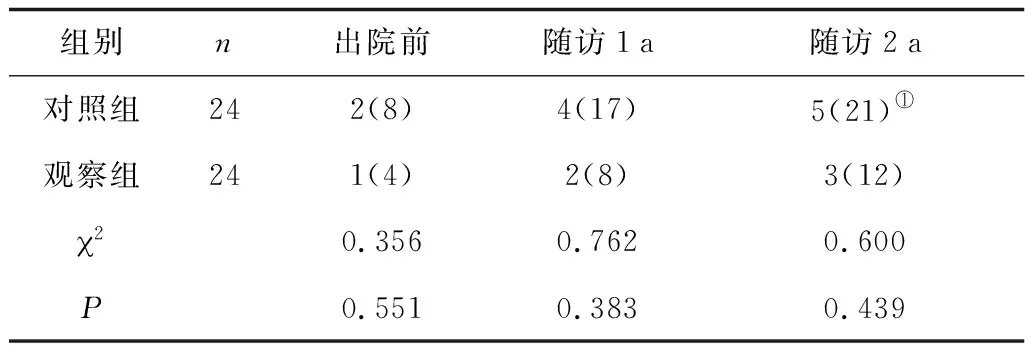
表2 2组心房颤动发生情况比较 例(%)
注:①与本组出院前比较,P<0.05。
2.32组24 h总心搏数比较 出院后,2组患者的24 h总心搏数均有所降低。观察组在随访1 a、随访2 a时24 h总心搏数均明显少于对照组及出院前(P均<0.05)。见表3。

表3 2组24 h总心搏数比较次)
注:①与本组出院前比较,P<0.05。
2.42组左心室舒张末期内径比较 出院后,2组患者的左心室舒张末期内径均有所增加。观察组在随访2 a时左心室舒张末期内径明显小于对照组(P<0.05),对照组在随访2年时左心室舒张末期内径明显大于出院前(P<0.05)。见表4。

表4 2组左心室舒张末期内径比较
注:①与本组出院前比较,P<0.05。
2.52组LVEF比较 出院后,2组LVEF均有所降低。观察组在随访2 a时LVEF明显高于对照组(P<0.05),对照组在随访2 a时明显低于出院前(P<0.05)。见表5。
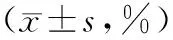
表5 2组LVEF比较
注:①与本组出院前比较,P<0.05。
3 讨 论
Ⅲ度房室传导阻滞是临床常见的一种心脏疾病,多见于50岁以上的患者,而疾病的症状及血流动力学变化主要取决于心室率减慢的程度及心肌的病变与功能状态[5]。如果机体心室率过于缓慢,且心脏伴有缺血或其他病变时,症状可较重,严重时可发生心力衰竭或休克,造成大脑供血不足而发生反应迟钝或神志模糊,也可引发晕厥或阿斯综合征而危及患者生命,预后较差[6]。临床上用于治疗Ⅲ度房室传导阻滞的有效方法为起搏器置入,常用的起搏器为双腔起搏器和单腔起搏器[7]。
单腔起搏器仅有1个起搏电极,而双腔起搏器有2个起搏电极,用于治疗Ⅲ度房室传导阻滞时,单腔起搏器可明显减轻患者的经济负担,耗电量减少,可明显延长起搏器的使用寿命。设置单腔起搏器的基础起搏心率可以保证患者在日常生活中因心率较慢而引发的循环障碍等病症,可减少脑供血不足等疾病的发生[8]。长期使用单腔起搏器后,随着时间的延长,电量会逐渐减少,功能也会逐渐减弱,患者机体的LVEF会有所下降,使得心排血量有所降低,同时房室瓣关闭不全也会造成收缩期的血液回流,增加机体的心房负荷,引发更多心房颤动的发生,加重对心功能的损害,伴有不同程度的血压下降[9]。正常状态下,机体心率在夜间睡眠时会较慢,如果保持白天较高的心率后,会造成患者的不适感,也会大大消耗单腔起搏器的电能,显著缩短单腔起搏器的寿命。随着医疗设备的不断改进和医疗技术的不断提高,单腔起搏器设定了睡眠频率,可在患者休息时适时改变单腔起搏器的基础起搏频率,将其调整为睡眠频率,可大大减少单腔起搏器电能的消耗,延长单腔起搏器的使用寿命。
本研究表明,出院后随访2 a过程中,2组患者的右心室起搏比率、24 h总心搏数、LVEF均有所降低,2组患者的心房颤动发生率、左心室舒张末期内径有所升高,说明置入单腔起搏器后可在一定程度上改善患者的心功能,但随着时间的延长,单腔起搏器的功能会出现降低。另外单腔起搏器睡眠频率开放后可适当减少患者的右心室起搏数,降低心房颤动发生率,减少24 h总心搏数,延缓患者的左心房扩大及心功能衰竭,值得推广应用。
[参考文献]
[1] Nicolas P,Béatrice R,Vincent B,et al. Left ventricular-right atrial communication with third-degree atrioventricular block after thoracic trauma[J]. J Emergency Med,2012,43(6):385-388
[2] Christopher JC,Evin S,John B,et al. A patient with Wegener's granulomatosis in apparent remission presenting with complete atrioventricular block[J]. J Cardiol Cases,2011,3(2):71-74
[3] Kazuto M,Koki K,Yoko T,et al. Complete atrioventricular block was improved by a coronary artery active perfusion system in off-pump coronary artery bypass graft Surgery[J]. J Cardiothor Vascul Anesth,2011,25(2):311-312
[4] 王婷婷,蔡尚郎,孙品,等. 双腔起搏器植入术后对三度房室传导阻滞患者左心房功能的影响[J]. 心血管康复医学杂志,2012,21(3):283-287
[5] Douglas HJE,Chim CL,Sushma R,et al. Renin-angiotensin system blockers are associated with reduced mortality and heart failure hospitalization in patients paced for complete atrioventricular block[J]. Heart Rhythm,2012,9(4):505-510
[6] Nathalie W,Cyril P,Philippe B,et al. Atrial fibrillation, complete atrioventricular block and escape rhythm with bundle-branch block morphologies:An exceptional presentation of Lyme carditis[J]. Int J Cardiol,2012,160(1):12-14
[7] Rajesh NS,Michael HG,Lorne JG,et al. Torsades de pointes during complete atrioventricular block: Genetic factors and electrocardiogram correlates[J]. Canad J Cardiol,2010,26(4):208-212
[8] 李佐民. 永久性心房纤颤伴长RR间期行单腔起搏器植入患者调低起搏下限频率对血浆脑钠肽水平的影响[J]. 黑龙江医药,2012,25(5):688-689
[9] 姚丙南,吉越英,韩世琴. 右室心尖起搏对老年单腔起搏器置入患者脑钠肽水平的影响[J]. 实用临床医药杂志,2010,14(23):80-82
