显微手术治疗老年矢状窦旁及大脑镰旁脑膜瘤患者疗效
2014-09-12杨勇灵
杨勇灵
(黔东南苗族侗族自治州人民医院神经外科,贵州 凯里 556000)
所有脑瘤中矢状窦旁脑膜瘤占18%,大脑镰旁脑膜瘤占7.8%〔1〕,这两种脑瘤生长缓慢,早期缺乏相应的神经系统症状,而由于该肿瘤起源特殊,在生长到一定程度时,可累及相邻的重要结构,从而表现出颅高压及神经系统症状。而且由于肿瘤血供丰富,且侵犯矢状窦及重要的皮质静脉,因此,给肿瘤全部切除带来一定的困难〔2〕。本文分析老年矢状窦旁及大脑镰旁脑膜瘤患者显微手术治疗的效果。
1 资料与方法
1.1临床资料 2008年1月至2012年1月我院矢状窦旁及大脑镰旁脑膜瘤患者70例,其中男40例,女30例;年龄62~79岁,平均年龄(65.6±3.5)岁;肿瘤部位:中线前1/3者,中1/3者,后1/3者,均为单侧脑膜瘤。病程1~3年,平均(1.8±0.8)年;主要表现为偏身感觉障碍、颅高压、癫痫等症状。入院后均行CT及磁共振成像(MRI)检查,CT平扫检查显示多为等密度或稍高密度的圆形或类圆形肿块,伴或不伴分叶,CT增强扫描显示多为均匀强化,边界清楚〔3〕。MRI检查显示TI像上呈等信号或稍低信号,T2像上呈等信号或稍高信号。随机分为显微组与开放组各35例,两组资料无显著差异。
1.2手术方法 显微组采用全身麻醉,根据CT及MRI定位,肿瘤位于前1/3者取仰卧位,采用冠状皮瓣皮肤切口,中、后1/3者采用俯卧位,采用过中线的L形皮肤切口,骨瓣均过中线〔4〕。手术均显微镜下操作,切开硬膜翻向中线,先分离肿瘤与矢状窦和大脑镰的附着部位,阻断基底部的血供,再分离肿瘤与正常脑组织之间的蛛网膜界面,切除肿瘤,对于过大的肿瘤,可分块切除。在切除肿瘤后,对于侵犯矢状窦的肿瘤,位于前1/3者给予结扎并一并结除,位于中、后1/3者,且矢状窦完全闭塞,也给予结扎并切除,但矢状窦未完全闭塞者,则给予修补或重建〔5〕。开放组采用常规开颅手术。
1.3观察指标 观察两组手术情况、手术肿瘤切除Simpson分级情况、术后并发症发生情况及术后随访1年期间情况。Simpson切除分级标准〔6〕:Ⅰ级:肿瘤全切除,肿瘤累及的大脑镰、矢状窦及颅骨等也一并切除。Ⅱ级:肿瘤全切除,并电凝烧灼受累的硬脑膜及大脑镰等部位。Ⅲ级:肿瘤全切除,大脑镰及静脉窦内残留少许肿瘤。
1.4统计学处理 采用SPSS17.0统计学分析软件进行χ2和t检验。
2 结 果
2.1两组手术情况及术后症状改善情况 两组手术时间无显著差异,显微组术中出血量明显低于开放组(P<0.05)。两组术前临床症状无显著差异,但显微组术后各项临床症状改善明显优于开放组(P<0.05),见表1。

表1 两组手术情况及术后症状改善情况±s,n=35)
2.2两组肿瘤切除Simpson分级比较 显微组肿瘤Simpson Ⅰ级切除率明显高于开放组(P<0.05),见表2。

表2 两组肿瘤切除Simpson分级比较〔n(%),n=35〕
2.3两组术后并发症及随访期间复发情况 显微组术后并发症发生率及随访1年期间复发率均明显低于开放组(P<0.05),见表3。
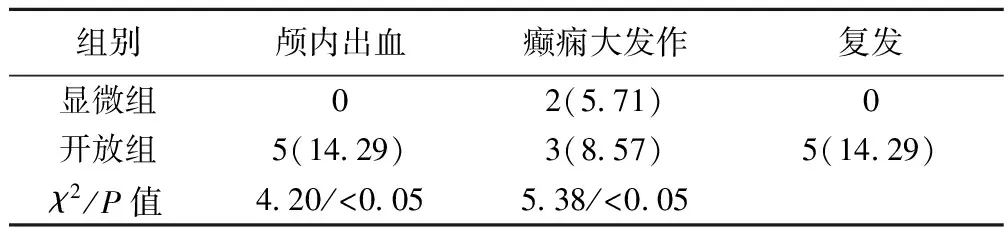
表3 两组术后并发症及随访期间复发情况〔n(%),n=35〕
3 讨 论
矢状窦旁及大脑镰旁脑膜瘤一经确诊,若无手术禁忌证,均采用手术治疗。但这两个部位的脑膜瘤血供比较丰富,而且大脑镰、矢状窦、颅骨及中央沟静脉等均有不同程度的累及〔7〕,因此,肿瘤切除具有一定的风险及难度。
矢状窦及大脑镰旁脑膜瘤起源上有些差异,但是手术入路及肿瘤切除具有共同之处。术前根据CT及MRI精确定位,根据患者肿瘤部位取不同卧位及不同的皮肤切口。前1/3者采用发际内冠状皮瓣,骨瓣过中线的皮肤切口,中、后1/3者采用过中线的L形切口,较马蹄形切口,具有血运丰富,术后伤口更易愈合的特点。而且术前CT及MRI检查可了解肿瘤形态、大小、毗邻结松及瘤周水肿情况。
本文认为,手术过程中妥善处理和保护好矢状窦和中央沟静脉是手术成功的关键所在。因此,在操作时,应注意以下几方面:①开颅时可在紧邻矢状窦两侧各钻一骨孔,再锯开骨瓣,避免损伤矢状窦,避免手术开始即出现大出血。可用棉片压迫矢状窦表面小的出血,避免电凝反复烧灼,以免引起更大的出血〔8〕。②对于前1/3者,可将受累及的矢状窦及大脑镰一并结扎并切除,而位于中、后1/3者在肿瘤切除后,对于矢状窦残留的肿瘤细胞可采用电凝反复烧灼,若矢状窦完全闭塞且受肿瘤侵犯较为严重,也可将矢状窦及大脑镰结扎并一并切除。但是对于未闭塞的矢状窦切除中后段后,可引起术中大出血,而且术后还会引起严重的后遗症,因此,术中处理矢状窦及大脑镰应十分谨慎,且应掌握必要的手术技巧。③对于矢状窦的修补重建,有学者提出采用自体静脉重建,疗效满意〔9〕。本文认为,自体静脉重建对手术要求高,难度较高,而且手术时间长,因此,对于矢状窦破损较小者,可采用直接缝合或明胶海绵加固缝合即可,对于较大的破损采用硬脑膜翻转修裤。④对于中央沟静脉的处理也是此类手术十分关键的环节,对于位于肿瘤前后的中央沟静脉处理较为简单,但对于骑跨于肿瘤的中央沟静脉,在处理时应注意保护中央沟静脉,避免损伤以免术后出现严重的对侧肢体偏瘫。先将中央静脉分离,对于分离困难者,在分离时宁可少量残留肿瘤组织,避免损伤。
在暴露和分离肿瘤时,应尽量分离肿瘤与矢状窦及大脑镰的附着部位,再分离肿瘤与其他脑组织的粘连,并将供血动脉逐一小心电凝或切断,以保护正常脑组织的供血动脉〔10〕。对于直径在3 cm以上的过大肿瘤,可采用激光刀先切除中央部分,再分离及切除剩余的肿瘤。对于切除过程中有较大出血的肿瘤,应加快切除肿瘤中央部分,然后在包膜外找到供血动脉并电凝切断,以达到止血的目的,避免采用电凝反复烧灼肿瘤创面来止血。
术后处理也是十分重要的环节,此类患者术后短期内可能发生癫痫大发作,诱发颅内出血及脑水肿。因此,术后均常规给予丙戊酸钠等抗癫痫药进行预防性治疗。术后可在12 h内继发颅内出血,而且以矢状窦部位出血最多见,因此,术后应加强对患者生命体征、瞳孔及神志的观察。学者〔10〕报道,行SimpsonⅠ级切除者,术后复发率为7%~9%,Ⅱ级切除者为16%,Ⅲ级切除者为29%。因此,术中彻底切除肿瘤及受累的矢状窦及大脑镰是保证肿瘤切除彻底的重要原则,手术切除应力争达到SimpsonⅠ级切除。
综上,显微手术治疗老年矢状窦及大脑镰旁脑膜瘤安全可行,但是术中应谨慎操作,尽量减少正常脑组织及中央静脉沟的损伤。
4 参考文献
1江南凯,岑远光,黄常坚,等.显微外科手术治疗矢状窦镰旁脑膜瘤的研究〔J〕.实用医学杂志,2012;28(2):231-3.
2沈晓黎,邓志锋,祝新根,等.皮质中央区矢状窦旁镰旁脑膜瘤的显微外科治疗〔J〕.中国临床神经外科杂志,2006;11(4):196-7,200.
3王剑波,李中林,罗代伟,等.矢状窦大脑镰旁脑膜瘤显微手术治疗分析〔J〕.第三军医大学学报,2006;28(8):867.
4刘 勇,朱玉辐,虞正权,等.显微手术治疗中央回区矢状窦旁镰旁脑膜瘤〔J〕.山东医药,2008;48(33):102-3.
5李监松,伍 葵,徐光斌,等.大脑镰及矢状窦旁脑膜瘤的显微手术治疗〔J〕.中国临床神经外科杂志,2012;17(8):453-5.
6雷 鹏,翁潮弟,王 钰,等.大脑镰矢状窦大型脑膜瘤的显微手术治疗〔J〕.中国微侵袭神经外科杂志,2008;13(10):436-8.
7周赤忠,叶 青,付 伟,等.矢状窦、大脑镰旁脑膜瘤的显微手术治疗〔J〕.中国临床神经外科杂志,2011;16(6):354-6.
8邓聪颖,张礼均,陈 志,等.矢状窦旁和大脑镰旁脑膜瘤的手术治疗〔J〕.西南国防医药,2007;17(4):444-6.
9方宪清,汪 瑞,方剑波,等.侵犯上矢状窦脑膜瘤的显微手术治疗〔J〕.中华全科医学,2012;10(7):1081-3.
10姜明春,刘 锋,吕世刚,等.矢状窦、镰旁巨大脑膜瘤的显微外科治疗〔J〕.中华神经医学杂志,2011;10(9):950-2.
