面罩联合插管在急诊抢救老年心肺复苏患者的疗效
2014-09-12蔡胤浩
蔡胤浩
(贵阳医学院附属医院急诊科,贵州 贵阳 550004)
老年人群已成为急诊科出诊紧急抢救的重点人群〔1〕。由于老年人群急诊多为严重威胁生命的呼吸心搏骤停,有效的心肺复苏(CPR)成为抢救的关键〔2〕,而提高CPR成功率的关键在于建立有效的基本生命支持,其中,即时有效的气道管理对降低患者病死率和伤残率具有重要意义〔3〕。本研究评价和比较不同方式下CPR效果。
1 资料与方法
1.1一般资料 2009年4月至2013年5月我院急诊科院前及院内老年呼吸心搏骤停患者126例,其中,男85例,女41例,平均年龄(67.4±7.1)岁,平均呼吸心搏骤停(11.7±9.8)min,诊断标准为〔4〕:突然出现意识丧失,对外界呼唤无反应;无自主呼吸,对外界刺激无反应;大动脉出现搏动消失。原发疾病分别为:33例冠状动脉粥样硬化性心脏病,27例脑血管疾病,29例肺源性心脏病,10例致命性心律失常,3例电击伤,11例急性中毒,13例交通事故。随机分成面罩联合插管组、插管组和面罩组各42例,3组年龄、性别、呼吸心搏骤停时间、原发疾病分布等无显著差异(P>0.05)。
1.2方法 均进行胸外心脏徒手紧急按压,电击体外除颤,迅速经静脉注射常规CPR药物。面罩联合插管组先迅速面罩通气,同时2~5 min内迅速完成经口明视气管插管,建立机械通气;插管组在胸外按压同时直接经口明视气管插管,建立机械通气;面罩组直接面罩持续加压供氧人工进行通气。均进行经皮血氧饱和度(SaO2)、动脉血压和心电监测。
1.3CPR成功判断标准 患者恢复心跳,口唇颜色变为红润;出现规则或不规则的自主呼吸,或建立机械通气患者心跳正常,经皮SaO2>95%;出现对光反射或眼球运动,瞳孔缩小;心电图示室上性节律,可闻及心音和动脉搏动,收缩压>60 mmHg,持续时间>20 min,自主循环功能恢复。
1.4统计学处理 利用SPSS17.0进行方差分析、LSD-t检验和χ2检验。
2 结 果
2.13组抢救后经皮SaO2和平均动脉压情况 抢救后,3组经皮SaO2差异显著(P<0.05),面罩联合插管组经皮SaO2与插管组和面罩组差异均显著(P<0.05);3组平均动脉压差异显著(P<0.05),面罩联合插管组平均动脉压与插管组和面罩组差异均显著(P<0.05)。见表1。
2.23组抢救后自主循环恢复情况、CPR和存活情况 抢救后,面罩联合插管组自主循环恢复率、CPR和存活率均高于插管组和面罩组(P<0.05)。见表2。
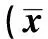
表1 3组抢救后经皮SaO2和平均动脉压情况±s,n=42)

表2 3组抢救后自主循环恢复情况、CPR和存活情况〔n(%),n=42〕
3 讨 论
老年人群由于全身各组织器官功能下降,对缺氧的耐受性减低,尤其是脑组织,耐受性极差,容易造成死亡或其他严重并发症〔5〕,因此,老年人群呼吸心搏骤停抢救的关键除了与原发疾病、发病时间、抢救方法有关外,更重要的是要保证基本的生命支持,建立有效的氧气供应〔6〕。目前,急诊科院内外急救常用的通气方法有面罩通气和气管插管。
面罩通气最大的优点是简单方便,可以第一时间给患者建立气体通道,保证氧气供应,但是不能有效引流呼吸道分泌物,气流稳定性不能保障,同时,面罩通气可使气体进入胃肠道,造成因胃内容物反流而引起窒息;气管插管虽可以有效清除气道分泌物,保证气流稳定,减少呼吸道阻力,但是操作比较复杂,难度较大,消耗时间较长,容易错过抢救最佳时机〔7〕;面罩联合插管旨在克服单独使用面罩通气和气管插管的不足,保证第一时间给患者有效的氧气供应,同时保证气道的持续稳定。本研究说明面罩联合插管可以有效建立气流通道,保证氧气供应,改善患者机体的缺氧状态。面罩联合插管则可以有效保证患者抢救过程中气体的供应,增加了患者CPR成功率。研究提示〔8,9〕,提高CPR成功率的关键是确保在心脏停搏5 min内及时进行除颤、CPR和建立有效的气流通道,而面罩联合插管正好既满足了及时的气体供应,又满足了气体供应通道的通畅和稳定性,因而有利于确保CPR的成功率。
此外,由于气管技术操作复杂,要求严格,因此,需要加强对医护人员的培训,同时,在院前进行急救时,由于医护力量薄弱,就要求司机和搬运工人也参与CPR急救中,形成一个密切配合的协作急救组,定期进行培训和演练,使操作步骤规范化、程序化,各司其职、发挥最大的急救效果〔10〕。
4 参考文献
1Albert M,McCaig LF,Ashman JJ.Emergency department visits by persons aged 65 and over:United States,2009-2010〔J〕.NCHS Data Brief,2013;130:1-8.
2Sittichanbuncha Y,Prachanukool T,Sawanyawisuth K.A 6-year experience of CPR outcomes in an emergency department in Thailand〔J〕.Ther Clin Risk Manag,2013;9:377-81.
3Hock Ong ME,Shin SD,Sung SS,etal.Recommendations on ambulance cardiopulmonary resuscitation in basic life support systems〔J〕.Prehosp Emerg Care,2013;17(4):491-500.
4McNally B,Robb R,Mehta M,etal.Out-of-hospital cardiac arrest surveillance-Cardiac Arrest Registry to Enhance Survival (CARES),United States,October 1,2005-December 31,2010〔J〕.MMWR Surveill Summ,2011;60(8):1-19.
5Franek O,Pokorna M,Sukupova P.Pre-hospital cardiac arrest in Prague,Czech Republic-the Utstein-style report〔J〕.Resuscitation,2010;81(7):831-5.
6Kutsogiannis DJ,Bagshaw SM,Laing B,etal.Predictors of survival after cardiac or respiratory arrest in critical care units〔J〕.Cana Med Assoc J,2011;183(14):1589-95.
7Jesus JE,Allen MB,Michael GE,etal.Preferences for resuscitation and intubation among patients with do-not-resuscitate/do-not-intubate orders〔J〕.Mayo Clin Proc,2013;88(7):658-65.
8Wyckoff MH.Improving neonatal cardiopulmonary resuscitation hemodynamics:are sustained inflations during compressions: the answer〔J〕?Circulation,2013;90(12):667-9.
9Ornato JP.Performance goals for dispatcher-assisted cardiopulmonary resuscitation〔J〕.Circulation,2013;128(14):1490-1.
10Carlson JN,Wang HE.Emergency airway management:can we do better〔J〕?Resuscitation,2013;84(11):1461-2.
