左心室下侧壁室壁瘤行左心室重建术后的近中期结果
2014-09-11樊红光高歌张昌伟李琦王欣宋云虎
樊红光,高歌,张昌伟,李琦,王欣,宋云虎
左心室下侧壁室壁瘤行左心室重建术后的近中期结果
樊红光,高歌,张昌伟,李琦,王欣,宋云虎
目的:评价左心室下侧壁室壁瘤行左心室重建术后的近中期结果。
方法:我院1999-11至2013-05间,共有11例左心室下侧壁室壁瘤患者行左心室成形术,男8例,女3例。11例患者同期8例行冠状动脉旁路移植术,2例行二尖瓣成形手术,1例行二尖瓣替换术。对所有患者进行回顾性分析并进行近中期随访。
结果:手术早期死亡1例。术后行主动脉球囊反搏(IABP)支持1例,左心室辅助1例,因窦房结功能障碍行永久起搏器置入术1例。随访期死亡1例。随访期内无再入院,无二次手术,无不良心脑血管事件。
结论:左心室下侧壁室壁瘤行左心室重建术手术安全,近中期结果良好。
下侧壁;左心室室壁瘤;左心室重建术
(Chinese Circulation Journal, 2014,29:220.)
由于冠状动脉(冠脉)前降支供应前壁、心尖部及前间隔心肌血运,阻塞后可引起相应部位心肌缺血坏死。而右冠供应下壁及部分侧壁心肌的血运,阻塞后出现下侧三角形区域的梗死。右冠阻塞后产生的梗死范围及程度不但与再灌注的程度有关,还与右冠的解剖有关,如果后降支较长,延至心尖部供血,则同时还可以合并出现心尖部心梗。如果还有较大的左心室后支,则左心室侧壁亦可受累。小而短的后降支则只累及下壁。如果梗死范围较小,一般只导致心室壁不运动,或运动减弱,对心功能影响较小。反之,出现心室壁的反常运动,对心功能的影响较大,只有左心室重建术才能恢复部分心肌泵血能力。右冠的闭塞可导致二尖瓣瓣环扩大,同时由于后壁心肌收缩受限,引起二尖瓣后叶运动减弱,引起二尖瓣关闭不全(Carpentier Ⅲb型),后乳头肌受累可加剧二尖瓣关闭不全[1]。可见与前壁及心尖室壁瘤相比,下侧壁的室壁瘤虽然较为少见,亦有其特殊性。但由于其发病率较低,关于下侧壁室壁瘤外科治疗的临床经验多为个案报告[2-7],较少见系统报告。本研究对我院1999-11至2013-05期间所做的左心室下侧壁室壁瘤重建术做回顾性分析。
1 资料与方法
临床资料:收集我院1999-11至2013-05行左心室下侧壁室壁瘤成形术患者11例,同期行冠状动脉旁路移植术(CAGB)、必要时行二尖瓣手术患者11例,男8例,女3例,平均年龄55.4±14.7(33~75)岁;冠脉三支病变5例,左主干病变1例;有吸烟史者4例,高血压史者6例,糖尿病史者1例,均无中风史,纽约心功能分级(NYHA)Ⅱ级6例,Ⅲ级4例,Ⅳ级1例,中量至微量二尖瓣反流者6例,左心室舒张末直径的均值为(62.5±6.1)mm,左心室射血分数均值为(44.3±8.4)%。(表 1)
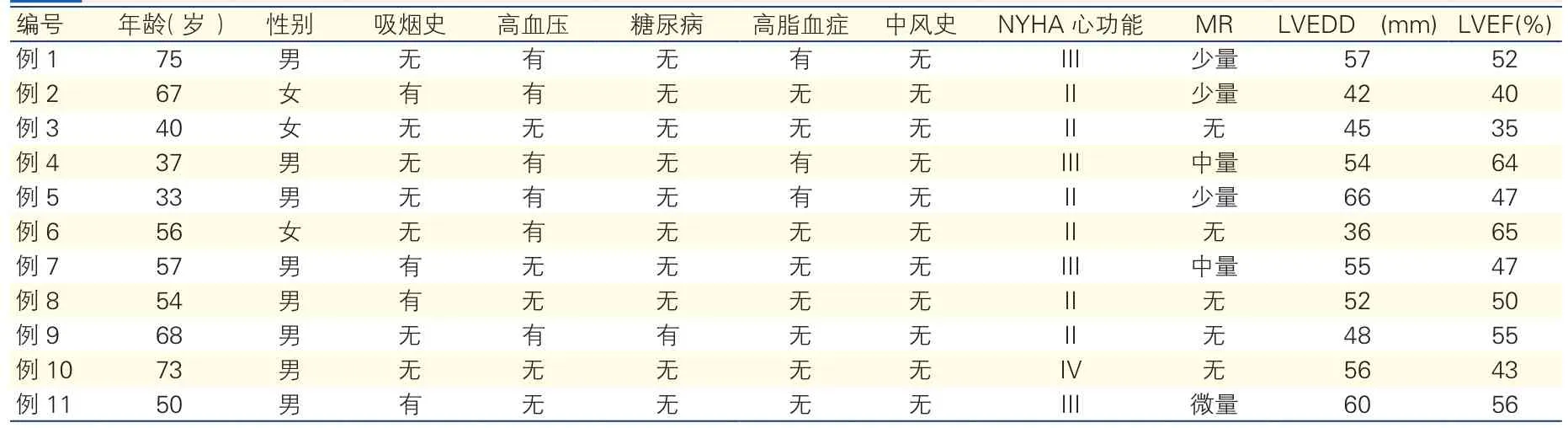
表1 11例下侧壁左心室室壁瘤患者的基线资料
手术方法:手术均在全麻、中度低温(温度在28~30 ℃)体外循环下进行,心肌保护用含血冷停搏液进行顺向灌注。心脏停跳后,在左心室梗死区做切口,切口位于后降支外侧2~3 cm处,如果心尖部受累,可延至心尖部,注意避免损伤乳头肌基底部。仔细探查,小心清除血栓。根据肉眼观察基本可以分辨出交界区,少数病例需要结合手指的触摸。将自体心包经戊二醛处理后剪成椭圆形,如果梗死位置靠二尖瓣环较近,心包可剪成近三角形。用4-0 prolene 线沿疤痕组织与心肌组织交界将心包片缝合于瘤颈处,恢复左心室的完整性。需要注意的是缝线的吃针要足够深,缝线要尽可能的收紧后打结,补片要稍小,这样同时可以起到环缩作用,使左心室容积缩小,同时左心室形态在短轴以及长轴水平也得到了重塑。在保证左心室形态不变形的前提下尽量缩小左心室的容积。在切除多余的梗死室壁后,用 “三明治”法缝合瘤壁,选用1-0 prolene线连续缝合。在进行缝合时要注意随时调整针距,以防止心室形态改变,同时注意后降支的走行方向以免损伤。同期行CABG,尽可能重建心肌血运。远端吻合口在心脏停跳下吻合,近端吻合口在复温时吻合。对于二尖瓣中度以上的返流可视情况进行处理,多数的二尖瓣反流可以通过环缩二尖瓣瓣环达到成形效果,为了提高远期结果可以加用成形环。环缩时应尽量把瓣环环缩到低于正常标准的一到两号,如果存在乳头肌断裂则一般采用人工瓣替换。
随访:患者出院后在门诊进行常规随访,检查次目包括心脏超声,胸片,心电图,血生化检查,心功能评价。对于未能按时返回复诊的患者,则采用信访、电话随访的方法。
统计学方法:应用SPSS 17.0软件进行统计学处理。手术前后的左心室内径及左心室功能比较分析采用配对样本t检验,各组数据均进行方差齐性检验。P<0.05为差异有统计学意义。
2 结果
围术期结果: 术中所见,11例患者的左心室室壁瘤体积均大于左心室容积的1/3,左心室附壁血栓形成4例, 假性室壁瘤5例;同期行CAGB术8例;6例中量至微量二尖瓣反流的患者行二尖瓣后叶矩状切除成形手术2例,二尖瓣瓣置换术1例(2例术后功能恢复正常,1例仍为少量反流),其余3例患者均未行二尖瓣手术。术后应用多巴胺、副肾等正性肌力药物大于24小时者6例,术后行主动脉球囊反搏1例, 左心室辅助装置1例,因窦房结功能障碍行永久起搏器置入术1例。出院前所有患者均常规行超声心动图检查。11例患者术前左心室舒张末期内径 [(52.4±9.2)mm]与术后 [(51.8±8.2)mm ]比较、术前左心室射血分数[(48.5±8.9)%]与术后[(51.6±8.7)%]比较,差异均无统计学意义(P>0.05)。(图1)院内死亡1例,死于感染、中毒性休克、多脏器功能衰竭。
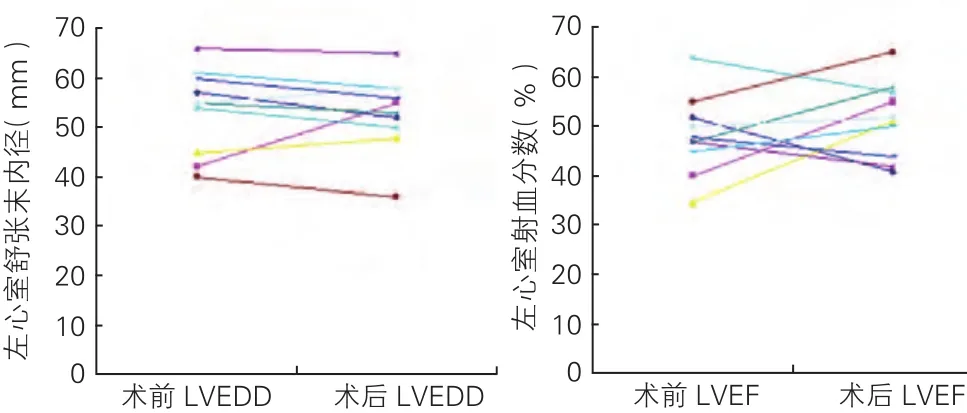
图1 11例患者手术前后左心室大小及收缩功能的变化
随访结果: 随访患者10例。平均随访时间[37.0±27.7(5~85)]个月。远期死亡1例,死亡原因是猝死。随访期内无再次入院,无二次手术,无不良心脑血管事件(包括心肌梗死、再血管化、心脏性死亡及脑卒中)。 NYHA心功能I级者7例,Ⅱ级者2例。
3 讨论
外科手术是治疗心肌梗死后左心室室壁瘤的重要手段。1958年Cooley完成了第一例体外循环下的室壁瘤切除手术[8]。70年代后期和80年代,由于左心室几何重建理念的出现,室壁瘤手术进入了一个全新的时代[9-12]。左心室室壁瘤是冠心病急性心肌梗死后的常见并发症,病死率高,预后差[13]。
临床上左心室室壁瘤以心尖部及前壁较为常见,下侧壁室壁瘤较为少见[14],且经常为假性室壁瘤[3,5,6]。据统计,假性室壁瘤多发生于下壁,其概率是发生于前壁的两倍[15]。亦有报告称下壁假性室壁瘤可以占总体的82%[16]。如果不进行外科治疗,其发生破裂的风险大约在30%~45%[15]。虽然假性室壁瘤术前从影像学上较难以与真性室壁瘤相鉴别,但典型的假性室壁瘤在手术中一般可以明确诊断,如较难以鉴别,以下两点可资鉴别不典型假性室壁瘤:首先,假性室壁瘤的瘤体不含有心肌组织,其次,假性室壁瘤的瘤颈一般较小。本组11例患者有5例在术中明确为假性室壁瘤[17]。在手术技术上,假性室壁瘤的左心室重建术与真性室壁瘤基本类似,只不过由于假性室壁瘤的瘤体组织相对较脆,在缝合时应仔细,以防撕裂出血。假性室壁瘤的手术风险较大,有报告约为7%~36%[16,18]。本组手术院内死亡1例,为左心室破裂后急诊手术。
真性左心室下侧壁室壁瘤较为少见。由于下壁心肌梗死经常会影响到后乳头肌,因此经常会合并二尖瓣功能的损害,本组11例患者中有6例合并程度不一的二尖瓣关闭不全,2例在术中同期行二尖瓣后叶矩状切除成形术。1例为前叶脱垂,术中同期行二尖瓣人工置换术。微少量反流的3例患者除1例术后仍有少量反流外,在行血运重建后二尖瓣功能均恢复正常。对左心室下侧壁室壁瘤外科处理原则与前壁室壁瘤基本相同,所不同的是由于梗死位置位于下壁一个三角形的区域,左心室重建时要考虑到如何尽量将其恢复至正常的几何形态,如果梗死位置靠近二尖瓣瓣环,应将补片修剪为近三角形形态。下壁瘤室壁瘤的手术风险较高,文献报告手术死亡率为15%,如果合并二尖瓣手术,则升至18%[1]。本组手术后院内死亡1例,为左心室破裂行急诊手术患者。中期随访除1例死亡外,大多数存活患者心功能为Ⅰ级,无二次手术。
近年来一种经皮置入的左心室成形装置在已临床上试用,并取得了良好的早期结果[19,20]。这对于无需同时进行外科血运重建的室壁瘤患者来讲,又增加了一个全新的的治疗策略选择。
可见,下侧壁心肌梗死较前壁心肌梗死为少见,且经常为假性室壁瘤,因为存在破裂的可能,应积极手术。下侧壁室壁瘤还经常合并二尖瓣功能损害。左心室重建术的原则与前壁室壁瘤相同,但要注意维持左心室下壁的三角形形态,手术近远期结果良好。
[1]Menicanti L, Dor V, Buckberg GD, et al. Inferior wall restoration:anatomic and surgical considerations. Semin Thorac Cardiovasc Surg,2001, 13: 504-513.
[2]Alenghat FJ, Couper GS, Givertz MM. Giant left ventricular aneurysm as a late complication of inferior myocardial infarction. Eur Heart J,2013, 34: 344.
[3]Smolka G, Peszek-Przybyla E, Sosnowski M, et al. Complete percutaneous obliteration of a post-infarction left ventricular inferior wall pseudoaneurysm. JACC Cardiovasc Interv, 2012, 5: 886-887.
[4]Singh S. Large basal inferior wall aneurysm with thrombus: a rare phenomenon revisited. BMJ Case Rep, 2012, 13: 2012.
[5]Gologorsky E, Gologorsky A, Barron ME, et al. Echo rounds:transesophageal echocardiography images of an inferior wall pseudoaneurysm: a difficult differential diagnosis. Anesth Analg, 2010,111: 613-615.
[6]Dubey L, Timala R, Adhikari R, et al. Unruptured left ventricular pseudoaneurysm following inferior wall myocardial infarction. Cardiol J,2012, 19: 539-542.
[7]崔光浩,魏振宇. 急性心肌梗死并发室间隔后部穿孔及左室右壁室壁瘤手术一例. 中国循环杂志, 1995, 10: 755-756.
[8]Cooley DA, Collins HA, Morris GC Jr, et al. Ventricular aneurysm after myocardial infarction; surgical excision with use of temporary cardiopulmonary bypass. J Am Med Assoc, 1958, 167: 557-560.
[9]Athanasuleas CL, Buckberg GD, Stanley AW, et al. Surgical ventricular restoration: the RESTORE Group experience. Heart Fail Rev, 2004, 9: 287-297.
[10]Athanasuleas CL, Stanley AW Jr, Buckberg GD, et al. Surgical anterior ventricular endocardial restoration (SAVER) in the dilated remodeled ventricle after anterior myocardial infarction. RESTORE group.Reconstructive Endoventricular Surgery, returning Torsion Original Radius Elliptical Shape to the LV. J Am Coll Cardiol, 2001, 37: 1199-1209.
[11]Buckberg GD. Ventricular structures must be understood during surgical restoration for heart failure. Scand J Surg, 2007, 96: 164-176.
[12]李浩杰, 宋云虎, 胡盛寿, 等. 心内膜环缩技术治疗室壁瘤术后严重并发症风险因素分析. 中国循环杂志, 2010, 2: 135-139.
[13]Benediktsson R, Eyjolfsson O, Thorgeirsson G. Natural history of chronic left ventricular aneurysm; a population based cohort study. J Clin Epidemiol, 1991, 44: 1131-1139.
[14]Dor V, Saab M, Coste P. Left ventricular aneurysm: a new surgical approach. Thorac Cardiovasc Surg, 1989, 37: 11-19.
[15]Frances C, Romero A, Grady D. Left ventricular pseudoaneurysm. J Am Coll Cardiol, 1998, 32: 557-561.
[16]Yeo TC, Malouf JF, Oh JK, et al. Clinical profile and outcome in 52 patients with cardiac pseudoaneurysm. Ann Intern Med, 1998, 128:299-305.
[17]Brown SL, Gropler RJ, Harris KM. Distinguishing left ventricular aneurysm from pseudoaneurysm. A review of the literature. Chest,1997, 111: 1403-1409.
[18]Eren E, Bozbuga N, Toker ME, et al. Surgical treatment of postinfarction left ventricular pseudoaneurysm: a two-decade experience.Tex Heart Inst J, 2007, 34: 47-51.
[19]Nikolic SD, Khairkhahan A, Ryu M, et al. Percutaneous implantation of an intraventricular device for the treatment of heart failure:experimental results and proof of concept. J Card Fail, 2009, 15: 790-797.
[20]Mazzaferri EL Jr, Gradinac S, Sagic D, et al. Percutaneous left ventricular partitioning in patients with chronic heart failure and a prior anterior myocardial infarction: Results of the PercutAneous Ventricular RestorAtion in Chronic Heart failUre PaTiEnts Trial. Am Heart J. 2012, 163: 812-820.
Early and Mid-term Outcomes in Patients With Inferior Left Ventricular Aneurysm After Surgical Left Ventricular Reconstruction
FAN Hong-guang, GAO Ge, ZHANG Chang-wei, LI Qi, WANG Xin, SONG Yun-hu.
Department of Cardiovascular Surgery, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC,Beijing (100037), China
SONG Yun-hu, Email: songyunhu@yahoo.com
Objective: To evaluate the early and mid-term outcomes in patients with inferior left ventricular aneurysm after surgical left ventricular reconstruction.
Methods: We retrospectively analyzed 11 patients of inferior left ventricular aneurysm with surgical left ventricular reconstruction in our hospital from 1999-11 to 2013-05 including 8 male and 3 female. There were 8 patients with coronary artery bypass grafting (CABG) at the same time, 2 with surgical mitral plasty and 1 with surgical mitral replacement. All patients were followed-up for their early and mid-term outcomes.
Results: There were 1 patients died at the early post operative stage, 1 with intra-aortic balloon pumping (IABP),1 with left ventricular assist device and 1 with permanent pacemaker implantation. 1 patient died at the followed-up period. There were no re-admission, no re-operation and no adverse cardio cerebro-vascular events during the followedup period.
Conclusion: Left ventricular reconstruction was the safe treatment for patients with inferior left ventricular aneurysm, the early and mid-term outcomes were good.
Inferior wall; Left ventricular aneurysm; Left ventricular reconstruction
100037 北京市,中国医学科学院 北京协和医学院 心血管病研究所 阜外心血管病医院 心外科
樊红光 副主任医师 博士 主要从事心血管疾病外科治疗的相关基础与临床研究 Email: drfanhg@yahoo.com 通讯作者:宋云虎Email:songyunhu@yahoo.com
R541
A
1000-3614(2014)03-0220-04
10.3969/j.issn.1000-3614.2014.03.016
2013-10-30)
(助理编辑:曹洪红)
