成人髋臼发育不良并发症的影像学诊断
2014-08-29张保付南静陈四虎郭秀敏徐亚民
张保付 南静 陈四虎 郭秀敏 徐亚民
·论著·
成人髋臼发育不良并发症的影像学诊断
张保付 南静 陈四虎 郭秀敏 徐亚民
目的总结成人髋臼发育不良并发症的临床及影像学表现特点。方法回顾性分析60例成人AD患者的标准双髋关节前后位X线片、12例CT片、5例MRI片的影像学资料。测量方法:髋臼指数、Sharp角、CE角、髋臼顶切线角、AHI(股骨头覆盖率),股骨头内间隙,并选择200例正常成人髋关节X线片进行对照测量,测量均使用pacs系统进行测量分析。结果60例(106髋)成人AD组及200例正常成人组对照测量:CE角(度)分别为(15.6±4.1)和(29.6±4.4),SHARP角(度)分别为(47.6±4.0)和(42.0±4.2),髋臼顶切线角(度)分别为(-9.5±1.7)和(9.3±3.7),髋臼指数(%)分别为(39.5±4.2)和(50.1±4.8),股骨头覆盖率(%)分别为(65.5±6.9)和(75.4±6.6),股骨头内间隙(mm)分别为(11.8±1.1)和(5.4±1.1)。差异均有统计学意义(P<0.01)。60例(106髋)成人AD并发髋关节脱位40例(68髋)占66%,并发软骨下假囊肿20例(36髋)占33%,继发骨性关节炎18例(32髋)占30%。结论成人AD极易并发髋关节脱位、软骨下假囊肿,晚期常继发骨性关节病,影像学检查是诊断成人AD及其并发症的有效检查手段,并且CT和MRI对诊断成人AD并发的髋周骨囊变明显优于X线平片,MRI能早期显示软骨下小囊变和关节软骨的早期退变征象。
成人髋臼发育不良;并发症;影像学诊断
成人髋臼发育不良(acetabular dysplasia,AD)是髋臼的一种先天性发育缺陷[1],常因缺乏临床症状而使病情隐匿,就诊时常并发髋关节脱位、软骨下假囊肿,晚期常继发骨性关节病等而错过最佳治疗时机[2],因此及时并准确的诊断对其很重要,我们搜集我院经X线测量符合诊断标准的60例成人AD片及200例正常成人髋关节X线片进行对照测量研究,并且对60例在成人AD基础上出现的并发症:髋关节脱位、软骨下假囊肿及骨性关节炎进行临床及影像学诊断分析。
1 资料与方法
1.1 一般资料 选择我院收治的48例患者,男15例,女45例;年龄20~70岁,平均年龄45岁。单髋12例,双髋48例,临床表现为偶然发现12例,髋部酸胀不适16例,髋部疼痛31例,跛行1例。
1.2 检查设备与方法 X线平片检查使用数字化X线机(DR),患者仰卧,双脚尖向上并拢,行双髋关节前后位平片。 CT扫描使用美国GE公司生产的64排螺旋CT扫描机:患者仰卧,双脚尖向上并拢,行轴位平扫,层厚和层距均为5 mm,自髋臼上缘向下行全髋关节扫描。 MRI扫描使用美国GE公司生产的3.0T核磁共振,行双髋关节轴位及冠状位扫描检查。
60例患者均行双髋关节标准前后位平片检查,其中同时行CT扫描检查12例,行MRI检查5例。并且按有无继发骨关节炎进行分组:无继发OA(骨关节炎)组和继发OA(骨关节炎)组,对其进行对照测量研究。所有图像均通过pacs系统传输到影像诊断工作站,并且使用其测量工具对图像进行测量。
1.3 成人AD的测量参数和诊断标准 (1)CE角:即中心边缘角,股骨头中心至髋臼外上缘的连线,与股骨头中心的垂线形成的夹角,<20°为髋臼发育不良;(2)sharp角: 双侧泪滴下缘连线与泪滴下缘与髋臼外缘的连线的夹角,>45°为髋臼发育不良;(3)髋臼指数:分别测量髋臼深度与髋臼外上缘至髋臼下缘距离之比的百分数,正常范围41.6%~70%,≤41.5%为髋臼发育不良;(4)髋臼顶切线角:自髋臼外上缘作臼顶弧的切线,此线与双侧髋臼外上缘连线之间的夹角,此角在该连线上方为正, 正常为正角,零角或负角为异常,为髋臼发育不良;(5)AHI(股骨头覆盖率):股骨头受髋臼覆盖部分的横径除以股骨头的横径之比的百分数,正常时应≥75%,<75%为髋臼覆盖不良。
1.4 成人AD分期 本次研究采用Weber分期(则是通过评估股骨头移位的情况并结合髋臼的病理改变分为4期),Ⅰ期:髋臼变浅、变直,股骨头位置正常;Ⅱ期:髋臼变浅、变直,股骨头向外移位超过1/3;Ⅲ期:髋臼变浅、变直,股骨头向外移位超过1/2;Ⅳ期:髋臼变浅、变直,股骨头完全脱出。
1.5 成人AD继发骨性关节炎的诊断标准 (1)髋臼增生硬化,髋臼白线增厚,髋臼旁软组织钙化。(2)髋臼或股骨头囊状改变。(3)股骨头边缘增生变形。(4)承重部位关节间隙变窄。具备上述第四项,另外具备剩余上述任何一项者可诊断为骨性关节炎。
1.6 髋关节骨性关节炎的分级 髋关节骨性关节炎分级方法中,目前最常用的是Tönnis分级法,0级:没有髋关节骨性关节炎的表现。1级:股骨头与髋臼出现轻度骨硬化,关节间隙轻度狭窄或股骨头形态轻度变形,关节边缘出现唇样改变。2级:髋臼或股骨头出现小囊变,关节间隙中度狭窄,股骨头形态中度变形。3级:髋臼或股骨头出现大的囊变,关节间隙重度狭窄,股骨头形态重度变形。
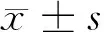
2 结果
2.1 2组不同测量项目情况 本组60例患者共检测106髋,其中成人AD并发髋关节脱位40例(68髋)占66%。并发软骨下假囊肿20例(36髋)占33%。继发骨性关节炎18例(32髋)占30%,40例双侧发病占66%,20例单侧发病占34%。本组60例(106髋)成人AD X线片测量中 CE角<20°(不含负角)40例占66%;Sharp角>45°患者50例占83%,髋臼指数<41%45例占75%。AHI(股骨头覆盖率)<75%45例占75%,髋臼顶切线角零度和负角55例占91%, Calve线不连续60例占100%。本组60例患者检测106个髋关节中按照Weber分期,符合Ⅰ期58髋,占55%,Ⅱ期45髋,占43%,Ⅲ期2髋占0.018%,Ⅳ期1髋占0.002%。见表1、图1~3。
表1 不同测量项目在2组的测量结果比较

表1 不同测量项目在2组的测量结果比较
测量项目成人AD组正常成人组t值P值CE角(度)15.6±4.129.6±4.45.37<0.01SHARP角(度)47.6±4.042.0±4.23.16<0.01髋臼顶切线角(度)-9.5±1.79.3±3.718.56<0.01髋臼指数(%)39.5±4.250.1±4.85.67<0.01股骨头覆盖率(%)65.5±6.975.4±6.63.19<0.01股骨头内间隙(mm)11.8±1.15.4±1.17.32<0.01
2.2 成人AD继发骨性关节炎的X线片所见 60例(106髋)符合骨性关节炎诊断标准的18例(32髋),X线平片均见患侧髋臼窝浅(图1),髋臼对骨盆的倾斜角度增大,髋臼顶向外上方倾斜,致髋臼外缘最高(图1、2),臼顶外侧唇发育不良、臼顶变短致髋臼对股骨头包容不足(图1),12例见患侧股骨头不同程度向外上移位,CE角变小(图1), Calve线不连续(图1、2),shenton线不连续(图1右侧),10例见患侧髋臼承重区或股骨头出现囊性低密度透光区,6例见髋臼与股骨头出现对吻囊变(图2)),20例髋关节内侧关节间隙增宽(图2),患髋均见不同程度的上关节间隙变窄(图1、2),12例出现髋臼变硬,9例见髋臼边缘唇样改变,2例出现股骨头变形。
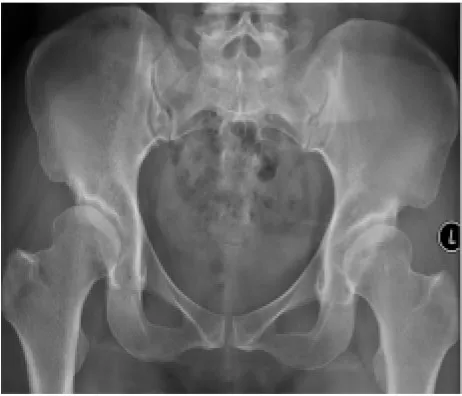
图1 双髋关节前后位片(双侧成人AD WeberⅠ期)示:双侧髋臼变浅,向外上倾斜,右侧髋臼及股骨头囊状改变,右侧股骨头变形,右侧上关节间隙变窄,Calve线不连续,shenton线不连续
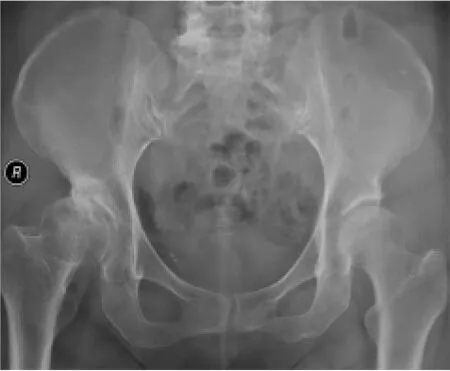
图2 双髋关节前后位片(右侧成人AD WeberⅡ期)示:右侧髋臼变浅,髋臼及股骨头囊状改变,出现“对吻囊变征”,右侧髋关节内侧关节间隙增宽,上关节间隙变窄,Calve线不连续,shenton线不连续
2.3 成人AD继发骨性关节炎的CT片所见 12例(20髋)CT片均见髋臼顶唇短小,并向外上倾斜(图4),同时前后唇变短,髋臼对股骨头包容不足(图4),6例出现股骨头向前或向前外移位,关节内及后间隙增宽(图5),10例出现单发或多发边缘清楚的囊变,多分布于髋臼或股骨头前部(图3、4),多发囊变常沿髋臼排列呈串珠状,6例见髋臼骨质增生(图4),3例见关节积液,3例上关节间隙变窄(图4)。
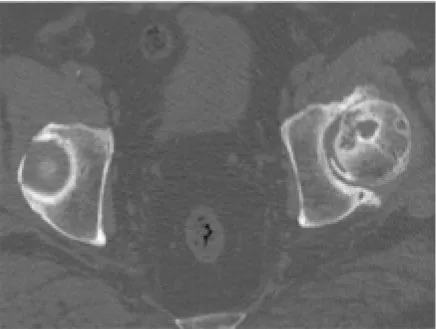
图3 双侧髋关节CT轴位片(左侧成人AD)示:左侧髋臼及股骨头见多发囊状改变,左侧髋臼及股骨头骨赘生成,左髋关节内侧关节间隙变窄
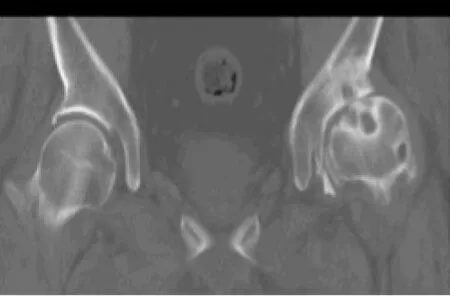
图4 双侧髋关节CT冠状位重建片(与图3同一患者)示:左侧髋臼变浅,左侧髋臼及股骨头见多发囊改变,出现“对吻囊变征”,左侧髋臼及股骨头骨赘生成,左侧髋并节上关节间隙变窄,股骨头向外上移位
2.4 成人AD继发骨性关节炎的MRI片所见 5例MRI冠状面扫描片均见双侧髋臼变浅,髋臼对股骨头包容不足,5例MRI轴状面扫描均见髋臼前后唇短小(图5)。2例见股骨头向前外移位,3例见髋臼或股骨头囊状信号影(图5),2例股骨头变形,2例见承重部关节软骨变薄(图6),3例见关节腔积液。

图5 MRI轴状面T1WI像示:双侧髋臼前后唇变短,髋臼对股骨头覆盖不全,右侧股骨头骨皮质不完整,信号不均匀,右侧髋臼及股骨头囊状信号影
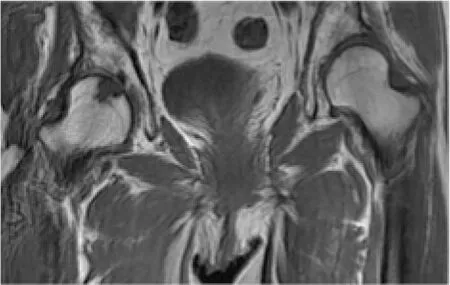
图6 MRI冠状面T1WI像示:双侧髋臼变浅,向上倾斜,右侧髋臼及股骨头见多发囊状信号影,出现“对吻囊变征”,右侧关节软骨变薄,关节间隙变窄
3 讨论
3.1 成人AD继发骨性关节炎的发病机制 成人髋臼发育不良是髋臼的一种先天性发育缺陷,系软骨发育障碍所致[3],其基本病理变化是髋臼浅和斜度加大。正常髋关节髋臼对股骨头包容良好,呈同心圆关系髋关节表面应力分布均匀,髋臼的正常发育主要依靠股骨头对Y型软骨中心的不断刺激。头臼一旦失去同心圆的关系,股骨头不能正常刺激Y型软骨中心,导致髋臼发育浅,髋臼对股骨头包容不足,失去了正常的解剖关系,使其负重区关节面的应力过于集中,由于股骨头与髋臼的接触面积减少,承受重量的范围也随之缩小,承重区关节软骨承受的压力高达150~200 kg/cm2[4]。面对如此巨大的压力,使髋关节生物力学平衡受到破坏,致髋臼和股骨头表面的软骨逐渐出现老化变性、软骨下囊性变、关节间隙变窄,从而继发骨性关节炎。
3.2 成人AD继发骨性关节炎的X线诊断特点 成人AD多见于女性[5],首发症状多为髋关节疼痛[6]。正常成人的髋关节X线平片显示髋臼顶部最高,髋臼发育不良X线平片则显示髋臼窝浅,髋臼对骨盆的倾斜角度增大,髋臼顶向外上方倾斜,致髋臼外缘最高.成人髋臼发育不良包括单纯髋臼发育不良,髋关节半脱位和完全脱位,X线平片测量对本病的诊断非常重要,文献最常用的测量指标是髋臼顶倾斜角,CE角等,我们认为成人AD以测量髋臼指数、Sharp角、髋臼顶切线角最为准确,因为它们不受股骨头肥大或变形移位的影响,结合测量申通氏线:测量连续说明无半脱位,不连续则说明髋关节出现半脱位.我们认为CE角测量时应注意两点:首先是当髋臼外缘出现骨性增生,致髋臼外缘向外延长,使测量的CE角不变小,其次是当股骨头出现肥大或变形移位致股骨头中心外移时造成测量的CE角过小。成人AD继续发展可出现软骨下囊性变,X线片可显示股骨头和髋臼承重区的囊状改变,笔者统计成人AD并发囊变最常出现部位是髋臼,其次是髋臼和股骨头同时出现,单纯股骨头囊变不多见,病理上因囊壁缺少上皮内衬,属假性囊肿[2]。囊变多分布于承重区,发生在非承重区的囊变较少,发生囊变原因是由于关节内应力增高及软骨破坏,关节内的滑液沿着关节表面的骨裂隙长期浸入,从而形成骨囊状改变[2]。国内多数学者认为骨囊变是关节退变的结果,但成人AD并发的部分骨囊变不符合退变性骨囊肿(退变性骨囊肿多见于老年人和重体力劳动者,是由于软骨的变性坏死导致关节力学变化的结果,常伴有其他退变征象)的特征,本组统计的成人AD并发的骨囊变20例,其中9例出现单纯髋臼或股骨头囊状改变,未见其他退变征象(图1)。在明确诊断AD的基础上如果出现以下影像学征象:(1)髋臼增生硬化,髋臼白线增厚,髋臼旁软组织钙化。(2)髋臼或股骨头囊状改变。(3)股骨头边缘增生变形。(4)承重部位关节间隙变窄。我们认为具备上述第四项,另外具备剩余上述任何一项者可诊断为成人AD继发骨性关节炎,此观点与文献报道[2]不一致,我们认为关节间隙变窄是诊断成人AD继发骨性关节炎的必具备的主要依据。
3.3 CT和MRI在诊断成人AD继发骨性关节炎中的作用 本组60例患者中有12例(20髋)行CT检查,5例(10髋)行MRI检查,与X线平片诊断相比Ct和MRI诊断有以下优点:(1)CT轴位平扫可清楚显示髋臼顶唇发育情况,表现为髋臼顶唇短小,并可以发现平片不能诊断的股骨头轻度前脱位,如果髋臼顶横断面扫描出现股骨头全部或大部裸与臼外,国内文献呈“光头征”[1]。CT轴位平扫还可清晰显示髋臼前后唇发育情况,如果出现髋臼前后唇变短,髋臼对股骨头包容不足,国内文献呈“手托球征”[1]。(2)螺旋CT三维重建能清晰地显示髋臼的深度、形态、髋臼与股骨头的对应关系。(3)CT和MRI对诊断成人AD并发的髋周骨囊变明显优于X线平片,尤其是显示软骨下小囊变可早期发现,从而避免平片漏诊,CT可清楚显示髋臼部位的多发囊状低密度区,多呈串珠状改变,我们认为髋臼出现串珠样囊状改变是诊断成人髋臼发育不良继发骨关节病特点之一。髋臼和股骨头常同时出现囊变,CT冠状位重建片显示多成对吻状,呈“对吻囊变征”。(4)与平片相比MRI不但能早期发现关节周围的骨质增生,还能发现平片不能发现的关节软骨退变的早期征象,如关节软骨不光滑,关节软骨变薄等。(5)MRI可诊断关节腔积液:表现为T1W像呈低信号,T2W像呈高信号。
3.4 成人AD继发骨性关节炎的鉴别诊断
3.4.1 成人AD继发骨性关节炎与股骨头缺血性坏死的鉴别诊断:成人髋臼发育不良继发骨性关节炎出现的股骨头变形和软骨下骨囊变容易与股骨头缺血坏死混淆,临床易将其误诊为股骨头缺血坏死 ,因此两者的鉴别诊断非常重要。两者的鉴别要点:①病史不同,成人AD继发的软骨下假囊肿的病人都具有诊断过或同时存在成人髋臼发育不良的病史,而且女性非常多见。而股骨头缺血坏死的病人多见于男性,以前从没有诊断过或同时存在成人髋臼发育不良的病史。②发病部位:软骨下骨囊变多见于髋臼或股骨头和髋臼同时出现,单纯股骨头出现骨囊变非常少见,很少出现股骨头变形和塌陷。而股骨头缺血坏死的骨囊变主要限于股骨头,表现为股骨头变形、持重部位的塌陷。③病理上鉴别:成人AD继发软骨下骨囊变在病理上是关节内的滑液沿着关节表面的骨裂隙长期浸入,从而形成骨囊状改变,囊状影边缘清晰。而股骨头坏死形成的囊变是由于脂肪皂化或坏死骨周围肉芽组织包绕所致,边缘模糊。
3.4.2 成人AD继发骨性关节炎与原发性骨性关节炎的鉴别诊断:成人AD继发骨性关节炎应注意与原发性骨性关节炎进行鉴别,两者鉴别要点如下:①病史不同:成人AD继发骨性关节炎具有髋臼发育不良病史,多见于中青年女性[7],原发性骨性关节炎患者髋臼发育无异常,而且多见于老年人[8]。②并发症的异同点:成人AD继发骨性关节炎患者常并发关节半脱位,骨质增生和骨囊变多发生于髋臼,其次是股骨头和髋臼同时发生,股骨头单独发生非常少见。而原发性骨性关节炎患者骨质增生和骨囊变多发生于股骨头,很少并发关节脱位。③成人AD继发骨性关节炎的患者内侧关节间隙多增宽[9],上关节间隙变窄。而原发性骨性关节炎患者内侧关节间隙多正常或变窄,上关节间隙变窄。
综上所述,成人髋臼发育不良多见于女性[10],易并发髋关节脱位和髋周骨囊变(软骨下假囊肿),晚期常继发骨性关节炎,其发病率与年龄呈正相关,影像学检查是诊断成人AD及其继发骨性关节炎的有效检查手段,CT和MRI对诊断成人AD并发的髋周骨囊变明显优于X线平片,MRI能早期显示软骨下小囊变和关节软骨的早期退变征象。
1 刘旭林,周承涛,杜玉清,等.成人髋臼发育不良的CT测量评价.中华放射学杂志,2000,34:52-54.
2 田军,毕万利,孟繁禄,等.成人髋臼发育不良性骨关节病的影像学表现.中华放射学杂志,2003,37:135-139.
3 张建军,张艳艳.成人髋臼发育不良的诊断和治疗.中国医药指南,2012,10:449-451.
4 石学锋,布金鹏.成人髋臼发育不良生物力学改变及治疗现状.中国矫形外科杂志,2003,11:1202-1203.
5 李开成,余强.成人重度髋关节发育不良继发性骨关节炎的CT表现.中国医学计算机成像杂志,2010,16:139-141.
6 李世林.成人髋臼发育不良并骨性关节病的X线诊断.中国中西医结合影像学杂志,2010,16:32-34.
7 杨海华.成人髋臼结构发育不良并导致骨性关节病的X线诊断分析.中国社区医师,2010,20:136-137.
8 安秋军,袁凤梅,韩卫平,等.成人髋臼发育不良性骨性关节病的影像研究.医学影像学杂志,2008,12:104-105.
9 袁西伟.成人髋臼发育不良的X线分析.中国中西医结合影像学杂志,2012,10:164-166.
10 周清,荣阳,李丹,等.成人髋臼结构发育不良的X线鉴别诊断价值与进展性研究.中国当代医药,2011,18:92-95.
10.3969/j.issn.1002-7386.2014.08.011
项目来源:邯郸市科技局基金项目(编号:1323108135)
056002 河北省邯郸市第一医院放射科
R 445
A
1002-7386(2014)08-1150-04
2013-07-12)
