旋股外侧动脉降支外侧支筋膜瓣为预构皮瓣血管载体的解剖*
2014-08-14韩中保
周 羽,韩中保
(江苏盐城卫生职业技术学院 224005)
由于现代交通、工业等的快速发展,严重毁形性创伤呈逐年增多趋势。皮瓣移植技术是这类创伤修复与再造的主要手段,随意型皮瓣必须按长宽比例进行设计,所以,局限较大。轴型皮瓣突破了这个限制,但组织皮瓣必须是有现成的知名血管分布。而预构组织技术的出现,则进一步冲破了传统解剖学的束缚,在没有知名血管分布的区域人为地重组解剖结构,形成有轴型血管滋养的皮瓣,李青峰等[1-2]认为预构技术是人为地“制造”对供区损伤最小,且最符合受区要求的,可带血供移植的组织瓣;并可结合皮肤扩张,生物材料植入等技术,获得“新的修复组织”,可以极大地提高疗效,是修复复杂创伤畸形的新兴技术。
作为一种有待成熟的新兴技术,预构技术在应用过程中也遇到预构组织坏死的问题,目前其机制研究及防治已逐渐成为研究的热点[3]。研究证实,以血管载体进行预构的皮瓣成活面积较大,深入研究预构技术的关键组织部分即血管载体的解剖学参数将有助于指导预构技术手术方式、方法的选择,使预构组织瓣更加符合受区要求,成活率更高,应用扩大[4]。所以,本文选择旋股外侧动脉降支外侧支筋膜瓣的血管特征、载体面积、厚度等解剖学参数进行观测,探讨其作为预构组织瓣血管载体的可行性及优势。现将结果报道如下。
1 资料与方法
1.1.1 一般资料 (1)尸体的收集,收集解剖6具共12侧下肢,年龄19~56岁,其中,男8侧,女4侧。在扬州大学医学院解剖教研室完成。(2)健康成人8例来自东南大学医学院附属盐城市第三人民医院,年龄21~57岁,其中,男5例,女3例,均取得知情同意做双侧下肢血管三维CT重建图像(SCTA)观测。
1.2 方法
1.2.1 主要观测指标 (1)尸体。旋股外侧动脉降支外侧支血管内径在外侧支起点处测量;长度为外侧支血管起点至筋膜瓣的行程距离;外侧支血管起点至降支血管起点的行程距离;筋膜瓣的最厚处为筋膜瓣厚度;筋膜瓣的面积采用长度×宽度计算,外侧支分支用计数的方法。(2)健康人。测量旋股外侧动脉降支外侧支血管的长度、外侧支血管起点至降支血管起点的行程距离、外侧支血管内径、三维重建的数字化模型了解皮瓣筋膜丛的基本情况。
1.2.2 尸体解剖方法 在髂前上棘和髌骨外缘连线上作S形切口。切开皮肤、皮下组织至阔筋膜,纵行切开阔筋膜,钝行分离,找到股外侧肌、股直肌之间的间隙。分离股直肌后侧肌膜、股中间肌和股外侧肌的前侧的肌膜,寻找旋股外侧动脉降支外侧支[5]。游离内侧支伴行的神经,形成内含旋股外侧动脉降支外侧支,包括股直肌后侧肌膜、股中间肌和股外侧肌前侧肌膜的筋膜瓣。
1.2.3 数字化皮瓣的三维重建数据获取 螺旋CT扫描:术前实验对象碘过敏试验阴性,经肘正中静脉注射非离子型造影剂偶耐派克350[碘海醇注射液,成分:碘海醇755.0mg/mL,氨丁三醇1.2mg/mL,通用电气药业(上海)有限公司],美国GE64排螺旋CT扫描参数:120kV、200mA:层厚5mm(最后可拆成0.625mm的原始图像),扫描范围由髂前上棘至髌骨上缘,将其数据以DICOM格式导出。
1.2.4 影像数据测量 利用AW4.4三维重建软件,将获取的CTA资料导入个人计算机,采用表面重建方法重建股部血管的图像。应用AW4.4三维重建软件自带测量工具测量旋股外侧动脉降支外侧支血管管径。
2 结 果
2.1 健康成人下肢三维测量 旋股外侧动脉降支下行约3~5cm即找到外侧支起始处,继续下行16~20cm至筋膜瓣,具体数值见表1。
2.2 重建旋股外侧动脉降支与股骨毗邻结构的三维关系 见图1。
2.3 解剖学走行 旋股外侧动脉降支外侧支入肌分支数4~7支分布,富含血管网。股直肌后侧肌膜、股中间肌和股外侧肌前侧肌膜形成预构组织的“三明治”筋膜瓣;旋股外侧动脉降支外侧支为血供血管,形成“血管载体”,见图2。
2.4 旋股外侧动脉降支外侧支筋膜瓣解剖学示意图 见图3。
表1 旋股外侧动脉降支外侧支筋膜瓣的解剖学数据()
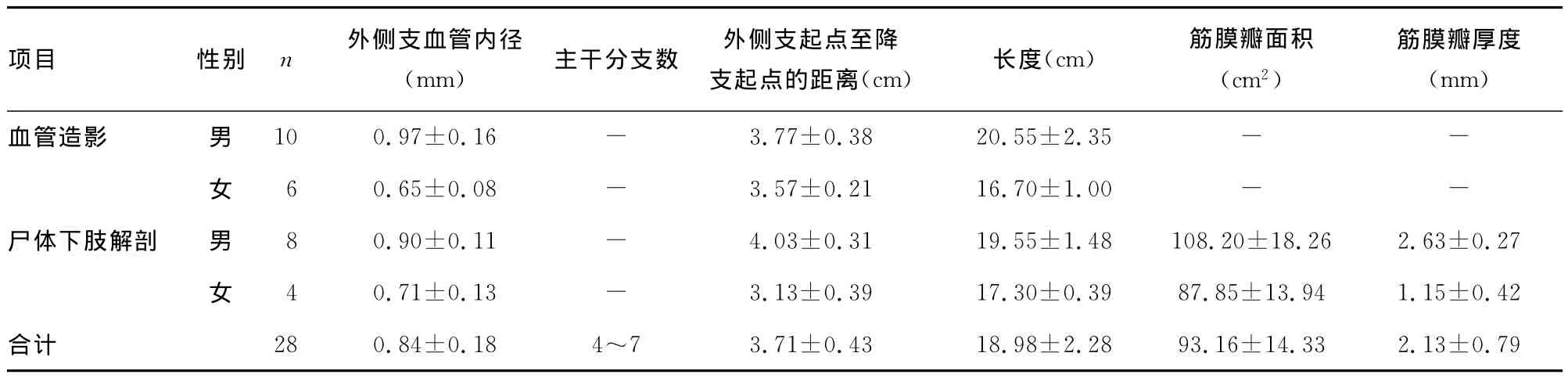
表1 旋股外侧动脉降支外侧支筋膜瓣的解剖学数据()
-:表示此项无数据。
项目 性别 n 外侧支血管内径(mm) 主干分支数 外侧支起点至降支起点的距离(cm) 长度(cm) 筋膜瓣面积(cm2)筋膜瓣厚度(mm)10 0.97±0.16 - 3.77±0.38 20.55±2.35 - -女 6 0.65±0.08 - 3.57±0.21 16.70±1.00 - -尸体下肢解剖 男 8 0.90±0.11 - 4.03±0.31 19.55±1.48 108.20±18.26 2.63±0.27女 4 0.71±0.13 - 3.13±0.39 17.30±0.39 87.85±13.94 1.15±0.42合计 28 0.84±0.18 4~7 3.71±0.43 18.98±2.28 93.16±14.33 2.13±0.7血管造影 男9
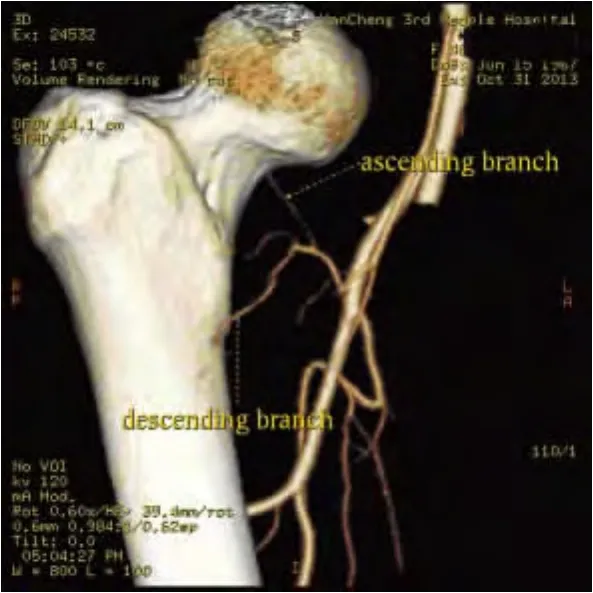
图1 旋股外侧动脉降支造影
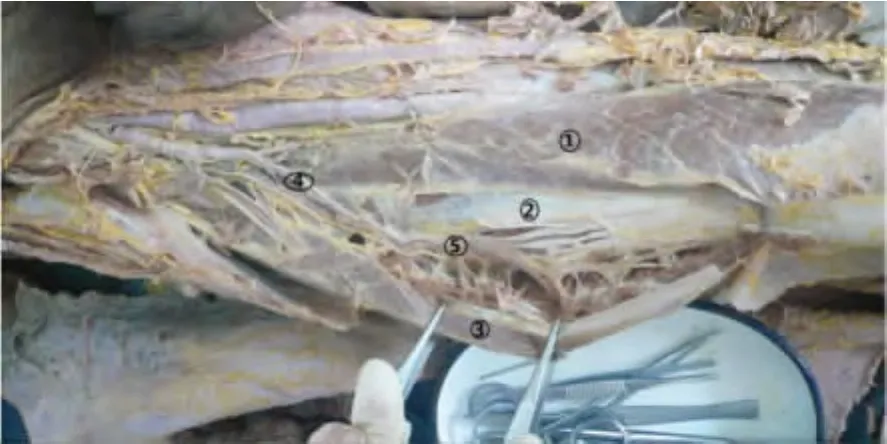
图2 旋股外侧动脉降支外侧支的解剖
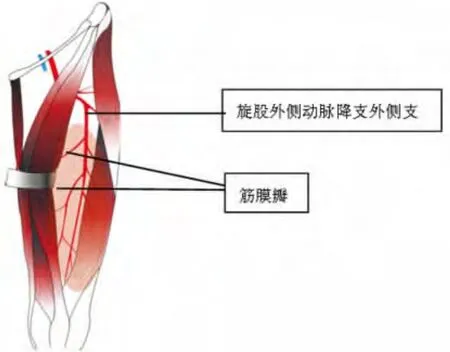
图3 旋股外侧动脉降支外侧支筋膜瓣解剖学示意图
3 讨 论
3.1 预构移植技术血管载体的重要性 创伤修复皮瓣预构的成功与植入的轴型血管蒂和血管化息息相关,而血管载体无疑是其中关键的因素,对预构皮瓣的构建、血管化程度、成活面积都有较大的影响。Tark等[6]认为预构皮瓣的血管化过程与植入的血管筋膜的面积、与被血管化组织接触的程度、被血管化的组织结构有关,他用大鼠的腹壁浅血管及其周围的筋膜片预构腹壁皮瓣,发现血管筋膜片大小与预构皮瓣成活面积之比为1∶13。同年又用大鼠的股血管束、股血管束连同其周围的筋膜片或肌肉块分别预构腹部双蒂皮瓣,7d后制成岛状皮瓣,发现后两组血管载体预构的皮瓣成活面积较大,组织学检查证实肌肉作为血管载体组血管化最充分,说明不同类型的血管载体其血管化效率也不一样。在随后的实验中进一步研究不同血管载体对预构皮瓣的影响,实验中分别选用肌血管蒂、腹壁浅血管、腹壁浅血管及周围筋膜作为血管载体,结果表明肌血管蒂组的皮瓣存活面积较其他两组大:并且预构皮瓣存活面积与血管载体植入的面积相关,皮瓣存活的宽度为植入血管蒂组织宽度的4倍,面积则是其13倍[7-8]。国内学者也认为,利用血管载体可以提供薄而大的皮瓣用于复杂缺损的修复;并且要求供区损伤小、功能障碍轻;组织浪费少[9]。
3.2 旋股外侧动脉降支外侧支筋膜瓣血管载体的特点及应用可行性 旋股外侧动脉降支外侧支筋膜瓣血管载体是由旋股外侧动脉降支外侧支作为供血血管,股直肌后侧肌膜、股中间肌和股外侧肌前侧肌膜以“三明治”方式构成富含血管网的筋膜瓣。其特点是血供可靠、筋膜瓣血液丰富,薄而大,利于与其他预构组织血管化充分,预构组织坏死率率。并具有操作简便,对供区影响小的优点[10]。作者解剖学研究发现,旋股外侧动脉降支起点走行3~5cm即分为内侧支和外侧支,在股直肌深面发出一外侧分支,向外下降于股直肌内侧面,缝匠肌和股内侧肌之间,与文献报道一致[11-12],旋股外侧动脉降支外侧支筋膜瓣血管载体具备以下优势:(1)与股前外侧穿支皮瓣比较:选用外侧支作为筋膜瓣的供应血管完全可行而且供区较隐蔽,该动脉外侧支血管口径较粗,平均0.84mm,筋膜瓣移植时吻合血管的成功率得到了提高,而且术中操作相对简便 ;且外侧支较长,平均18.98cm,约有4~7支分支血管,供应范围广,临床应用时皮瓣的设计更加灵活。而近年来股前外侧穿支皮瓣发展虽然较快,但其存在所用穿支动脉变异多、口径相对较小、手术显露难度大和切取范围有限等缺点,因此应用受到限制较多。(2)与旋股外侧动脉降支、横支、升支或高位皮支皮瓣比较。解剖过程中发现旋股外侧动脉降支外侧支较旋股外侧动脉主干位置表浅,所以易于切取。切取时完全可避开位于旋股外侧动脉几个分支起点处的股神经肌支,不易造成医源性神经损伤。旋股外侧动脉降支、横支、升支或高位皮支位置较深,显露存在困难,如果以其蒂,切取过程中会对周围组织产生较大的损伤:比如股神经肌支大多从旋股外侧动脉降支起点处横跨而过,切取时易损伤该神经,引起供区周围肌肉力量减弱。(3)与旋股外侧动脉横支、升支皮瓣比较:旋股外侧动脉降支外侧支筋膜瓣预构的皮瓣面积较大、薄而且平整。本组最大切取面积为6.33×21.37cm2,并且含丰富血管神经的肌肉、肌膜。而旋股外侧动脉横支、升支走行较短,可供切取的皮瓣面积有限,应用时限制较多。因此,作者认为旋股外侧动脉降支外侧支为血供的筋膜瓣供血血管蒂长,茎粗,血供丰富,皮瓣薄且面积大,操作简便,可作为预构皮瓣理想的血管载体之一。
[1]Li Q,Zan T,Gu B,et al.Face resurfacing using a cervicothoracic skin flap prefabricated by lateral thigh fascial flap and tissue expander[J].Microsurgery,2009,29(7):515-523.
[2]李青峰.严重创伤畸形的修复与功能重建研究进展[J].上海交通大学学报:医学版,2012,32(9):1251-1253.
[3]马旭.预构皮瓣再血管化的研究进展[J].中国美容医学,2011,20(4):691-693.
[4]丁志,杨松林.预构组织瓣构建方法与血管化过程的研究与应用[J].中国临床康复,2006,10(1):134-137.
[5]李青峰,昝涛,顾斌,等.颈胸部预构扩张皮瓣在颜面修复中的应用[J].中华整形外科杂志,2008,24(2):116-122.
[6]Tark KC,Khouri RK,Shin KS,et al.The fasciovaseular pedicle for revascularization of other tissues[J].Arm Plast Surg,1991,26(2):149-153.
[7]Tark KC,Tuchler RT,Shaw WW.Flap prefabrication:effectiveness of different vascular carries[J].Ann Hast Surg,1996,37(3):298-300.
[8]Tark KC,Shaw VW.The revascularization interface in flap prefabrication:aquantitative and morphologic study of relationship between carries size and surviving area[J].J Reconstr Microsurg,1996,12(3):325:327.
[9]乃比尔,粱届东,余国荣.预构皮瓣在组织毁损伤中的应用与研究进展[J].武汉大学学报:医学版,2008,29(1):136-139.
[10]刘智伟,余斌,覃承诃,等.旋股外侧动脉降支侧支皮瓣修复下肢软组织缺损[J].中国修复重建外科杂志,2011,25(2):212-215.
[11]郑和平.显微外科解剖学实物图谱[M].北京:人民卫生出版社,2004:63-66.
[12]侯春林.带血管蒂组织瓣移位手术图解[M].上海:上海科学技术出版社,2006:165-168.
