晚期妊娠胎膜早破阴道分泌物培养与妊娠结局的相关性分析
2014-08-06符凤辉
符凤辉,钟 宜
(益阳市妇幼保健院,湖南 益阳 413000)
胎膜早破(premature rupture of membranes,PROM)是指产妇在临产前发生胎膜破裂,其再妊娠期的发生率约5%~10%,能导致感染、早产、胎儿窘迫等的发生,严重影响母婴健康[1]。笔者收集我院3年多来住院的胎膜早破孕妇病例,通过对其阴道分泌物检测培养,观察胎膜早破孕妇阴道分泌物检测对妊娠结局的影响。现报告如下。
1 资料与方法
1.1 一般资料 收集我院2010年1月至2013年7月住院的晚期妊娠胎膜早破孕妇404例。所有孕妇入院即取阴道分泌物进行细菌及霉菌培养,根据培养结果分为3组。将阴道分泌物未见异常的142例患者设为A组,其中:年龄23~42岁,平均37.9±11.7岁;平均孕周35.7±3.6周。将培养出霉菌的128例患者设为B组,其中:年龄22~44岁,平均38.2±12.3岁;平均孕周36.0±3.8周。将培养出致病细菌的134例患者设为C组,其中:年龄24~45岁,平均37.6±10.9岁;平均孕周36.2±4.1周。
1.2 方法 对3组孕妇阴道培养结果对妊娠结局的影响进行分析比较,包括剖宫产、绒毛膜羊膜炎、产后出血、产褥感染、早产、低出生体质量儿、胎儿窘迫、新生儿疾病、新生儿死亡等。
1.2.1 检测方法 以膀胱截石位用无菌棉拭子经窥器进入阴道,取阴道后穹窿分泌物立即送检,接种于沙保氏培养基和科玛嘉显色培养基,经CO2培养箱37 ℃培养24~48 h,观察并记录菌落生长情况。
1.2.2 相关疾病的诊断标准 ①绒毛膜羊膜炎:母体体温在37~38 ℃或以上,无合并阑尾炎、呼吸道感染、泌尿系感染等,同时合并有白细胞计数明显升高、子宫压痛、恶露或者羊水有臭味中任意一项指标明显升高;留取胎膜组织送病检,可见有明显的炎症反应。②产后出血:胎儿娩出后24 h内阴道流血>500 mL者。③产褥感染:指分娩时及产褥期生殖道受病原体感染,引起局部和全身的炎性反应。④早产:在满28孕周至37孕周之间(196~258 d)的分娩。⑤低出生体质量儿:出生体质量低于2 500 g。⑥胎儿窘迫:胎心率大于160次/min或小于110次/min;胎儿缺氧胎心监护征象(胎心基线异常,基线超过160次/min或低于110次/min);胎儿头皮血的pH值或脐带动脉血的pH值低于7.2;羊水粪染伴胎心异常。⑦新生儿疾病:出生时羊水粪染,新生儿出现窒息或者出生后出现异常,专科医生检查诊断考虑宫内感染者。
1.3 统计学方法 采用SPSS16.0软件包进行数据分析。计数资料比较采用卡方检验。
2 结 果
3组妊娠结局比较结果详见表1。
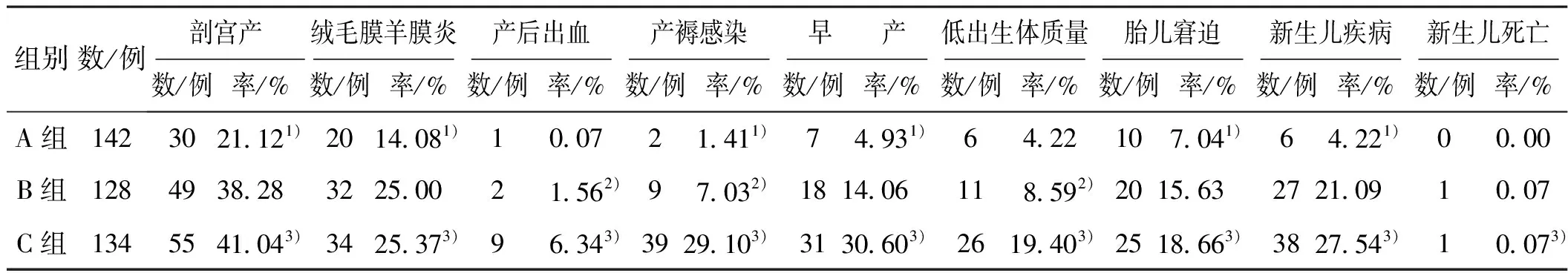
表1 3组妊娠结局的比较
B组与A组比较,B组剖宫产、绒毛膜羊膜炎、产褥感染、早产、胎儿窘迫、新生儿疾病的比例较A组升高(分别为χ2=9.57,χ2=5.16,χ2=5.45,χ2=6.68,χ2=5.02,χ2=17.85,P<0.05)。C组与A组比较,妊娠各项不良结局均升高,均有显著性差异(分别为χ2=12.83,χ2=5.58,χ2=7.13,χ2=41.81,χ2=19.24,χ2=15.49,χ2=8.40,χ2=29.96,χ2=1.06,均为P<0.05);C组妊娠结局中产后出血、产褥感染、低出生体质量儿的比例较B组升高(分别为χ2=4.32,χ2=21.32,χ2=6.31,均为P<0.05)。
3 讨 论
胎膜早破诱因众多,可为感染、胎位异常、宫内压力不均、宫颈关闭不全、胎膜发育不良等引起,其中以感染因素为最常见[2]。胎膜用来包裹胎儿,保护羊膜腔的结构,也是预防羊膜腔感染的重要屏障。一旦发生胎膜早破,潜伏在阴道以及宫颈内的多种病原体就可能产生蛋白酶和胶质酶以及弹性蛋白酶,而这些酶全部可以导致胎膜基质以及胶质降低,进一步减弱胎膜的强度,使胎膜变得更薄而出现胎膜早破[3]。
本组实验检测胎膜早破孕妇进行阴道分泌物培养检测,其中64.8%检测发现阴道分泌物异常。实验还发现,胎膜早破合并阴道分泌物异常产妇剖宫产率、绒毛膜羊膜炎发生率、产后出血、产褥感染、早产、低体质量儿、胎儿窘迫及新生儿疾病发生率均高于单纯胎膜早破产妇。另外,在阴道分泌物培养异常中发现合并细菌感染的产妇较霉菌感染产妇各项指标升高更明显。这证实在阴道分泌物异常对妊娠不良结局的影响主要以细菌性感染为主。其可能的原因有:①妊娠期血中雌激素的水平随孕周增加而逐渐升高,在孕晚期达到高峰,孕期性激素水平变化可改变机体的免疫状态,细胞免疫功能减低,影响细菌的毒力,局部微环境菌群失调,乳酸杆菌减少,性交行为造成阴道黏膜的破损等因素,导致妊娠期感染率增加[4]。②阴道上皮糖原含量增加、酸性增强,适合致病菌生长,增强细菌毒力及侵袭力,导致孕妇感染且复发率较高[5]。③孕期性激素分泌增加,尤其是孕酮的分泌,能抑制输卵管、肾盂的平滑肌,使其蠕动减弱,导致尿液引流不畅,易发生逆行感染,另外孕期尿液中葡萄糖、氨基酸等营养物质增多,有利于细菌生长,从而进一步升高了产褥感染的发生率。④阴道、宫颈炎症使宫颈口胎膜组织水肿、脆性增加,支原体等致病菌还可释放溶酶体,对羊膜、绒毛膜细胞产生直接的细胞毒性作用,这些毒性作用可破坏红细胞导致机体贫血等,这也进一步加重了胎膜早破的发生[6]。⑤产妇感染也进一步增加胎儿感染的几率,感染引起脐血管收缩,增加胎盘血管阻力,阻碍胎盘循环,增加胎儿窘迫、新生儿疾病的发生[7]。
综上所述,胎膜早破合并阴道感染使得妊娠不良结局发生率高于单纯胎膜早破的产妇,且致病菌中以细菌性感染对妊娠结局的影响最大。因此,临床上应该加强孕期检查、产前检测阴道分泌物及宫颈分泌物检测,一旦发现病原菌,应及时治疗,以减少不良妊娠结局的发生。
参考文献:
[1]曹琦.胎膜早破阴道分泌物异常对母婴结局的影响研究[J].医药前沿,2012,2(17):43.
[2]Al RN,Al-Ruheili I,Al-Shezaw F,et al.Extreme preterm premature rupture of membranes: risk factors and feto maternal outcomes[J].Oman Med J,2013,28(2):108-111.
[3]黎锐勤.胎膜早破阴道分泌物异常对母婴结局的影响研究[J].当代医学,2013,19(4):61-62.
[4]张镇松,刘秀卿,陈昌龄.妊娠期外阴阴道假丝酵母菌感染对妊娠结果影响分析[J].河北医学,2011,17(4):498-450.
[5]黄萍,马小俊.妊娠期阴道假丝酵母菌病的危险因素及对妊娠结局的影响[J].山西医科大学学报,2011,42(3):237-238.
[6]夏淑琦,李仁良,林胜兰,等.胎膜早破生殖道感染检测与不良妊娠结局分析[J].中国卫生检验杂志,2011,21(5):45-46.
[7]蔡素清,林邯枫.晚期妊娠胎膜早破阴道分泌物培养结果与妊娠结局的相关性分析[J].现代诊断与治疗,2013,24(1):121-122.
