小儿鼾症的原因分析与临床治疗研究
2014-08-04张敬伟江苏省新沂市中医院耳鼻喉科221400
张敬伟 江苏省新沂市中医院耳鼻喉科 221400
阻塞性睡眠呼吸暂停低通气综合征(OSAHS),即小儿鼾症是临床常见的一种病症,该病主要是因扁桃体肥大或腺样体肥大造成鼻咽部气道狭窄所致[1]。小儿鼾症可对儿童的体格发育及智力发育产生严重影响,但由于人们对该病没有全面的认识,所以很少有患儿因憋气、打鼾等症状主动就医,大部分都是因发生了鼻阻塞、听力下降等症状而就诊[2]。我院在小儿鼾症的临床治疗中,采用了扁桃体切除术,并获得了良好的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取我院五官科在2010年4月-2013年4月收治的82例鼾症患儿作为研究对象,所有患儿均符合《OSAHS诊断依据和疗效评定标准暨雍垂腭咽成形术适应证》(2002年)中的小儿鼾症诊断标准,男51例,女31例,年龄3~12岁,平均年龄(6.8±2.7)岁,病程0.5~1年,平均(0.7±0.1)年。所有患儿均有睡眠张口呼吸、呼吸不畅、鼻塞、鼻堵、打鼾等症状。鼻咽侧位片显示气道狭窄、鼻咽顶软组织明显增厚;CT检查显示窦腔内有分泌物,鼻窦黏膜明显增厚;经纤维鼻咽镜检查,在鼻咽顶后壁可见分叶样淋巴组织。临床分度显示,46例为Ⅱ度肿大,36例为Ⅲ度。使用随机数字表将82例患儿均分为对照组和实验组,每组41例,两组患儿的年龄、性别、临床症状、病程等情况比较,无显著性差异(P>0.05),具有可比性。
1.2 方法 对照组患儿行腺样体刮除术,手术严格根据标准操作规程实施。实验组患儿行扁桃体切除术,手术方法:手术操作均在全麻下进行,全麻后放置张口器,以压舌板压舌,使用扁桃体钳从左侧开始夹持扁桃体,从上极向中线进行牵拉,充分显露腭舌弓交界处、扁桃体、咽舌弓交界处,以电凝刀紧贴扁桃体被膜,由上至下进行线状分离,控制好牵拉力度直至完全将被膜从扁桃体上完全剥离,创面使用双极电凝刀止血,然后调整张口器,采用相同的方法对另一侧扁桃体进行处理。术后无需口含冰块冰敷。两组患儿均在术后常规应用抗生素,2~3d后出院,出院后随访6个月。比较两组患儿术后及术后6个月的临床症状(睡眠张口呼吸、呼吸不畅、鼻塞、鼻堵、打鼾)改善情况。
1.3 统计学方法 所得数据采用SPSS17.0进行处理,计数数据以%表示,数据比较采用χ2检验,计量数据以()表示,数据比较采用t检验,P<0.05时,差异具有统计学意义。
2 结果
两组患儿术后的症状改善情况比较,见表1。从表1可知,实验组患儿术后的张口呼吸、呼吸不畅、鼻塞鼻堵、睡眠打鼾发生率均显著低于对照组,P<0.05,差异均具有统计学意义。

表1 两组患儿术后的症状改善情况比较〔n(%)〕
两组患儿术后6个月的症状改善情况比较,见表2。从表2可知,实验组患儿在术后6个月,张口呼吸、呼吸不畅、鼻塞鼻堵、睡眠打鼾症状均消失,与对照组相比,均具有显著性差异(P<0.05)。
3 讨论
3.1 小儿鼾症的原因分析 小儿鼾症的发生,主要与淋巴体所引起的腺样体、腭扁桃体肥大有关,腺样体、腭扁桃体肥大,会增加人体吸气时的阻力,在负压作用下,会使上气道的软组织萎陷,导致上气道阻塞,同时对咽鼓管造成压迫,从而引起一系列病理改变及临床症状[3]。腺样体肥大也与鼻窦炎或鼻咽分泌物刺激有密切关系,过敏性鼻炎也是造成腺样体肥大的一个重要原因[4]。小儿的生理解剖特征具有特殊性,加之小儿机体代谢率较高,OSAHS病程较长者,可对气体交换产生阻碍,降低动脉血氧分压,出现程度不一的循环障碍,同时还容易使患儿发生CO2潴留、低氧血症,甚至还可能损害患儿的神经功能,从而对患儿的体格发育、智力发育产生影响。近年来,小儿鼾症也越来越受到家长及临床医生的重视。据国内研究显示[5],在对重度鼾症患儿的听性脑干反应进行听性脑干诱发电位测试(ABR测试)时,发现OSAHS对患儿的听觉脑干、耳蜗功能都产生了一定的影响。
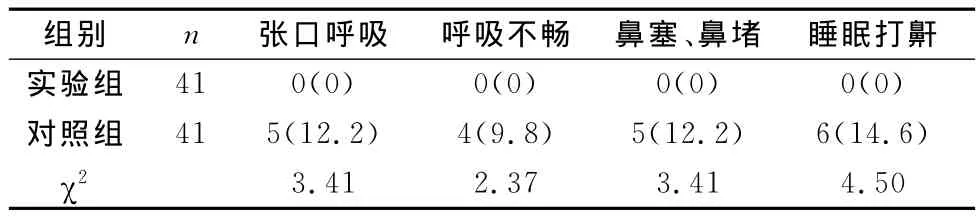
表2 两组患者术后6个月的症状改善情况比较〔n(%)〕
3.2 小儿鼾症的临床诊断 在OSAHS的临床诊断中,可参考中华医学会耳鼻喉学科分会在2002年修订的《OSAHS诊断依据和疗效评定标准暨雍垂腭咽成形术适应证》中的相关诊断标准[6]:睡眠呼吸暂停时间大于10s的持续时间≥7h,睡眠呼吸暂停出现次数超过30次,或RDI(睡眠呼吸紊乱指数)不低于5次/h。一般情况下,由于患儿年龄较小,很难长时间地配合临床检查,所以临床诊断需医师到病房,深入观察患儿的呼吸暂停持续时间、次数及呼吸情况,这一过程的实施具有一定难度,特别是在基层医院,很难实现PGS监测,此时就需要应用X线机对患儿鼻咽部做侧位摄片,以了解腺样体肥大情况。本组患儿经X线鼻咽部侧位摄片,显示均有气道狭窄、鼻咽顶软组织明显增厚,其为临床诊断提供了可靠的依据。
3.3 扁桃体切除术治疗OSAHS 近年来,扁桃体切除术已成为临床治疗OSAHS的常用手段。扁桃体切除术,是利用高频放电产生的局部高热,在不损伤深层组织的情况下,使病灶组织水分蒸发,蛋白凝固,达到治疗目的。对于扁桃体生理性肥大伴腺样体肥大导致的OSAHS,但咽缩肌与扁桃体间组织松弛者,适合应用扁桃体切除术作电凝剥离。在本文中,实验组患儿行扁桃体切除术,对照组行传统腺样体刮除术,结果显示实验组患儿在术后及术后6个月的各项临床症状发生率明显比对照组更低,这说明采用扁桃体切除术治疗小儿鼾症,具有显著的近期疗效及远期疗效,可明显改善临床症状,具有重要的推广价值。
[1]蔡运杆,温太佩.扁桃体摘除联合鼻内窥镜下腺样体切除治疗小儿鼾症〔J〕.临床和实验医学杂志,2011,10(11):842-843.
[2]武方明,窦霞,马雪鹏,等.小儿鼾症的临床与CT表现的相关性研究〔J〕.中外健康文摘,2012,9(4):199-200.
[3]陈丽双.小儿鼾症行扁桃体切除术的护理〔J〕.医学信息:中旬刊,2011,24(6):2423.
[4]朱发梅,郑家法.鼻内镜下腺样体联合扁桃体切除及腭咽成形术治疗小儿鼾症72例临床观察〔J〕.中南医学科学杂志,2013,41(4):414-416.
[5]李晓帆.小儿鼾症73例临床治疗观察〔J〕.中外健康文摘,2012,9(12):62-63.
[6]张秀君.探讨腺样体刮除术对治疗小儿鼾症的临床疗效〔J〕.中国医药导刊,2013,(2):222-223.
