儿童肾母细胞瘤的MSCT诊断*
2014-07-20南京医科大学附属南京医院医学影像科
1.南京医科大学附属南京医院医学影像科
2.南京医科大学附属南京儿童医院放射科 (江苏 南京 210006)
王同兴1 徐 辉1 赵 萌2 殷信道1
儿童肾母细胞瘤的MSCT诊断*
1.南京医科大学附属南京医院医学影像科
2.南京医科大学附属南京儿童医院放射科 (江苏 南京 210006)
王同兴1徐 辉1赵 萌2殷信道1
目的 探讨儿童肾母细胞瘤的MSCT表现特点,以期提高影像诊断准确率。方法 回顾性分析45例经手术及病理证实为肾母细胞瘤的患儿资料,男23例,女22例,最小年儿童肾母细胞瘤多见于4岁以下儿童,最小年龄为3个月,最大年龄为11岁,平均2.9岁;采用Philips Brilliance 16,先予平扫,再使用2ml/ kg造影剂欧乃派克静脉团注后立即扫描,并行多平面重建(MPR)及最大密度投影(MIP)重建。结果 全部为密度不均匀肿块,单侧多见,上极多于下极,肿瘤不均匀强化,常伴坏死、出血,少数有钙化;残存肾呈新月形强化为典型CT表现,肿块可跨过中线,但不包绕腹膜后大血管;腹膜后、膈脚后淋巴结转移最多见。MPR、MIP重建可清晰显示血管受累情况。结论 儿童肾母细胞瘤多见于4岁以下儿童,MSCT表现有一定的特点,肿瘤呈不均匀强化,残存肾呈新月形强化为其典型表现,有助于本病的诊断。
肿瘤;肾母细胞瘤;断层摄影;X线计算机,多层螺旋CT
肾母细胞瘤是儿童最常见的恶性肿瘤之一,儿童肾脏的恶性肿瘤90%以上是肾母细胞瘤(又名Wilms瘤,肾胚胎瘤)[1]。本文回顾性分析45例经手术及病理证实的肾母细胞瘤MSCT平扫及增强扫描表现,期望有助于提高对肾母细胞瘤MSCT表现的认识、提高对肾母细胞瘤的影像诊断准确率。
1 材料与方法
1.1 临床资料 搜集2006年1月至2012年9月经手术病理证实的肾母细胞瘤患儿共45例,本组男23例,女22例,最小年龄为3个月,最大年龄为11岁,平均2.9岁,右肾22例,左肾20例,3例为双侧。临床表现为腹部包块、血尿。27例发生转移,其中25例为术前第一次CT检查即发现转移瘤,另2例为术后6个月、2年发生转移。
1.2 检查方法 MSCT扫描采用Philips Brilliance 16,4岁以下患儿以水合氯醛1ml/Kg口服镇静,先予平扫,再使用2ml/kg造影剂欧乃派克静脉团注后立即扫描,采用多平面重建(MPR)、最大密度投影(MIP),进行血管重建并显示病变与周围血管关系及血管受累情况。延迟扫描,MIP重建肾盂,肾盏形态。
1.3 图像处理与数据分析 由3位高年资医学影像科诊断医师在不知病理结果的情况下对图像进行分析,分析评价指标为:1)病灶的形态学表现,包括病灶的部位、大小、形状、边缘、密度及有无钙化情况;2)病灶的增强表现;3)病灶周围组织改变,包括残肾的改变、临近组织的局部侵犯、临近血管的改变等;4)其他改变,包括腹膜后、膈脚后淋巴结转移,肝脏、肺等其他器官组织的远处转移等。
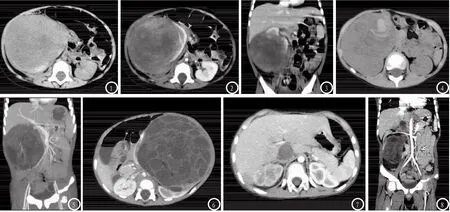
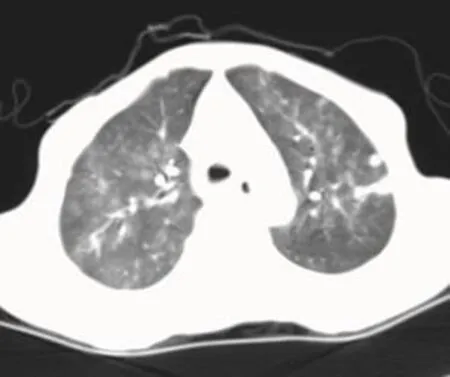
图1-3 女8月,右肾肾母细胞瘤。平扫横断位(图1)显示右肾密度不均匀的肿块;增强横断位(图2)及增强冠状位(图3)显示肿块不均匀强化, 边缘残存受推压的肾实质呈新月形显著强化。图4男4岁,右肾肾母细胞瘤伴出血。平扫横断位显示右肾密度不均匀软组织肿块,其内见片状高密度灶(出血)。图6 男3月,左肾囊性肾母细胞瘤。增强扫描横断位显示左肾囊性包块,其内有宽窄不等的多个软组织密度的分隔,增强后分隔不均匀强化,包膜完整。图5 男4岁,右肾肾母细胞瘤。增强扫描MIP图像显示右肾肾母细胞瘤压迫血管。图7-8 男3岁,右肾肾母细胞瘤伴下腔静脉瘤栓形成。增强扫描横断位(图7)及冠状位(图8)显示右肾不均匀强化肿块,下腔静脉内可见充盈缺损影(瘤栓形成)。图9 男,9岁,左肾肾母细胞瘤术后2年,两肺转移。平扫横断位肺窗显示两肺散在结节影。
2 结 果
2.1 分布/大小 左肾20例,右肾22例,双肾3例,肿瘤大小75 mm×73mm×99mm~145mm×143mm ×115mm。其中发生于肾中、上极41例,肿瘤发生于中、下极3例,累及全肾1例,肿瘤局限于包膜内9例,肿瘤突破肾包膜并跨中线15例,突破肾包膜但未侵犯中线21例。
2.2 形态 全部为圆形、类圆形肿块。
2.3 结构特征 平扫45例肿块为混合密度的软组织肿块,边界不清,其内可见大小不等的片状低密度坏死区(图1),其中9例合并出血(图4),1例有钙化,11例累及肾盂、肾盏,受累肾盂、肾盏扩张积水,在肿瘤周围形成多个囊状低密度区。15例肿块跨过中线,腹膜后大血管受压移位(图5),但未见包绕血管。5例肿瘤为囊性包块,其内有宽窄不等的多个软组织密度的分隔,增强后分隔不均匀强化,包膜完整(图6),病理为囊性肾母细胞瘤。
2.4 增强特征 增强扫描后肿瘤实体部分不均匀强化,出血、坏死区未见强化,与明显强化的残肾形成鲜明的对比,肿块边界变清楚,残存受推压的肾实质呈新月形显著强化(图2、3),残肾受压旋转、移位,残余肾的移位与肿瘤的位置有关。
2.5 病灶周围组织改变 残肾呈显著地新月形强化。
2.6 其他改变 本组27例发生转移,其中25例为术前第一次CT检查即发现转移瘤,另2例为术后6个月、2年发生转移。转移与原发肿瘤的大小无关。腹膜后、膈脚后淋巴结转移23例,胸部转移11例,下腔静脉及肾静脉瘤栓7例(图7-8),肝脏直接侵犯3例,椎体旁转移瘤4例,腰大肌受侵1例,腹腔广泛转移5例。转移瘤表现为结节状或融合状肿块影(图9)。
3 讨 论
肾母细胞瘤于1899年由德国医师Max Wilms首先报告此病,称为Wilms瘤,近代称为肾母细胞瘤(Nephroblastoma),因其从胚胎发生上由后肾发展而成,且肿瘤由极其类似肾母细胞的成份所组成[2]。经过多年的观察研究,目前认识到先天性中胚叶细胞肾瘤(congenital mesoblastic nephroma)常发生在乳儿期,组织分化良好,常呈良性过程[3],囊性肾母细胞瘤亦呈良性过程,预后较好。临床病理分期与掌握病情、制定治疗方案及影响预后均有密切关系,至为重要[4],采用手术配合化疗及放疗的综合疗法,已是公认的治疗方法[5],因此,对肿瘤的定性及分期是重要的。通过多层CT较准确的定性及术前评估,包括了解对侧肾脏是否正常、是否有转移、肿瘤能否能切除即术前了解是否已侵入血管是很重要的[6],对指导治疗有重要价值。
肾母细胞瘤在小儿腹部肿瘤中发病率占首位,特别多见于4岁以下[7]。左右侧发病数相近,上极肿瘤明显多于下极,本组左肾20例(44.4%),右肾22例(48.9%),双肾3例(6.7%),发生于肾中、上极41例(91.1%),肿瘤发生于中、下极3例(6.7%),累及全肾1例,与国内外报道一致[8,9]。CT平扫见起自肾脏一极的类圆形软组织密度肿块,内有片状低密度坏死区和出血常见,较少钙化,本组45例(100%)均见低密度囊变区,9例(20%)见出血,1例(2.2%)见钙化。增强扫描检查肿瘤呈不均匀强化,低密度坏死区无强化,肿瘤突破肾包膜侵犯邻近组织,境界模糊不清,腹膜后脂肪间隙消失,肿瘤与肾实质间可见到线状强化的假包膜影。肿瘤侵蚀、压迫肾脏,使残存肾实质呈“新月形”强化[10],为肾母细胞瘤的典型CT表现,本组45例均可见此征象;肿块可跨过中线,腹膜后大血管受压移位,但不被包绕,本组15例(33.3%)见此征象。囊性肾母细胞瘤表现为囊性包块,其内有宽窄不等的多个软组织密度的分隔,增强后分隔不均匀强化,包膜完整,本组5例(11.1%)为囊性肾母细胞瘤。肾母细胞瘤于腹膜后、膈脚后淋巴结转移和胸部转移较多见[11],可直接侵犯肝右叶,肺静脉与下腔静脉可有瘤栓,本组23例(51.1%)见腹膜后、膈脚后淋巴结转移,11例(24.4%)见胸部转移,7例(15.6%)见下腔静脉及肾静脉瘤栓,3例(6.7%)见肝脏直接侵犯,4例(8.9%)见椎体旁转移瘤,1例(2.2%)见腰大肌受侵,5例(11.1%)见腹腔广泛转移。
肾母细胞瘤应与儿童期好发的腹膜后肿瘤相鉴别,尤其是常见的神经母细胞瘤,神经母细胞瘤[12,13]好发肾上腺区及交感干区,形态多不规则,边缘呈结节状,钙化多见,常侵犯肾脏,但受侵肾脏变形,肾实质内移改变,亦常跨过中线,但包绕腹主动脉,骨转移多见。也应重视肾脏的透明细胞肉瘤、肾恶性横纹肌样瘤及先天性中胚肾瘤的诊断。透明细胞肉瘤体积稍小,常不伴钙化,有早期骨转移倾向。肾恶性横纹肌样瘤具有早期脑转移特点。先天性中胚肾瘤发病年龄在3个月内,为较大的实质性肿块,预后相对良好;原发肿瘤影像学表现缺乏特异性,最终靠组织学诊断。
综上所述,儿童肾母细胞瘤多见于4岁以下儿童,MSCT表现为巨大密度不均匀肿块,低密度坏死区和出血常见,钙化少见,肿块可跨过中线,腹膜后大血管受压移位、但不被包绕,增强扫描呈不均匀强化,增强后残存肾呈新月形强化为其典型表现,有助于本病的诊断。
1. Friedman AD.Wilms tumor. Pediatr Rev.2013 Jul;34(7):328-30.
2. Hamilton TE, Shamberger R C.W i l m s t u m o r:r e c e n t advances in clinical care and biology.Semin Pediatr Surg. 2012;21(1):15-20.
3. Takahashi H, Matsubara S, Kuwata T,et al. Maternal manifestation of Ballantyne's s y n d r o m e o c c u r r i n g concomitantly with the development of fetalcongenital m e s o b l a s t i c n e p h r o m a. J Obstet Gynaecol Res.2014 Apr;40(4):1114-7.
4. Honeyman JN, Rich BS, McEvoy MP, et al.Factors associated with relapse and survival in Wilms tumor: a multivariate analysis.J Pediatr Surg. 2012;47(6):1228-33.
5. Green DM. The evolution of treatment for Wilms tumor.J Pediatr Surg. 2013;48(1):14-9.
6. 毕阳,谢宝君.C T血管造影术(CTA)后处理技术在肾癌分期中的临床应用[J].中国CT和MRI杂志.2014.12(1):85-88.
7. Davenport KP, Blanco FC, S a n d l e r A D.P e d i a t r i c malignancies: neuroblastoma, Wilm's tumor, hepatoblastoma, r h a b d o m y o s a r c o m a,a n d sacroccygeal teratoma.Surg Clin North Am. 2012;92(3):745-67.
8. 叶信健,陈雄飞,徐丽,白光辉,严志汉.小于1岁婴儿肾母细胞瘤的CT表现[J].罕少疾病杂志. 2012;19(4):38-40.
9. Geller E, Kochan PS.Renal neoplasms of childhood.Radiol Clin North Am.2011;49(4):689-709.
10. Khanna G, Naranjo A, Hoffer F, et al. Detection of preoperative wilms tumor rupture with CT: a report from the Children's Oncology G r o u p. R a d i o l o g y.2 0 1 3 Feb;266(2):610-7.
11. Palmer BW,Xiong Y, Gherezghiher A, Buethe D, Metwalli A, Frimberger D, Kropp BP.Wilms' tumor metastatic to bilateral testes at presentation: case and review of the literature. Urology. 2012;79(4):899-901.
12. 黄巍,于清泰,郭英瑜.探讨多层螺旋CT诊断儿童肾上腺神经母细胞瘤的价值[J].中国CT和MRI杂志.2010.8(1):64-65.
13. 丁雅玲,曹代荣.多房性囊性肾瘤的影像学表现[J].中国中西医结合影像学杂志,2011,9(1):62-64.
(本文编辑: 丁贺宇)
MSCT Diagnosis of Nephroblastoma in Children*
WANG Tong-xing1, XU Hui1, ZHAO Meng2, YIN Xin-dao1. 1 Department of Radiology, Nanjing First Hospital Affiliated to Nanjing Medical University, Nanjing 210006, China; 2 Department of Radiology, Nanjing Children's Hospital Affiliated to Nanjing Medical University,Nanjing 210008, China
Objective To analyze the MSCT features of nephroblastoma (Wilms' tumor), and to improve the diagnostic accuracy of nephroblastoma.Methods Imaging studies of 45 patients with proven nephroblastoma by surgery and histopathology were reviewed, including 22 females and 23 male, and the mean age was 2.9 years old. The Philips Brilliance 16-slice CT was used with the following acquisition parameters: 5-mm slice thickness, and 5-mm slice interval. Enhanced scanning was performed after highpressure injection of 2ml/kg (300 mg/ml) non-ionic contrast agent. The images were reprocessed by multiplanar reformation (MPR) and maximum density projection (MIP) reconstruction.Results All lesions in our study presented masses of heterogeneous density.Most tumors were unilatera. There were more tumors appear in the upper pole of kidney than that in the lower pole. The masses showed uneven enhancement, often with necrosis, hemorrhage and cystic changes, and few tumors had calcification. Typical radiographic findings in patients with nephroblastoma were that the remaining kidney presented crescent-shaped enhancement. Most masses crossed the body center line, but none crossed around the main blood vessel in retroperitoneum. The metastatic lymph nodes were mostly seen in retroperitoneal or posterior to diaphragmatic crus. The performance of the vascular involvement was displayed clearly through MPR and MIP reconstruction.Conclusion The nephroblastoma often occur in children under the age of four. The manifestations of nephroblastoma in MSCT had certain characteristics. The masses could have uneven enhancement and the presence of crescent-shaped enhancement can be contribute to the diagnosis of nephroblastoma.
Child,Carcinoma,Nephroblastoma,Tomography,X-ray computed,MSCT
R361+.3
A
国家自然科学基金青年基金项目(编号:81202032)
2014-09-22
D O I:1 0.3 9 6 9/j.i s s n.1 6 7 2-5131.2014.08.27
通迅作者:殷信道