脑血管病不同发病机制与基础代谢率的关系研究
2014-07-18王学明孟丽周桃花吴琳许香梅
王学明 孟丽 周桃花 吴琳 许香梅
脑血管病不同发病机制与基础代谢率的关系研究
王学明 孟丽 周桃花 吴琳 许香梅
目的研究脑血管病患者的发病机制与基础代谢率的关系, 为进一步研究脑血管病提供客观参考指标。方法脑血管病患者116例, 将符合入选标准的脑血管病患者分成脑出血组和急性脑梗死组, 按照不同发病机制, 将急性脑梗死组分为脑栓塞、分水岭性脑梗死、小血管病变、大动脉粥样硬化4个亚组, 将脑出血组分为幕上、幕下2个亚组。分析脑梗死4个亚组、脑出血2个亚组与患者发病当时、第7天及第14天的基础代谢率的关系。结果发病当时, 脑栓塞、分水岭性脑梗死、小血管病变、大动脉粥样硬化亚组的患者基础代谢率与参考值比较, 有轻微的升高, 但差异均无统计学意义(P>0.05)。幕上出血、幕下出血亚组的患者基础代谢率与参考值比较, 均显著升高, 差异均有统计学意义(P<0.05),且幕下出血的患者基础代谢率升高幅度更大, 随着治疗时间的推移, 发病第7、14天, 患者基础代谢率逐渐回落至参考值附近。结论脑出血患者的基础代谢率较高, 急性脑梗死患者发病与基础代谢率关系不大。
脑血管病;基础代谢率;发病机制;体温
基础代谢率是指人体在清醒而又极端安静的状态下, 不受肌肉活动、环境温度、食物及精神紧张等影响时的能量代谢率, 受体表面积、年龄、性别、环境温度及气候和交感神经活动等因素影响[1]。国内外关于脑血管病危险因素的研究很多, 有不可干预和可以干预的两种类型, 其中包括年龄、性别、遗传、种族、高血压、心脏疾病、糖尿病、高脂血症、吸烟酗酒、血液学因素、不良的生活方式和同型半胱氨酸血症等, 脑血管病的发病几率与危险因素的多少成正相关[2]。本研究将脑血管病患者按照不同发病机制分组, 研究脑血管病不同发病机制与基础代谢率的关系。
1 资料与方法
1.1一般资料 选取2010年1月~2013年12月石家庄市第一医院收治, 经抢救后存活的脑血管病患者116例, 其中男59例, 女57例, 年龄51~79岁, 平均年龄(63±4.2)岁。
1.2入选和分组标准 ①入选标准:年龄50~80岁、性别(男:女比例为1:1)、合并有高血压和(或)糖尿病和(或)心脏病患者;排除血液病及呼吸系统疾病患者。②分组标准:将符合入选标准的脑血管病患者分成脑出血组和急性脑梗死组。通过询问现病史, 既往病史、头颅核磁共振平扫+血管成像+脑功能成像资料及界定责任血管判断脑血管病的不同发病机制, 将急性脑梗死组分为脑栓塞、分水岭性脑梗死、小血管病变、大动脉粥样硬化4个亚组。根据患者发病当天头颅CT明确脑出血组, 根据出血部位将脑出血组分为幕上、幕下2个亚组。
1.3方法 心电监护记录患者发病当时、第7天及第14天的平均血压、心室率。记录平均体温, 各时间点的平均气温、湿度。将室内温度控制在20~25℃, 于清晨将患者从睡梦中叫醒, 保持空腹、安静、清醒、舒适的状态。用基础代谢率测试仪测定患者的基础代谢率, 测试过程中, 患者四肢不活动, 排除肌肉活动对基础代谢率的影响。测定时间为11 min,舍弃第1分钟的测量值(适应期数值不准确)。根据Harris Benedict Equation(HBE)算法计算基础代谢率作为参考值:男性=66+13.7×体重(kg)+5×身高(cm)-6.8×年龄;女性= 655+9.6×体重(kg)+1.7×身高(cm)-4.7×年龄。
1.4统计学方法 采用SPSS19.0统计学软件对数据进行分析。计量资料以均数±标准差表示, 采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1患者的一般资料分析 纳入的116例患者中, 急性脑梗死组76例, 脑出血组40例。急性脑梗死组中, 脑栓塞21例, 分水岭性脑梗死18例, 小血管病变24例, 大动脉粥样硬化13例;脑出血组中, 幕上出血23例, 幕下出血17例。各组患者性别比例接近1:1, 急性脑梗死组的各亚组和脑出血组的亚组, 年龄、身高、体重、吸烟史、高血压、糖尿病、高脂血症等一般资料分别各自比较, 差异均无统计学意义(P>0.05), 具体见表1。
表1各组患者一般资料比较
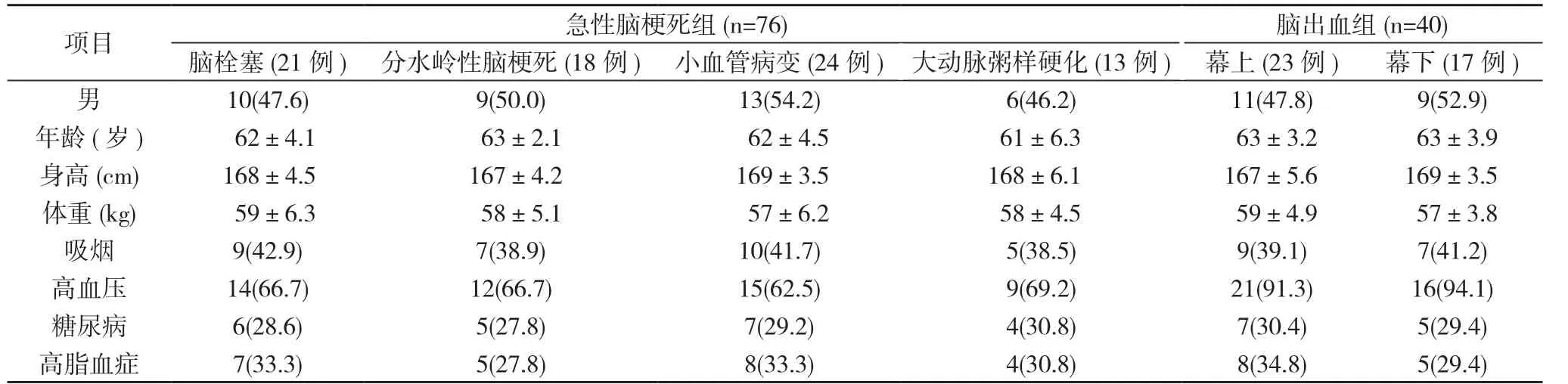
表1各组患者一般资料比较
注:各组患者一般资料比较, P>0.05
项目急性脑梗死组(n=76)脑出血组(n=40)脑栓塞(21例)分水岭性脑梗死(18例)小血管病变(24例)大动脉粥样硬化(13例)幕上(23例)幕下(17例)男10(47.6)9(50.0)13(54.2)6(46.2)11(47.8)9(52.9)年龄(岁) 62±4.1 63±2.1 62±4.5 61±6.3 63±3.2 63±3.9身高(cm)168±4.5167±4.2169±3.5168±6.1167±5.6169±3.5体重(kg) 59±6.3 58±5.1 57±6.2 58±4.5 59±4.9 57±3.8吸烟9(42.9)7(38.9)10(41.7)5(38.5)9(39.1)7(41.2)高血压14(66.7)12(66.7)15(62.5)9(69.2)21(91.3)16(94.1)糖尿病6(28.6)5(27.8)7(29.2)4(30.8)7(30.4)5(29.4)高脂血症7(33.3)5(27.8)8(33.3)4(30.8)8(34.8)5(29.4)
2.2患者基础代谢率比较 发病当时, 脑栓塞、分水岭性脑梗死、小血管病变、大动脉粥样硬化亚组的患者基础代谢率与参考值比较, 有轻微的升高, 但差异均无统计学意义(P>0.05)。幕上出血、幕下出血亚组的患者基础代谢率与参考值比较, 均显著升高, 差异均有统计学意义(P<0.05), 且幕下出血的患者基础代谢率升高幅度更大。随着治疗时间的推移, 发病第7、14天, 患者基础代谢率逐渐回落至参考值附近。具体见表2。

表2各组患者不同时间点的基础代谢率比较(kJ)
3 讨论
国内外关于脑血管病危险因素的研究指出, 入院时脑血管患者体温升高是病死率增高的一个独立的危险因素[3]。本研究选取的对象是经抢救后存活的脑血管病患者, 通过分析不同亚型脑血管病患者不同时间点的基础代谢率, 判断脑血管病不同发病机制与基础代谢率的关系。研究结果显示, 脑出血的患者发病时基础代谢率较高, 其机制可能是因为患者发病时, 体温升高, 导致能量消耗增加。经治疗后, 患者身体的各项机能逐渐得到恢复, 基础代谢率逐渐恢复正常。急性脑梗死的各个亚型, 包括脑栓塞、分水岭性脑梗死、小血管病变、大动脉粥样硬化, 发病时基础代谢率的变化不明显。
[1] 张兴生.对基础代谢及其相关概念的探讨.牡丹江大学学报, 2009, 18(3):111-112.
[2] 苏婕.某综合性医院健康管理模式在脑血管病高危人群中的实证研究.南方医科大学, 2012.
[3] 童宁.缺血性脑卒中早期神经功能恶化相关危险因素分析.山东大学学报, 2013.
2014-07-21]
050011 河北省石家庄市第一人民医院神经内科(王学明 孟丽 周桃花), 心内科(吴琳 许香梅)
