慢性心力衰竭患者猝死预防的无创指标进展
2014-07-16师幸伟综述谢刚审校
师幸伟 综述 谢刚 审校
(长江航运总医院心内科,湖北武汉430010)
慢性充血性心力衰竭(congestive heart failure,CHF)是各种器质性心脏病的终末阶段,其病死率高、易复发,是心内科住院患者中重复住院率最高的病种。CHF时心脏的电重构导致各类心律失常的发生率较高,它不仅可引起和加重心力衰竭,而且可引起心脏性猝死,这也是CHF患者死亡的重要原因之一,有研究提示心源性猝死中有心力衰竭病史的患者占40% ~50%[1]。无创猝死预测指标依照评价方向可分为五类:(1)心肌异常:包括心胸比、射血分数(ejection fraction,EF)、心脏直径和心肌梗死面积、6分钟步行试验、心功能评估、肌钙蛋白和脑钠肽(brain natriuretic peptide,BNP)等。(2)心电障碍:包括室性心律失常、心室晚电位、QT间期及离散度测定、QRS波时限、窄高QRS波群、碎裂 QRS波、缺血性 J波、J波综合征、T 波峰-末(Tpeak-end,Tp-e)间期和 T 波电交替(T-wave alternans,TWA)等。(3)自主神经功能障碍:包括心率变异性、窦性心率震荡、运动后早期心率恢复、压力感受器敏感性测定和心率减速力(deceleration capacity of rate,DC)等。(4)血管受损:ST-T 动态改变、冠状动脉造影、高敏C反应蛋白(high-sensitivity C-reactive protein,hsCRP)。(5)基因缺陷:离子通道检测和基因检测。上述有些检测指标已被纳入国际专家共识和指南,指导着猝死高危者的预防性治疗或成为埋藏式心律转复除颤器(implantable cardioverter defibrillator,ICD)的植入标准[2]。
传统指标如年龄、性别、血压、体质量指数、纽约心功能分级、基础心脏疾病、合并其他慢性疾病等因素作为心力衰竭患者预后指标已被大家共识,但由于不具有针对性,或干扰因素多,或分层不够详细等,指导下一步治疗的作用有限。在CHF患者中,目前最有代表性、最值得推广的无创猝死预测指标有以下几种。
1 反映心功能的EF值和BNP
Gorgels等[3]的研究提示:EF值<30%的患者发生心源性猝死的概率是7.5%,远高于EF值>50%时的1.4%。2012年欧洲心力衰竭指南建议 EF值<35%的心脏病患者须植入ICD预防猝死[2]。反映心脏结构改变的检查有超声心动图和核磁共振成像(MRI),后者具有很高的时间和空间分辨率,容积测量结果可靠性高,成为心脏容积测量的“金标准”[4]。但因操作时间长、价格昂贵、方便性差等原因目前尚未大范围推广,超声仍为目前临床应用最为广泛的检查手段,但EF值的正确性受心腔大小、瓣膜反流和计算方法的影响。Simpson法较传统平面测量法明显减小对EF值的影响,新指标左室收缩末期容积和左房容积的测量价值要高于左室舒张末期容积、左室射血分数(left ventricular ejection fraction,LVEF)和冠状动脉病变程度[5],以上新进展有待临床进一步推广,另外受心力衰竭病因所致,有时难于区分心力衰竭猝死是因心律失常还是因泵衰竭导致的死亡,因此,EF值对心源性猝死预测价值有限,仍需结合其他指标评价猝死风险。另一个反映心功能的指标为BNP,一项对心肌梗死后猝死风险的研究提示:BNP为最有力的预测猝死指标,相对危险度为4.4,且独立于其他预测指标,但如能联合EF进行猝死评价,则明显提高预测价值[6]。然而BNP的检测目前主要应用于鉴别诊断CHF,其对心源性猝死的预测价值尚有待大规模研究,另外干扰BNP升高的因素和判定猝死风险高的BNP切点仍有待研究,N-终端脑钠肽(N-terminal brain natriuretic peptide,NT-proBNP)的出现无疑改进了以上缺陷[2]。
2 反映心电障碍发生情况
2.1 恶性心律失常
通常采用Lown分级法,其分级重点考虑了血流动力学的影响,而后者取决于室性期前收缩发生的频率、提前出现的程度,且与病因、基础心脏病的严重程度、心功能等有关。Lown分级法最早用于对急性心肌梗死患者的研究,但目前CHF也套用了该标准,其标准的有效性有待进一步验证,Doval等[7]研究显示:非持续性室性心动过速和成对室性期前收缩的CHF患者总体病死率和猝死率增加明显,以上两种心律失常的频发是CHF患者猝死风险的可靠预警指标。虽然新指标层出不穷,但作为一项最简单、最方便的猝死预警指标,恶性心律失常的检出仍有较大的实用意义。
2.2 QRS波群宽度
宽QRS患者心室不同步现象严重,导致心脏结构改变和收缩功能受损,与那些窄QRS波患者相比有较高的猝死率。心脏再同步化治疗(cardiac resynchronization therapy,CRT)的植入推荐与此有关。随着研究的深入,人们认识到机械不同步和心电不同步间并非完全相关,有研究显示QRS波群≥120 ms的CHF患者中,有30% ~40%无左室机械收缩不同步,相反,QRS波群正常或<120 ms的CHF患者中有27%存在左室机械不同步[8]。因此关于植入CRT的入选标准不再局限于心电图,临床上亦通过超声心动图在左、右室流出道部位分别测量左、右室射血前时间,并计算它们的差值来评估室间不同步;而室内不同步则主要通过组织多普勒成像(tissue Doppler image,TDI)来计算心室壁峰值收缩速度的差异,或者计算左室12节段收缩速度达峰时间的标准差来获得[9];另有研究认为超声提供的信息并不准确,MRI三维技术可以显示左心室机械激动顺序和最迟激动的心肌节段,但该项技术尚未广泛使用,而且由于MRI检查和CRT装置相矛盾,故其应用前景受到限制[10-11]。
2.3 TWA
TWA是反映心肌复级的过程。Klingenheben的研究显示:TWA在CHF患者中预测猝死的灵敏度、专一性、阴性和阳性预测值分别为100%、53%、100%和24%;TWA阳性者多数需植入ICD治疗,TWA阴性者则不一定要植入ICD,虽然MASTERⅠ试验对TWA或微伏T波电交替(microvolt TWA,MTWA)作为心力衰竭猝死危险分层提出质疑,但更多试验如ABCD研究、ALPHA研究或更多专家相信:TWA或MTWA与心源性猝死和致死性室性心律失常有关,其可以作为ICD治疗患者再发心律失常的独立预测因子[12-13]。随着MTWA与运动试验或长程心电图的结合,更进一步推动了该项检测指标的应用,是一个有希望用于心源性猝死危险分层的无创指标。但是我们也看到:TWA的检测受心率的影响明显,当心率在100~120次/min时预测的准确性最高,而且当有心房颤动、频发房性期前收缩、患者不能运动或难以达到目标心率时预测准确性下降,药物(如β受体阻滞剂)对MTWA的影响程度尚无定论等。
2.4 Tp-e 间期
Tp-e反映了由于3层心肌复极不一致造成的跨室壁离散度,临床观察发现恶性心律失常发生的增加与Tp-e增大有关。从电生理学看:Tp-e间期是左心室壁心外膜下心室肌层复极完毕到M细胞中层复极完毕的时间间期,其为心肌动作电位中复极2、3相代数和的一部分,另一个指标QT间期反映的是M细胞的激动时间(包括除极和复极),其覆盖了整个动作电位时间。Gupta提出的或 Tp-e/QT 可排除心率快慢和体质量变化对其产生的影响,较Tp-e有明显的优越性[14]。Tp-e/QT将反映跨壁离散时间在整个M细胞激动时间中的大小。其比值异常增大或减小,都将造成M细胞所在的心肌中层与内、外膜间巨大电位差,引发折返,产生心室颤动;Prasad等[15]发现健康人Tp-e/QT近似等于0.21,且心率为60~100次/min时相对稳定。苏显明等[16]的研究显示心源性猝死患者的 Tp-e/QT≥0.22者占60% ~71%,说明Tp-e/QT比值在预测心源性猝死发生方面可作为一个新指标,同时当Tp-e/QT值≤0.15时,也易发生心室颤动。因此Tp-e/QT值只适合处于合适的范围,由于目前Tp-e/QT比值的正常值未能确定,故临床推广尚有赖研究佐证。
3 心率减速力
自主神经紊乱是CHF的独立危险因素,其表现为交感神经功能亢进和迷走神经功能降低。其紊乱的程度与CHF的预后和病死率有密切关系。过去人们多关注交感神经亢进,现在认识到迷走神经下降的程度要大于交感神经亢进的程度,并且有了对迷走神经功能状态单独检测手段:心率减速力,其通过对动态心电图分析,定量评估受检者迷走神经张力的高低,进而筛选和预警猝死高危患者。Bauer等[17]的研究指出:在急性心肌梗死后的回顾性研究中,心率减速力的猝死敏感性为67.6%,不仅LVEF值≤30%者全部入选,而且在LVEF值>30%的患者中,心率减速力的敏感性亦达57.5%。心率减速力的检测克服了猝死指标不能定量评估的问题,且受干扰较少,并能把迷走神经和交感神经功能通过无创的方法区别开来,较心率变异性和窦性心率震荡等指标明显优越,但这种新方法同样需在窦性心律下测量,这在CHF伴有持续性心房颤动的患者中是一遗憾。
4 非特异性炎症标志物
C反应蛋白(CRP)是最主要的急性冠状动脉综合征(acute coronary syndrome,ACS)的炎性标志物。CRP并非ACS特有的标志物,只要体内其他部位有炎症存在,CRP均可升高,但CRP对ACS患者仍有独立的预测价值。Suzuki等[18]发现冠心病患者外周循环中与冠状动脉内的hsCRP水平几乎相同,而高浓度的CRP与薄纤维帽中粥样斑块的数量高度相关。而且像CRP这样的炎症因子不仅是疾病发作的表现,还可进一步造成机体的损伤,因此重视炎症因子对于预防猝死就有了极大的意义,大量临床研究表明:当ACS患者hsCRP>3 mg/L时提示预后不良,其血浆hsCRP水平与再发心绞痛和心肌梗死、猝死等心血管事件的危险性密切相关[19]。Anouk 等[20]研究提出:血浆CRP高表达和外周血淋巴细胞计数减少是急性心肌梗死后心肌破裂的独立预测因子,CRP为60 mg/L时,敏感性为79%,特异性为78%;淋巴细胞(lympholeukocyte cell,Lyc)比例为11%,敏感性为75%,特异性为75%。两者联合的新公式:CRP(mg/L)-10×Lyc(%),CRP和Lyc分别为急性心肌梗死发生96 h内CRP峰值和最低淋巴细胞占白细胞计数的百分数,其分值越低,表明急性心肌梗死后机械并发症发生的危险性越低;当分值为50时,敏感性为90%,特异性为83%。CHF患者尤其基础疾病为缺血性心肌病者病情反复的常见原因是冠状动脉事件的再次发生,因此反映炎症程度的CRP或hsCRP对于患者病情转归和猝死发生有明显预测价值,但我们也认识到CRP的特异性差,基因技术制成的多种易损斑块标志物的试剂盒的推广有望弥补这方面的缺憾。
5 多项指标联合评分模式
心力衰竭患者往往存在多种危险因素,它们相互作用,效果相互叠加,直接影响预后的好坏和猝死的风险。随着研究深入,多因素评分模式的出现为我们科学、全面、客观地评估心力衰竭提出了一种新的思路。
作为一种综合性指标,简单易行和实用可信是最大的优点,作为新的综合指标,MUSIC危险积分系统得到了广大专家的认可。在其研究的20个危险因素中,有5个危险因素:既往动脉硬化血管事件、左房>26 mm/m2、左束支传导阻滞或室内传导阻滞、非持续性室性心动过速或频发室性期前收缩和NT-proBNP>1 000 ng/mL可独立预测猝死风险增高。另外把其中的10个危险因素乘以相关系数后求和作为MUSIC危险积分(表1),积分范围是0~40,积分>20分的高危患者较<20分的低危患者,无论继发心脏死亡、泵衰竭死亡及猝死风险均增加约4倍[21]。
总之,心力衰竭患者发生猝死的风险是增加的,而发生致命性心律失常的因素并非单一的,不管是单一预测因素,还是综合因素评分都将有助于确定患者发生猝死的危险性。最简单有效的危险因素分层方法尚需大量的临床研究进行探索。CRT和ICD在心力衰竭和心源性猝死上的治疗极大地改善了心力衰竭患者的预后和猝死的预防,无创指标的开发和应用不仅用于猝死风险的评估,也可用于CRT和ICD治疗效果的评估。临床医生要以高度的责任感和警惕性,不失时机地采取各种有效的检测手段随访检查,熟练地识别各种发生猝死的危险迹象,采取有效的治疗措施才能及时准确地拯救生命,才能使心力衰竭时的心源性猝死的预防和治疗水平跃上新的台阶。
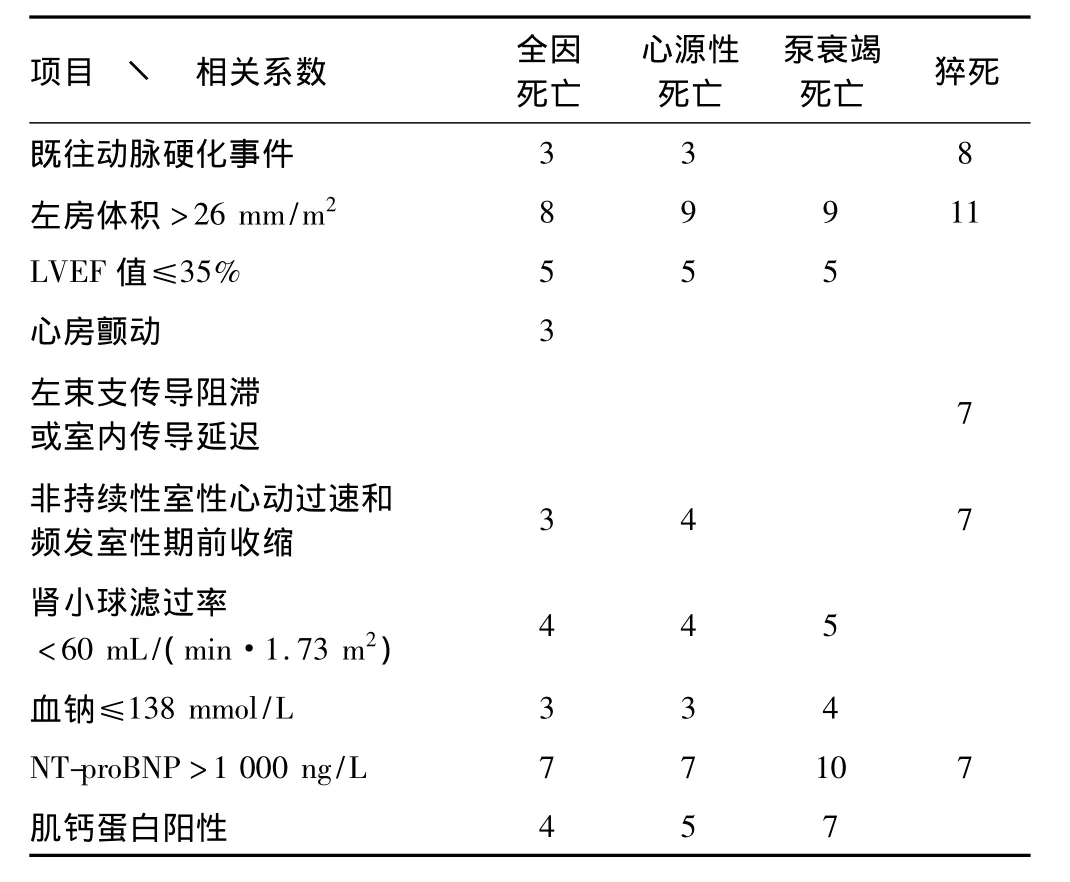
表1 MUSIC危险积分系统 分
[1]Hunt SA,Abraham WT,Chin MH,et al.2009 Focused update incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults.A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Developed in Collaboration With the International Society for Heart and Lung Transplantation[J].J Am Coll Cardiol,2009,53(15):e1-e90.
[2]McMurray JJ,Adamopoulos S,Anker SD,et al.ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012:The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology.Developed in collaboration with the Heart Failure Association(HFA)of the ESC[J].Eur Heart J,2012,33(14):1787-1847.
[3]Gorgels AP,Gijsbers C,de Vreede-Swagemakers J,et al.Out-of-hospital cardiac arrest—the relevance of heart failure.The Maastricht Circulatory Arrest Registry[J].Eur Heart J,2003,24(13):1204-1209.
[4]Rathi VK,Biedemann RW.Imaging of ventricular function by cardiovascular magnetic resonance[J].Curr Cardiol Rep,2004,6(1):55-61.
[5]Feinberg MS,Boyko V,Leor J,et al.Differential value of left atrial systolic and diastolic volumes as independent predictors of congestive heart failure or early death in acute myocardial infarction[J].Heart,2006,92(3):397-398.
[6]Tapanainen JM,Lindgren KS,Mäkikallio TH,et al.Natriuretic peptides as predictors of non-sudden and sudden cardiac death after acute myocardial infarc-tion in the beta-blocking era[J].J Am Coll Cardiol,2004,43(5):757-763.
[7]Doval HC,Nul DR,Grancelli HO,et al.Nonsustained ventricular tachycardia in severe heart failure.Independent marker of increased mortality due to sudden death.GESICA-GEMA Investigators[J].Circulation,1996,94(12):3198-3203.
[8]Yu CM,Lin H,Zhang Q,et al.High prevalence of left ventricular systolic and diastolic asynchrony in patients with congestive heart failure and normal QRS duration[J].Heart,2003,89(1):54-60.
[9]Vidal B,Sitges M,Marigliano A,et al.Optimizing the programation of cardiac resynchronization therapy devices in patients with heart failure and left bundle branch block[J].Am J Cardiol,2007,100(6):1002-1006.
[10]Kass DA.An epidemic of dyssynchrony:but what does it mean[J]?J Am Coll Cardiol,2008,51(1):12-17.
[11]Lardo AC,Abraham TP,Kass DA.Magnetic resonance imaging assessment of ventricular dyssynchrony:current and emerging concepts[J].J Am Coll Cardiol,2005,46(12):2223-2228.
[12]Klingenheben T,Ptaszynski P.Clinical significance of microvolt T-wave alternans[J].Herzschrittmacherther Elektrophysiol,2007,18(1):39-44.
[13]Klingenheben T.Microvolt T-wave alternans for arrhythmia risk stratification in left ventricular dysfunction:which patients benefit[J]?J Am Coll Cardiol,2007,50(2):174-175.
[14]Gupta P,Patel C,Patel H,et al.T(p-e)/QT ratio as an index of arrhythmogenesis[J].J Electrocardiol,2008,41(6):567-574.
[15]Prasad G,Chinmay P,Harsh P,et al.Tp-e/QT ratio as an index of arrhythmogenesis[J].J Electrocardiol,2008,41:567-574.
[16]苏显明,何亚军,马奕,等.心电图Tp-e/QT比值在预测心源性猝死及恶性心律失常中的意义[J].临床急诊杂志,2010,11(3):157-160.
[17]Bauer A,Barthel P,Müller A,et al.Risk prediction by heart rate turbulence and deceleration capacity in postinfarction patients with preserved left ventricular function retrospective analysis of 4 independent trials[J].J Electrocardiol,2009,42(6):597-601.
[18]Suzuki M,Saito M,Nagai T,et al.Systemic versus coronary levels of inflammation in acute coronary syndromes[J].Angiology,2006,57(4):459-463.
[19]Libby P,Okamoto Y,Rocha VZ,et al.Inflammation in atherosclerosis:transition from theory to practice[J].Circulation,2010,74(2):213-220.
[20]Anouk W,Andre ZL,Christine H,et al.Mechanical complications after myocardial infarction reliably predicted using C-reactive protein levels and lymphocytopenia[J].Cardiology,2003,99(1):25-31.
[21]Vazquez R,Bayes-Genis A,Cygankiewicz I,et al.The MUSIC Risk score:a simple method for predicting mortality in ambulatory patients with chronic heart failure[J].Eur Heart J,2009,30(9):1088-1096.
