情感障碍与患者围产期、胎儿期高危因素的相关性研究
2014-07-12段元东张心华杨志彩
段元东 张心华 杨志彩 周 翠
情感障碍与患者围产期、胎儿期高危因素的相关性研究
段元东1,2张心华1杨志彩2周 翠2
目的 探讨情感障碍与患者胎儿期、围产期高危因素的相关性。方法选取122例情感障碍患者为研究组,选取122例非精神障碍患者为对照组,对两组患者的围产期资料进行调查及对比分析。结果两组患者在母孕期精神状况、母孕期接触有毒物质、母孕期感冒史、母孕期并发症、母生产期并发症、新生儿期并发症、家族史等方面,差异有统计学意义(P<0.05)。而母孕期感冒史、母生产期并发症、阳性家族史是情感障碍患者患病的的高危因素(P<0.05)。结论情感障碍与患者围产期、胎儿期高危因素有密切相关性。
情感障碍 围产期 胎儿期 高危因素
近年来 ,国外许多研究[1~3]证实,胎儿期和围产期不利的环境因素特别是产科并发症(Obstetric Complications,OCs)与精神分裂症发病有密切的关系,但是关于胎儿期和围产期的危险因素与情感障碍的关系研究的比较少。Preti A等[4]发现抑郁障碍患者的胎龄比对照组显著为短,产科并发症显著多于对照组。Thompson C等[5]报道婴儿体质量过低增加成长后抑郁障碍的发病风险(P<0.001)。为了进一步探讨情感障碍与患者胎儿期、围产期的危险因素的关系,通过情感障碍患者在胎儿期和围产期是否接触到危险因素进行了病例对照的相关性研究。
1 对象与方法
1.1 对象 为2012年9月~2013年12月在我院精神科住院的情感障碍患者128例为研究组,全部病例由本专业主治医师以上资历医生给予明确诊断,诊断符合中国精神障碍分类与诊断标准第三版修订版(CCMD-3)心境障碍的诊断标准。对照组分别来自同一医院同期其他科室(入院日期相差小于2个月)住院的非精神障碍患者130例为对照组,并与研究组按性别、年龄(±3岁)、居住地(农村、城市)、文化程度、母孕年龄等配比。经调查问卷采访,研究组回收有效问卷122例,应答率为95.3%,平均年龄(50.50± 13.14)岁。对照组回收有效问卷122例,应答率为93.8%,平均年龄(48.00±12.82)岁。研究组与对照组在应答率、性别、居住地、受教育程度、母孕年龄各因素差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 研究流程 采用回顾性病例-对照研究方法,调查出122例情感障碍患者,另选122例同期其他临床科室住院的非精神障碍患者作对照。自行设计问卷调查表,内容包括一般情况、生产时母亲年龄、出生胎次、出生季节、母孕期营养(生活水平、家庭条件)、精神状况(包括围产期精神障碍及既往有精神异常在围产期复发)、感冒、接触到有害物质(毒物或化学物质)、孕期并发症(包括阴道出血、高血压、子痫、糖尿病、发热、贫血、羊水过多或过少、外伤史等)、母生产并发症(包括早产、过期产、产程延长、胎膜早破、脐带脱垂或绕颈、难产、剖腹产、产钳或抬头吸引助产等)、新生儿期并发症(包括抽风、病理性黄疸、紫绀、呼吸急促或吸氧、头颅变形等选项)、家族史等。调查采用电话或面谈方式采访患者父母或其直系亲属,调查问卷由研究者及同事1名协助完成。
1.2.2 统计分析 由经过专业培训的人员对调查资料按统一标准进行整理核对后,采取双人双机录入。使用Excel 2003建立数据库并转入SPSS17.0软件进行统计分析。计数资料采用率、构成比进行描述,率的比较采用χ2检验。计量资料采用均数±标准差进行描述,并进行正态性和方差齐性检验,均服从正态分布,均数间的比较用t检验。以α=0.05为检验水准。采用Logistic回归分析数据,用向后法逐步筛选变量。
2 结果
2.1 两组在围产期高危因素的单因素分析 单因素分析结果显示,研究组与对照组在母孕期精神状况、母孕期接触有毒物质、母孕期感冒史、母孕期并发症、母生产期并发症、新生儿期并发症、家族史方面,差异有统计学意义(P<0.05)。见表1。

表1 两组围产期高危因素的单因素分析[n(%)]
2.2 研究组在围产期高危因素的Logistic回归分析将上述单因素分析有统计学意义的项目,以是否患有情感障碍为因变量作Logistic回归,结果显示母孕期感冒史、母生产期并发症、阳性家族史是情感障碍患者围产期独立存在的高危因素(P<0.05)。见表2。
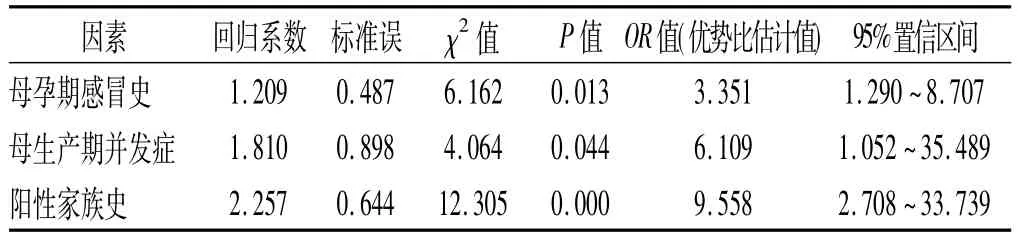
表2 研究组与对照组围产期高危因素的Logistic回归分析
3 讨论
本研究应用了规范的病例对照研究方法,研究组与对照组在应答率、性别、居住地、受教育时间、母孕年龄上差异无统计学意义(P>0.05),说明研究组与对照组有很好的可比性。
本研究显示,研究组比对照组有更多的胎儿期和围产期高危因素发生率。根据Logistic回归分析结果显示,母孕期感冒史、母生产期并发症和阳性家族史是情感障碍患者患病在围生期的高危因素。
徐佳军等[6]报道,产科并发症可能会增加成长后患抑郁障碍的风险。Brown AS等[7]报道,妊娠3~6个月时母亲营养不良导致胎儿成长后出现心境障碍的风险大大增加。产科并发症评分过高提示胎儿可能营养不良,均与日后的情感障碍的发生可能有关。本研究显示,研究组有更高的产科并发症发生率,孕生产期并发症达到统计学意义。而母孕期并发症、新生儿并发症及母孕期接触有毒物质等因素和对照组对比,结果均有显著性差异(P<0.05),与上述研究者报道结果基本一致。分析原因可能是,母孕期并发症、新生儿并发症及母孕期接触有毒物质可能会对胎儿的神经系统发育产生一些细微且重要的不良影响,从而导致了个体成年后情感障碍患病风险的增加,虽然目前医疗卫生水平及生活水平的逐渐提高,以及孕期保健改善及新生儿期并发症的治疗效果更好,但这种不良影响仍然存在,但具体影响机制需要更大样本量及其他学科的综合性研究来进行进一步研讨。
美国最新研究表明,妊娠期流感可能为后代双相情感障碍的危险因素之一,预防妊娠期流感可能降低后代双相情感障碍风险。结果显示,在妊娠期间的任何时间,孕母流感暴露后双相情感障碍的风险均显著升高近4倍[8]。本研究显示,研究组较对照组在妊娠期有更多的感冒发生率,孕母患感冒后其子女暴露风险提高(OR>3)。
综上所述,情感障碍患者胎儿期和围产期危险因素的高发说明情感障碍发病不能单纯以一种或几种危险因素解释,胎儿期、围产期的各种环境因素与其发病有着密切的联系。在情感障碍的预防工作中,胎儿期、围产期存在危险因素者为情感障碍的高危人群,应加强对这部分人群的防治,而广大的精神科医生应当加强社会责任心,加强孕期及围产期指导。
[1] Hultman CM,Ohman A,Cnattingius S,et al.Perinatal and neonayal risk factors for schizophrenia[J].Br J Psychiatry,1997,(170):128-133
[2] Geddes JR,Lawrie SM.Obstetric complications and schizophrenia: a meta analysis[J].Br J Psychiatry,1995,167(6):786-793
[3] Roy MA.Epidemiological and clinical correlates of familial and sporadic schizophrenia[J].Acta psychiatr scand,1994,89(5):324-328
[4] Preti A,Cardascial L,Zen T,et al.Obstetric complications in patients with depression population base control study[J].J Affect disord,2000,61:101-106
[5] Thompson C,Syddall H,Rodin I,et al.Birth weight and the risk of depressive disorder in late life[J].Br J Psychiatry,2001,179:450-455
[6] 徐佳军,段鑫,杨彦春.产科并发症和抑郁障碍的相关性研究[J].临床精神医学杂志,2007,17(6):390-391
[7] Brown AS,Susser ES,Lin SP,et al.Increased risk of affective disorders in males after second trimester prenatal exposure to the Dutch hunger winter of 1944-45[J].Br J Psychiatry,1995,166(5):601-606
[8] Parboosing R,Bao Y,Shen L,et al.Gestational influenza and bipolardisorderin adultoffspring[J]. JAMA Psychiatry,2013,70(7):677-685
Correlation study of perinatal and fetal risk factors with mood disorder.
DUAN Yuandong,ZHANG Xinhua,YANG Zhicai,et al.
Department of Medical Psychology and Psychiatry,Qingdao University Medical College,Qingdao 266003,China
Objective To explore the correlation of perinatal and fetal risk factors with mood disorder.Methods122 patients with mood disorder(study group)and 122 patients without mental disorder(control group)were recruited in the study. They were assessed with self-designed questionnaire to obtain their perinatal and fetal informations.ResultsThere were significant differences between two groups in mother's mental state during pregnancy,poison contact history during pregnancy,history of cold during pregnancy,complications during pregnancy,complications during parturition,complications during neonatal period,family history of mood disorder(P<0.05).Logistic regression analysis indicated that risk factors of mood disorder included history of cold during pregnancy,complications during parturition and positive family history of mood disorder (P<0.05).ConclusionMood disorder is closely correlated with some risk factors in perinatal and fetal period.
Mood disorder Perinatal period Fetal period Risk factors
R749.4
A
1009-7201(2014)-03-0192-02
10.3969/j.issn.1009-7201.2014.03.010
2014-04-04)
1.266003山东青岛,青岛大学医学院医学心理学与精神病学教研室 2.山东省青州荣军医院
张心华,E-mail:xhzhang87@126.com
