我院2013年住院患者抗菌药物联合使用情况分析
2014-06-23张蓓陈禾凤石浩强
张蓓+陈禾凤+石浩强
摘 要 目的:了解我院2013年住院患者抗菌药物联合应用的现状,为临床合理使用抗菌药物提供建议。方法:对我院血液科、消化科、胸外科和骨科一病区2013年1-12月静脉药物配置中心输液单进行随机抽样和回顾性分析。结果:在445份病例中,260例使用抗菌药物,其中113例为联合使用抗菌药物。结论:住院患者抗菌药物联合使用情况基本合理,但仍需改进管理。
关键词 抗菌药物 联合应用 回顾性分析
中图分类号:R978; R969.3 文献标识码:C 文章编号:1006-1533(2014)11-0025-04
Analysis of the combined utilization of
antibacterial agents in inpatients in our hospital in 2013
ZHANG Bei*, CHEN Hefeng, SHI Haoqiang**
(Department of Pharmacy, Ruijin Hospital, School of Medicine, Shanghai Jiao Tong University, Shanghai 200025, China)
ABSTRACT Objective: To understand the status of the combined utilization of antibacterial agents in inpatients in our hospital in 2013 so as to provide recommendations for the clinical rational use of antibiotics. Methods: Four hundred and forty-five samples were randomly chosen from the PIVAS transfusion lists and retrospectively analyzed. Results: Two hundred and sixty patients were treated by antibacterial agents, of which 113 cases were the combined utilization of antibacterial agents. Conclusion: Generally speaking, the situation for the combination use of antimicrobial agents in inpatient is basically reasonable, but management still needs to be improved.
KEY WORDS antibacterial agents; combined utilization; retrospective analysis
抗菌药物是临床应用最为广泛的药物之一,近年来,由于不合理使用,尤其是广谱抗菌药物的滥用以及细菌间耐药基因的转导,细菌耐药菌株逐年上升,耐药性已变得更为严重和复杂,从而导致很多抗菌药物疗效下降,甚至出现了携带所谓新德里金属-β-内酰胺酶-1的超级细菌[1]。这一系列感染与抗感染的问题已严重困扰全世界的医务工作者。因此,如何安全、有效地联合使用抗菌药物以增强抗菌作用、降低药物毒性、延缓或避免耐药菌株的产生,延长抗菌药物的使用寿命,对临床控制感染具有重要意义[2]。为了解我院2013年住院患者抗菌药物联合应用的现状,本文对我院血液科、消化科、胸外科和骨科一病区2013年1-12月所有静脉药物配置中心输液单进行随机抽样和回顾性分析,以便为临床合理使用抗菌药物提供建议。
1 资料与方法
1.1 资料来源
从我院2013年1-12月的血液科、消化科、胸外科和骨科一病区的所有出院患者病历中,计算机随机抽取住院患者病历445例(血液科171例,消化科115例,胸外科62例,骨科一病区97例)及其静脉药物集中调配的输液单共计13 494张(血液科5 068张,消化科3 777张,胸外科3 091张,骨科一病区1 558张)进行分析,其中男性244例,女性201例;年龄6~89岁。
1.2 方法
采用回顾性分析调查方法,调查内容包括科别、病历号、患者性别、年龄、出入院时间、诊断、过敏史、用药目的以及抗菌药物名称、剂型、种类、用量、使用天数。纳入统计的抗菌药物为静脉用抗菌药物和抗真菌药物,不包括抗病毒药物、抗结核药物和抗寄生虫药物。以我国《抗菌药物临床应用指导原则》、《中华人民共和国药典临床用药须知(化学药和生物制品卷)》(2010年版)[3]、药品说明书以及大通医药信息技术有限公司大医通软件为参考,对抗菌药物联合使用的相互作用进行合理性评价。若联用后降低药物疗效、增加毒副作用、产生相互拮抗或无协同即为不合理联用。
2 结果
2.1 抗菌药物使用率情况
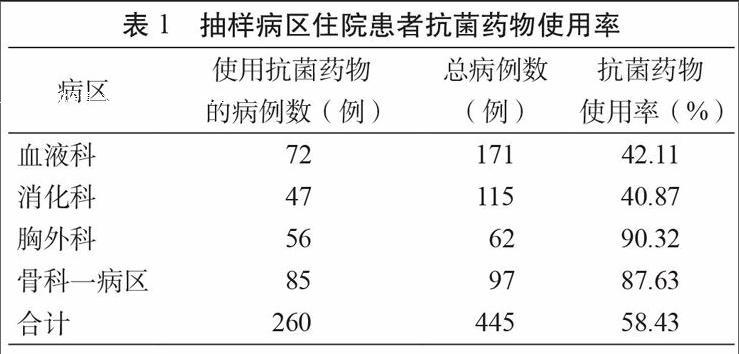
本次抽取的445例病例中,使用抗菌药物的病例260例,占58.43%(表1)。根据《2013年全国抗菌药物临床应用专项整治活动方案》中综合医院住院患者抗菌药物使用率不超过 60%的规定[4],我院血液科、消化科、胸外科和骨科一病区住院患者抗菌药物的平均使用率基本达标。
2.2 抗菌药物联合应用情况
2.2.1 基本情况
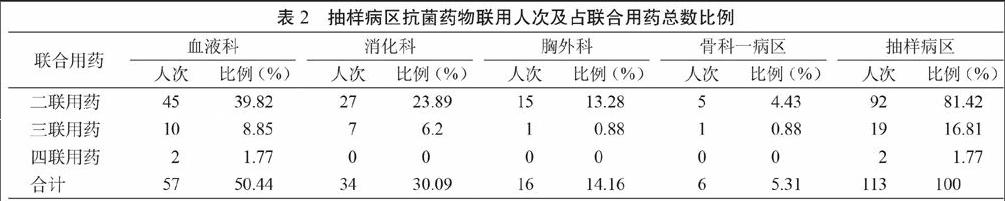
260例使用抗菌药物的病例中共计113例(43.46%)为联合使用抗菌药物,其中二联用药、三联用药、四联用药分别为92例、19例和2例(表2)。
2.2.2 抗菌药物联合应用合理性分析
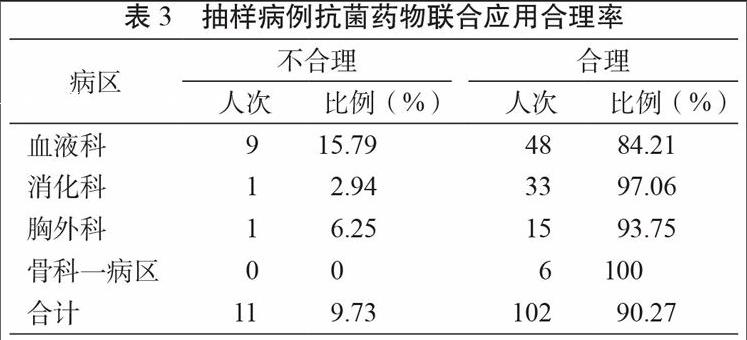
本次抽样结果显示,抗菌药物合理联用102例(90.27%),不合理联用11例(9.73%)(表3)。不合理联用中,7例为毒副作用增加,2例为无协同联用,2例为降低药物疗效(表4)。其中,9例二联用药、1例三联用药和1例四联用药为不合理联用。
3 讨论分析
我院本次抽样的抗菌药物使用率为58.43%,能够达到国家2013年对综合医院住院患者抗菌药物使用率不超过60%的规定[4],但与世界卫生组织要求的30%还相差甚远。在使用抗菌药物的260份抽样病例中联合用药达43.46%,高于全国医院32.04%的平均水平[5]。其中,79.17%的血液科病例以及72.34%的消化科病例为联合用药,远高于胸外科病区28.57%和骨科一病区7.06%的抗菌药物联合使用率。究其原因,一方面是由于临床可能存在一定的抗菌药物不合理使用,另一方面则是此次抽查的病区患者疾病特性。胸外和骨科病区属于手术科室,虽然多为I类切口,但由于牵涉心、肺等重要器官,术前、中、后均需预防使用抗菌药物;而血液科和消化科多为血液疾病及肝硬化患者,免疫功能较差,易感染,因而抗菌药物使用率较高。
抗菌药物的合理联用首先需考虑药物之间的相互作用,具体包括药动学、药效学和药剂学3个方面。其中药动学指药物在体内的吸收、分布、代谢和消除过程;药效学可表现为协同、相加、无关、拮抗4种作用;药剂学一般针对静脉用药而言,包括物理或化学相互作用。
63.64%的不合理联用增加了药物毒副作用,且均为增加肾毒性,其中使用的氨基糖苷类抗生素(如阿米卡星、妥布霉素等)以及糖肽类抗生素均有耳、肾毒性,第一代头孢菌素也具有一定肾毒性,应尽量避免同时使用。
同类抗感染药物如头孢他啶与头孢吡肟分别为第三代和第四代头孢菌素,二者的抗菌谱接近。头孢吡肟是呈电中性的两性离子,具有高度水溶性,能较快穿透细胞膜微孔蛋白通道,从而迅速在细菌体内达到较高浓度,对肠杆菌科菌的敏感率较高,仅次于亚胺培南,尤其对以阴沟肠杆菌为代表的肠杆菌属菌,头孢吡肟的敏感率远高于第三代头孢菌素中最优的头孢他啶,敏感率约高20%。另外,头孢吡肟对超广谱β-内酰胺酶的稳定性比第三代头孢菌素更强。因此,将头孢他啶与头孢吡肟或头孢哌酮-舒巴坦钠联用并无协同作用,毫无意义。
理论上青霉素类和氨基糖苷类均为杀菌剂,前者作为繁殖期杀菌剂可使细菌细胞壁缺损,利于后者进入细胞阻碍细菌蛋白质的合成。不同的是氨基糖苷类对静止期细菌亦有较强作用。对于自体瓣膜的感染性心内膜炎,2009年欧洲心脏协会推荐经验性治疗方案,即为氨苄西林舒巴坦钠或阿莫西林钠克拉维酸钾联合庆大霉素[6]。另外,联合用药可降低氨基糖苷类抗生素在肾皮质的含量,减小其肾毒性。然而也有研究显示两者联用没有协同作用,甚至对产氨基糖苷磷酸转移酶的粪链球菌而言,阿米卡星与青霉素联用产生拮抗作用[7]。但二者有配伍禁忌,需分开使用。
根据《抗菌药物临床应用指导原则》,抗菌药物合理联合应用除了需考虑药物联用时是否有协同抗菌作用,尽量减少其毒性反应之外,还需联合临床实际考虑抗菌药物的应用指征,如免疫缺陷者的严重感染、单一药物不能控制的混合重症感染、易产生耐药性的感染等[3]。
对确实情况所需的联合用药,如万古霉素与氨基糖苷类联用,抗菌谱可覆盖革兰阳性菌及阴性菌,但会增加肾毒性等毒副作用的矛盾,实际操作时需密切监测患者肾功能指标以及是否听力功能减退。同时,对于有真菌感染或真菌感染风险而需使用氟康唑等抗真菌药物的患者,还应定期监测肝功能指标。对说明书有配伍禁忌或拮抗作用的联合用药,则需注意用药时间,间隔分开用药。而同类药物重复用药可从HIS系统设置障碍,从源头杜绝错误联用的发生。
4 结语
目前,我院静脉配置中心审方仅能对单袋输液进行配伍禁忌、药物相互作用的审核,而同一患者所用的多种药物联用情况则需事后点评分析。就药物疗效、相互作用、不良反应等方面而言,本次住院患者抗菌药物联合使用抽样情况基本合理,但仍需改进。一方面,抗菌药物应用需有更明确的临床指征,配合药敏试验等选择最有效的药物组合。同时,联用药物种类不宜过多,疗程不宜过长。另一方面,药物选用还需根据临床实际情况,权衡利弊。
随着药师功能的转变,临床药师作为治疗团队中的一名专业人员,更应积极参与临床抗菌药物合理使用的工作中,利用自身专业知识优化药物治疗方案,最大程度发挥药物治疗作用,减少或预防药物不良反应,延缓细菌耐药,从而实现用药的安全、合理、有效、经济[8]。
参考文献
[1] Kumarasamy KK, Toleman MA, Walsh TR, et al. Emergence of a new antibiotic resistance mechanism in India, Pakistan, and the UK: a molecular, biological, and epidemiological study[J]. Lancet Infect Dis, 2010, 10(9): 597- 602.
[2] 贾公孚, 谢惠民. 临床药物新用联用大全[M]. 2版. 北京: 人民卫生出版社, 2006: 12.
[3] 国家药典委员会. 中华人民共和国药典临床用药须知:化学药和生物制品卷(2010年版)[M]. 北京: 中国医药科技出版社, 2011: 622-807.
[4] 中华人民共和国国家卫生和计划生育委员会. 关于进一步开展全国抗菌药物临床应用专项整治活动的通知[EB/OL]. (2013-05-06)[2014-03-02]. http://www.moh.gov.cn/mohyzs/s3585/201305/6042979f05cf49609e96410d7314ecae.shtml.
[5] 吴安华, 李春辉, 文毛细, 等. 2010年中国740所医院住院患者抗菌药物日使用率调查[J]. 中国感染控制杂志, 2012, 11(1): 7-11.
[6] 施仲伟. 从最新指南看感染性心内膜炎防治策略重大改变[J]. 中国处方药, 2009, 92(11): 36-39.
[7] 王金有. 临床常见的抗菌药物联合应用探索[J]. 中外医疗, 2009(1): 83.
[8] 贾丹, 褚燕琦, 王育琴. 临床药师与抗菌药物合理应用[J]. 中国执业药师, 2012, 9(6): 49-56.
(收稿日期:2014-03-17)
