内镜下胃造瘘术在胃肠内营养的临床应用*
2014-06-13骆国才廖利春
骆国才 廖利春 杨 兵
(1.深圳市龙岗区坪地人民医院消化内科; 2.深圳市坪山新区妇保院消化内科;3.深圳市第九人民医院(龙岗区中心医院)消化内科,广东 深圳 518000)
临床对于吞咽功能障碍、咽麻痹、进食困难患者常用的肠内营养方法包括鼻饲、胃造瘘术等,营养支持效果显著。然而近年研究发现,鼻饲易引发吸入性肺炎,中途拔管率高,不利于长期营养支持;而传统的胃造瘘需在全麻下实施开腹手术,创伤较大,术后出血、感染发生率高[1]。经皮内镜下胃造瘘术(percutaneous endoscopic gastrostomy,PEG)在国外胃肠内营养支持中使用已有30年历史,具有创伤小、患者耐受性高、并发症少等优点,其近年在我国危重病患者营养支持中的使用渐趋普遍。本文对48例因危重疾病致进食困难、咽麻痹的患者实施PEG胃肠内营养支持,效果显著,现报道如下。
1 资料与方法
1.1一般资料 96例均为自2011年1月-2013年12月在本院实施肠内营养支持的患者,入院时胃肠功能均正常,但由于危重疾病的影响导致经口进食困难,已将合并上消化道完全梗阻、胃部肿瘤、门脉高压、肝、肾功能衰竭者剔除。将96例患者按随机数字表法分为两组,对照组48例,男29例,女19例;年龄30~64岁,平均(51.8±6.7)岁;原发病:颅脑损伤14例,脑卒中14例,食管穿孔11例,高位食管癌5例,咽喉、口腔大手术4例;轻度昏迷25例,重度昏迷23例。观察组48例,男30例,女18例;年龄27~63岁,平均(50.8±6.2)岁;原发病:颅脑损伤15例,脑卒中13例,食管穿孔10例,高位食管癌6例,咽喉、口腔大手术4例;轻度昏迷20例,重度昏迷28例。两组一般资料对比无统计学意义(P>0.05),具有可比性。
1.2营养支持方法
1.2.1仪器设备 Pentax Epk-1000电子胃镜(日本宾得Pentax公司生产),PEG-24-PULL,SD-7P-1圈套器(美国Wilson-Cook公司生产),复尔凯鼻胃管(荷兰纽迪希亚出口有限公司生产)。
1.2.2观察组实施PEG胃肠内营养支持。患者取平卧位,常规皮肤消毒,铺巾、1%利多卡因局麻,常规方法经口插入胃镜,利用胃镜光源确定穿刺点。切开皮肤,用16号胃壁固定器套管针垂直刺入胃内,胃镜确认固定器刺入充气胃腔,拔出针芯,将环形导丝插入固定器,插入圈套器,套紧环形导丝,拔出固定器使缝线经两管心诱导至体外,于腹壁处结扎,良好固定腹壁和胃壁。牵拉腹壁侧环形导丝,将造瘘管自口腔、食管、贲门直达胃内,由腹壁造瘘口拉出。再次进镜查看造瘘管头与胃壁接触是否适当,造瘘管、连接头是否固定稳固。最后用绷带于腹壁固定造瘘管。术后8~10 h若无不良反应产生则可注入少量食物,注入量由少到多,第1次100~150 ml,后逐渐增大至300~500 ml,3~5次/d。
1.2.3对照组实施鼻胃管鼻饲胃肠内营养支持。患者取斜坡卧位或仰卧位,清洁鼻腔,将鼻胃管经鼻腔插入直至胃腔,患者清醒时嘱其作吞咽动作;昏迷患者则将其头部略向前倾,缓慢插入鼻胃管。到咽喉部时约14~16 cm,插入胃内时约50~60 cm。经胃管注入10~30 ml空气,若经听诊器于上中腹部闻及气过水音,则可证实鼻胃管已成功置于胃内。术后12 h无异常可注入流质食物,注入量300~500 ml,3~5次/d。
1.3观察指标 检测术前1d、术后7d、14d血清前白蛋白、白蛋白、血红蛋白、淋巴细胞、白细胞等营养学指标,并计算患者体质量指数(body mass index,BMI);观察两组术后气腹、鼻粘膜损伤、上消化道出血、呕吐、误吸、腹泻、吸入性肺炎等并发症发生情况;记录患者术后入住ICU的时间。

2 结 果
2.1治疗效果 观察组46例一次完成造瘘术,2例因腹壁皮下脂肪层较厚,穿刺针全部进入腹腔后仍未到达胃腔而致手术失败,更换穿刺位置及穿刺针后手术成功;术后入住ICU(2.76±0.28)d;2例颅脑损伤患者术后14d内死亡。对照组43例一次置管成功,3例需重新置管;术后入住ICU(3.16±0.43)d;2例颅脑损伤,1例食管癌患者术后14d内死亡。两组ICU入住时间比较差异有统计学意义(t=5.4008,P<0.01)。
2.2术前、术后营养指标变化 两组术前血清前白蛋白、白蛋白、血红蛋白、淋巴细胞、白细胞、BMI等营养学指标比较差异无统计学意义(P>0.05);两组术后上述营养学指标均较术前有所改善(P<0.05),但术后7d、14d观察组白细胞计数小于对照组(P<0.05),其余指标均高于对照组(P<0.05或P<0.01),见表1。
2.3并发症发生率 术后两组均未发生导管阻塞、感染、胃肠瘘、腹膜炎等并发症,以气腹、鼻粘膜损伤、消化系统症状为主,观察组并发症发生率低于对照组(P<0.05),见表2。
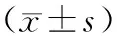
表1 两组术前、术后营养学指标变化比较

表2 两组术后并发症发生率比较
3 讨 论
肠内营养是危重疾病所致的吞咽功能障碍、咽麻痹患者营养支持的主要方法,可为患者提供充足营养,增强抵抗力,缩短康复时间。鼻胃管鼻饲是目前临床最常用的胃肠内营养支持方法,其具有疗效显著,操作简单、费用低等优点。然而长期鼻饲易引发鼻粘膜损伤、鼻窦炎及吸入性肺炎等并发症,影响患者预后。程志娟等[2]研究报道,鼻胃管鼻饲继发鼻窦炎、吸入性肺炎、反流性食管炎的发生率分别为13.6%、19.6%、15.5%,6个月内因并发症拔管率可达32.8%。本研究中,实施鼻饲胃肠内营养支持的对照组术后并发症发生率高达35.42%,与文献报道基本相符,提示鼻饲胃肠内营养支持并发症较多,临床应探寻更加安全、可靠的营养支持方法。
经皮内镜下胃造瘘术自1979年应用至今,技术已相当成熟,并成为国外胃肠内营养支持的主要手段。近年来其在我国临床使用逐渐增多,普遍认为其适用于各种运动神经元性疾病和脑血管意外、脑外伤、脑干炎症、变性、肿瘤等所致的咽麻痹、进食困难、喝水呛咳和鼻饲引起的吸入性肺炎,以及难以控制的感染、鼻管不能耐受无法经口进食患者的营养支持[3-4]。但临床对于其禁忌症、安全性报道较少。
经皮内镜下胃造瘘术是在胃镜的引导下,先将腹壁与胃壁缝合固定,再作造瘘口穿刺,直接置入造瘘管,其操作准确,能够保持肠道黏膜功能结构的完整性,保持肠道与肝脏的血流量,避免肠道黏膜萎缩,有利于人体正常消化道吸收。同时,营养物质经门静脉系统直接传送到肝脏,使得吸收、代谢更加符合生理要求。此外,胃造瘘术使用较大管腔的胃管,可“进食”富含纤维素的膳食营养制剂,从营养供给上看更为全面,患者易于接受。Leanne等[5]研究报道,对重型颅脑损伤患者实施经皮内镜下胃造瘘术胃肠内营养支持7~10d后,患者血红蛋白、白蛋白、前白蛋白等营养指标较术前显著升高(P<0.01)。本研究中,观察组术后7d、14d血红蛋白、白蛋白、前白蛋白水平均高于术前及对照组(P<0.05或P<0.01),与文献报道基本相符,证实经皮内镜下胃造瘘术营养支持效果显著,可增强肝脏蛋白质合成能力,为机体提供了更多用于修复所需的蛋白质及能量,使机体的营养状态得到改善。Varut[6]研究报道,在同等热量及氮水平治疗的情况下,经皮内镜下胃造瘘术营养支持患者体质量增加、氮滞留均优于鼻饲组(P<0.05)。本研究中,观察组术后7d、14d BMI均大于对照组(P<0.05),与文献报道基本相符,说明经皮内镜下胃造瘘术营养支持效果优于鼻饲法。淋巴细胞总数、白细胞总数是间接反映患者营养状况的指标,当淋巴细胞总数<1.5×109/L时提示患者免疫力功能低下,有贫血、营养不良可能,并可作为其留在重症监护室的客观指标。本研究中,观察组术后7d、14d淋巴细胞、白细胞计数改善优于对照组(P<0.05),说明经皮内镜下胃造瘘术能满足患者对营养的需求,免疫力提升效果优于鼻饲法。
经皮内镜下胃造瘘术胃壁固定器的穿刺针仅为0.88 mm,穿刺时对组织的创伤较小,术后气腹、出血、造瘘口感染等并发症少。盛显仓等[7]研究报道,经皮内镜下胃造瘘术并发症发生率及死亡率分别为10%、6%。徐沛纯等[8]研究报道,对15例进食困难患者实施经皮内镜下胃造瘘术胃肠内营养支持,无1例发生手术相关的死亡和消化道瘘或穿孔等严重并发症。本研究中,观察组术后两组均未发生导管阻塞、感染、胃肠瘘、腹膜炎等并发症,仅1例发生气腹、1例上消化道出血、3例呕吐、2例腹泻及误吸。鼻胃管鼻饲由于在置管过程中鼻胃管持续刺激咽喉部,患者常因咽喉部不适难以忍受频频出现烦躁情绪,要求拔管,有的甚至自行拔管,导致肠内营养供给中断,需要再次插入鼻胃管。鼻饲法反复拔管、插管过程中容易对患者鼻窦粘膜造成损伤,引起呼吸道感染,吸入性肺炎、误吸等。吴志强等[ 9]研究报道,鼻饲法术后鼻粘膜损伤、鼻窦炎、误吸、吸入性肺炎发生率可达25%~60%,显著高于经皮内镜下胃造瘘术的6%~20%。本研究中,观察组术后并发症发生率为14.58%,低于对照组的35.42%,说明经皮内镜下胃造瘘术并发症少。
[1] 武桂琴,樊超强,张选平,等.经皮内镜下胃造瘘术的临床应用价值[J].局解手术学杂志,2013,22(1):40-42.
[2] 程志娟.食管、贲门癌术后鼻胃肠营养管的应用及护理[J].江苏医药,2009,35(4):493.
[3] Shinji N,Hiroshi A,Motoshi H,et al. Inhibitory effects of carbon dioxide insufflation on pneumoperitoneum and bowel distension after percutaneous endoscopic gastrostomy[J]. World Journal of Gastroenterology,2012,18(27):3565-3570.
[4] 钟名荣,索标,张永红,等.经皮穿刺内镜下胃造瘘术和空肠造瘘术的临床应用[J].中国内镜杂志,2010,16(4):389-391.
[5] Leanne S,Robert JL. Nutritional support teams increase percutaneous endoscopic gastrostomy uptake in motor neuron disease[J]. World Journal of Gastroenterology,2012,18(44):6461-6467.
[6] Varut L. Percutaneous endoscopic gastrostomy tube replacement:A simple procedure[J]. World Journal of Gastrointestinal Endoscopy,2013,5(1):14-18.
[7] 盛显仓,屠玲丽.经皮胃镜直视下胃造瘘20例临床报告[J].中国微创外科杂志,2010,10(4):375-376.
[8] 徐沛纯,刘梅娟,王凤红,等.经皮内镜下胃造瘘术术后并发症护理的研究现状[J].现代消化及介入诊疗,2011,16(6):392-394.
[9] 吴志强,殷健,侯鹏,等.胃镜引导下经皮胃空肠造瘘在胃肠病中应用临床观察[J].中华临床医师杂志:电子版,2011,5(20):6164.
