人工肝支持系统联合熊去氧胆酸治疗急性重型戊型肝炎的临床分析
2014-06-05张洋
张 洋
(枣庄市立医院感染肝病科,山东 枣庄 277102)
人工肝支持系统联合熊去氧胆酸治疗急性重型戊型肝炎的临床分析
张 洋
(枣庄市立医院感染肝病科,山东 枣庄 277102)
目的拟对急性重型戊型肝炎患者人工肝治疗后总胆红素指标及各临床指标进行研究,观察治疗前后临床症状、体征、血生化指标的变化,探讨人工肝-血浆置换(PE)和熊去氧胆酸联合治疗急性重型戊型肝炎的疗效,为临床治疗急性重型戊型肝炎提供客观依据。方法选择96例患者随机分为三组,所有患者入院后常规检测血生化、血常规、凝血酶原时间、心电图和腹部B超等。每次人工肝治疗前(当日晨空腹)后(次日晨空腹)抽血检测生化全套、凝血酶原时间等指标,分析术后总胆红素的清除率及凝血酶原时间改变。同时观察患者临床症状、体征变化。结果A组及B组患者每次经过PE治疗后临床症状均有不同程度的缓解,乏力及恶心、腹胀症状减轻,食欲增加。PE治疗前后A组及B组多数患者胆红素明显下降,白蛋白有所增加,凝血酶原时间缩短,胆碱酯酶数值上升,经t检验治疗前后有高度显著的差异性(P<0.01)。PE治疗2周后A、B治疗组和对照组C组之间比较,A组、B组、C组患者治疗后总有效率分别为23%、29%,8%,B组高于A组,明显高于C组,经统计学χ2检验有显著差异性(P<0.001)。结论人工肝-血浆置换治疗后多数临床症状均经迅速缓解,术后检测血清胆红素明显降低、凝血酶原时间缩短、胆碱脂酶活力增加,提示肝脏功能改善明显。另外总有效率B组高于A组,提示加用熊去氧胆酸口服具有更好的保护肝细胞,促进胆汁排泄的作用。
人工肝;戊型肝炎;熊去氧胆酸
戊型肝炎是由戊肝病毒经口-粪途径传播的引起消化道症状的肝病,特点是起病急,症状重,病程时间长[1]。特别是老年感染戊型肝炎的患者,发病年龄偏大,并发症较多,病死率较高。其肝细胞损害严重,黄疸多持续加深,有非常明显的消化道症状,除了内科常规保肝退黄对症支持治疗外,予人工肝血浆置换术进行治疗可以清除患者体内的胆红素、内毒素等有害物质,保持内环境平衡,为肝细胞的修复和再生创造有利环境和时间,及时减轻患者的痛苦,安全有效,提高治愈率。高胆红素血症能导致细胞死亡而加重肝损伤,有效地消除黄疸是治疗的关键。熊去氧胆酸为亲水性胆汁酸,具有利胆、降低胆汁酸毒性、细胞保护、免疫调节、抑制细胞凋亡等作用。本课题拟对急性重型戊型肝炎患者人工肝治疗后总胆红素指标及各临床指标进行研究,观察治疗前后临床症状、体征、血生化指标的变化,探讨人工肝-血浆置换(PE)和熊去氧胆酸联合治疗急性重型戊型肝炎的疗效,为临床治疗急性重型戊型肝炎提供客观依据。
1 资料与方法
1.1 研究对象:选择2009年2月至2013年10月我院收住的急性重型戊型肝炎患者96例,均符合2000年西安会议制定的《病毒性肝炎防治方案》的诊断标准。肝衰竭诊断符合2005年肝衰竭的诊治指南。患者随机分为三组。A治疗组31例,男17例,女4例,年龄63~81岁,平均(68±4)岁;B治疗组30例,男23例,女7例,年龄60~78岁,平均(66±7)岁。C治疗组30例,男25例,女5例,年龄61~78岁,平均(66±5)岁。全部病例均排除明显的心、脑、肾、神经系统疾病和糖尿病等,经彩色B超或CT等检查排除肝外梗阻性黄疸,并排除其他病毒性肝炎、酒精、药物、自身免疫以及代谢和遗传性疾病或其他原因引起的黄疸,排除对本研究所用药物过敏及未按规定用药,无法判断疗效或资料不全等影响疗效判断者。治疗前两组患者的性别、年龄、病程、主要症状与体征及实验室检测结果等资料比较差异无统计学意义(P>0.05),具有可比性。患者中高度乏力者88%,严重食欲不振者80%,恶心呕吐者76%,腹胀者84%。
1.2 观察及检测方法:所有患者入院后常规检测血生化、血常规、凝血酶原时间、心电图和腹部B超等。每次人工肝治疗前(当日晨空腹)后(次日晨空腹)抽血检测生化全套、凝血酶原时间等指标,分析术后总胆红素的清除率及凝血酶原时间改变。同时观察患者临床症状、体征变化。①ABC治疗组均给予甘草酸二铵注射液(商品名:甘利欣)30 mL加入10葡萄糖液250 mL,静脉滴注,每天1次,连续2周;多烯磷脂酰胆碱注射液30 mL加入10%葡萄糖溶液250 mL,静脉滴注,每天1次,连续2周。B治疗组在A治疗组的基础上加用熊去氧胆酸胶囊(商品名:优思弗)250 mg口服,每日3次,连续2周;观察并比较组治疗前后的症状、体征和肝功能变化等情况。AB治疗组患者除常规应用甘利欣、多烯磷脂酰胆碱注射液等对症支持治疗外均应用人工肝-血浆置换(PE)治疗,每间隔4 d置换1次。全部患者均采用右锁骨下静脉穿刺,血浆置换设备为北京伟力WLXGX-8888血液净化-人工肝系统,血浆分离器为意大利BELLCO,MPS05,血浆置换量2000 mL,血流量为100 mL/min。治疗前给予地塞米松10 mg,治疗中根据凝血酶原时间(周)调整肝素和鱼精蛋白用量。治疗中均给予生命体征(呼吸频率、心电、血压和指脉氧和度)监护。②疗效评定标准。显效:症状、阳性体征消失或明显改善,总胆红素(TBiL)下降≥50%;有效:TBiL下降不到50%,伴有或不伴有症状、体征改善;无效:症状、体征或肝功能均无改善甚至恶化。
1.3 统计学方法:采用SPSS 11.5统计软件进行分析,治疗前后各指标均值比较用t检验,各组疗效比较用卡方(χ2)检验。P<0.05差异有统计学意义。
2 结 果
2.1 临床症状、体征变化:A组及B组患者每次经过PE治疗后临床症状均有不同程度的缓解,乏力及恶心、腹胀症状减轻,食欲增加。
2.2 PE治疗前后主要实验室指标的变化:PE治疗前后A组及B组多数患者胆红素明显下降,凝血酶原时间缩短,胆碱酯酶数值上升,经t检验治疗前后有高度显著的差异性,见表1、2。
2.3 治疗2周后治疗组和对照组之间比较:A组、B组、C组患者治疗后总有效率分别为23%、29%、8%,B组高于A组,明显高于C组,经统计学χ2检验有显著差异性(P<0.001)。提示PE对重症肝炎有较好疗效。提示加用熊去氧胆酸对重症戊型肝炎疗效优于一般内科治疗。见表3、4。

表1 A组人工肝治疗前后主要实验指标的比较(n=32)

表2 B组人工肝治疗前后主要实验指标的比较(n=32)

表3 C组治疗前后主要实验指标的比较(n=32)
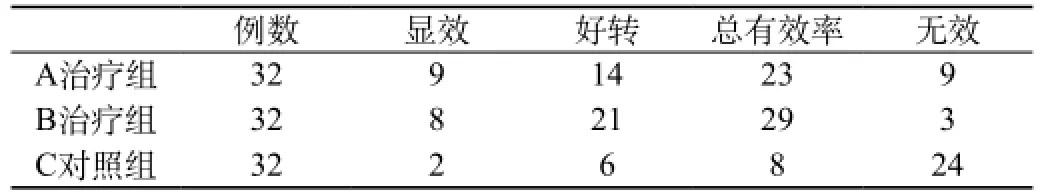
表4 治疗2周后治疗组和对照组之间比较[n(%)]
将数据行Kruskal-Wallis H检验,χ2=27.512,P<0.001。不同治疗方法的疗效的差别有显著性统计学意义。
2.4 并发症:PE治疗中出现并发症30次(33.33%),其中血浆过敏25次(26.04%),皮肤瘙痒及荨麻疹19次,血压下降4次(比开始治疗前下降20%以上),均发生在开始治疗1 h以内,经减慢循环速度后恢复。恶心、呕吐2次,经过处理均改善,无1例因不良反应停止治疗。
3 讨 论
淤胆型病毒性肝炎是目前现代医学尚缺乏特异性治疗方法的疾病,可见于急性戊型肝炎,其临床主要表现为黄疸、乏力、恶心、纳差、皮肤痛痒等症状,实验室检查可见血清胆红素、碱性磷酸酶、总胆汁酸升高。由于受损的肝细胞对胆酸摄取、排泄和转运功能发生障碍,使胆红素、胆盐等在血液中潴留而导致黄疸形成,若不及时治疗,可使肝细胞液性和凝固性坏死,演变成慢性重型肝炎而危及生命。另外,病变时肝内淤积的胆汁酸和胆红素不仅损害肝实质细胞,还可抑制单核-巨噬细胞系统功能,使其对内毒素灭活功能减退,导致内毒素血症,从而激活产生以肿瘤坏死因子-α为核心的诸多炎性细胞因子,诱导肝细胞凋亡,同时可导致肝窦内皮细胞损害,加重肝脏微循环障碍,后者又可造成缺血缺氧性肝细胞损伤,形成恶性循环,致使病情发展[2,3]。
急性戊型肝炎是由戊型肝炎病毒引起的以消化道为主要途径传播的肝脏疾病,其胆汁淤积的发生机制尚不明了,可能与特发性免疫调节反应有关,细胞因子(如IL-1、TNF-α)的释放也是可能的因素。而急性重型戊型肝炎患者起病迅速、病情重且病死率高。重型肝炎患者内毒素是TNF-α较强的诱导剂,与肝细胞炎症、坏死及病情发展密切相关[4]。重型肝炎肝功能衰竭,肝脏合成、代谢、解毒等诸多基本功能丧失,体内积聚着大量有毒物质,如氨、硫醇、短链脂肪酸、酚、假性神经递质、芳香氨基酸、胆红素、胆汁酸、内毒素、细胞因子等,不同分子量的毒素在体内分布不同,大分子毒素主要存在于血管内,中小分子毒素通过毛细血管壁渗漏到血管外并在血管内外保持动态平衡。
人工肝支持系统(artificial liver support system,ALSS)因其可以暂时替代肝脏解毒功能、清除体内病理成分、改善内环境,为内科治疗和肝移植赢得时间,提高疗效,降低病死率,成为近年来重型肝炎肝衰竭治疗的重要手段之一,并已被证明是一种行之有效、经济安全的治疗手段[5]。人工肝-血浆置换(plasma exchange,PE)是我国目前应用最为广泛的人工肝治疗方法。主要清除大分子量物质,包括内毒素、短链脂肪酸以及和白蛋白结合的芳香族氨基酸、胆汁酸、胆红素、酚、硫醇、吲哚等毒素及多种血管活性物质,减轻了肝内炎症,与此同时,作为置换的新鲜冰冻同型血浆补充了血浆蛋白、凝血因子、调理素等生物活性物质,较好的替代了肝脏某些功能,有利于肝细胞再生和修复。
由于检测方法简单、成熟,血清胆红素水平常作为人工肝解毒功能的指标。血清胆红素水平的升高与肝内胆汁淤积有关,肝内胆汁淤积可由以下环节发生缺陷所致:胆汁分泌赖以发生的肝细胞膜转运蛋白的调节与表达障碍;肝细胞信号传导途径、细胞骨架、紧密连接蛋白、细胞内运输囊泡等受损。内源性疏水性胆汁酸,包括鹅去氧胆酸、去氧胆酸和石胆酸在肝细胞及胆酸池中潴留,以致损伤肝细胞和小胆管上皮细胞。熊去氧胆酸(UDCA)为亲水性胆汁酸,具有利胆、降低胆汁酸毒性、细胞保护、免疫调节、抑制细胞凋亡等作用[6]。UDCA既能增加胆酸依赖性胆汁流,又能增加非胆酸依赖性的胆汁流,冲洗毛细胆管,溶解胆酸,这在淤胆型肝炎治疗中所起作用是不可忽视的[7]。有学者研究发现,肝内胆汁淤积能使肝细胞膜及胞质内的MHCI型抗原表达迅速增加,使细胞毒性T淋巴细胞识别和杀伤范围增加,因此肝内胆汁淤积时肝细胞更易受到免疫破坏。UDCA能抑制IFN和白细胞介素的活性,故能减少肝细胞的免疫损伤。
我们的结果表明,人工肝-血浆置换治疗后多数临床症状均经迅速缓解,术后检测血清胆红素明显降低、凝血酶原时间缩短、胆碱脂酶活力增加。提示肝脏功能改善明显。另外AB两组对比,总有效率B组高于A组,提示加用熊去氧胆酸口服具有更好的保护肝细胞,促进胆汁排泄的作用。且我们指标检测时间为两周,建议长时间服用熊去氧胆酸,可缩短患者的治疗时间,改善患者的预后。
[1] 中华医学会传染病与寄生虫病学会、肝病学分会.病毒性肝炎防治方案[J].中华肝脏病杂志,2000,8(4):324-329.
[2] 陆伦根,曾民德.胆汁淤积性肝病[M].北京,人民卫生出版社,2007.
[3] 胆汁淤积性肝病诊断治疗专家共识.胆汁淤积性肝病诊断治疗专家委员会[J].中国肝脏病杂志(电子版),2009,(2):34-45.
[4] 张帆,贺永文.人工肝治疗急性重型戊型肝炎患者血清白细胞介素-8和肿瘤坏死因子观察[J]. 胃肠病学和肝脏病学杂志,2006,15(12):643-644.
[5] 尚佳,贾百灵,张和平,等.人工肝支持系统治疗慢性重型肝炎[J].中华肝脏病杂志,2003,11(8):506-507.
[6] Amaral JD,Viana RJ,Ramalho RM,et al.Bile acids:regulation of apoptosis by ursodeoxycholic acid[J].J Lipid Res,2009,50(9):1721-1734.
[7] 陈建清,胡良凯,张建民.熊去氧胆酸在胆汁淤积性肝病中的应用[J].国际消化病杂志,2008,28(12):474-476.
Clinical Analysis of Artificial Liver Support System Combined with Ursodeoxycholic Acid in the Treatment of Acute Severe Hepatitis E
ZHANG Yang
(Department of Liver Diseases, Zaozhuang Municipal Hospital, Zaozhuang 277102, China)
ObjectiveIn order to find out the treatment effects of the method of combining the PE and UDCA in curing the acute HEV and provide some objective evidence. I do my research by observing the patients’clinical symptoms ,signs, and serum biochemical indexes before and after their treatment and analyzing their total bilirubin indexes and other clinical indexes.MethodFirst,96 patients are divided into three groups at random, and all of them have their blood biochemistry, blood routine examination, thrombin time test,electrocardiogram and B-type ultrasonic tested after they are admitted into the hospital. Then I examine the patients’biochemical items and thrombin time tests before (in the morning they are treated and with breakfast)and after(the next morning without breakfast) the ALSS, and analyze the clearance ratio of the total bilirubin indexes and the changes of thrombin time. I also observe changes of the patients’clinical symptoms and signs.ResultsPatients in group A and group B alleviate their symptoms in different degrees each time they receive PE treatment. Their symptoms of lacking in strength, nausea, and abdominal distension have been relieved while their appetite has been increased. After the PE treatment, the total bilirubin indexes of most of the patients in group A and B have been decreased obviously,and the numbers of the albumin have been increased,the thrombin times have been shortened,and the cholinesterase indexes have been increased. According to the t-test, there are great differences before and after the treatment(P<0.01).After a two-week PE treatment, I compare the experimental group (A and B) with the control group and find that the effective rates in group A and group B are 23% and 29%, which are higher than that of group C(P<0.001).ConclusionMost of the clinical symptoms have been relieved with the treatment of the PE. The serum bilirubin has been decreased, the thrombin time has been shortened, the cholinesterase has been stimulated and the liver functions have been improved. Besides, compared with group A, the decline ratio of the serum total bilirubin in group B is much higher, and the heal rate is much higher too. If this kind of treatment is accompanied with UDCA, the hepatocytes can be better protected and the biliary excretion can be promoted.
Artificial extracorporeal liver support; HEV; Ursodesoxycholic acid
R512.6
B
1671-8194(2014)28-0008-03
