中西医结合治疗糖尿病合并消化性溃疡148 例疗效探讨
2014-05-30张敏
张敏
临床糖尿病患者可产生多类并发症,消化性溃疡就是其中一种。消化性溃疡特制为指胃肠道黏膜被胃蛋白酶、胃酸侵蚀消化进而出现的溃疡症状,多发于食管壁、胃壁、十二指肠壁及Meckel憩室内的胃黏膜处。临床上一般所说的消化性溃疡,主要是指胃溃疡和十二指肠溃疡。笔者选取糖尿病合并消化性溃疡患者采用中西医结合治疗,取得了较好效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2012 年3 月-2013 年3 月湖南省怀化市洪江区中医医院收治的糖尿病合并消化性溃疡患者98 例(男56 例,女42 例),随机分为两组,各39 例。年龄24~58 岁,平均(39.45±3.26)岁,平均病程(3.1±1.5)年;其中胃溃疡54 例,十二指肠溃疡35 例,复合型溃疡9 例。两组患者年龄、病程、性别等一般资料比较,差异无统计学意义,具有可比性。
1.2 方法 基于对照组患者传统西医的抗菌治疗,具体方法为:给予本组患者雷尼替丁/法莫替丁联合阿莫西林及克拉霉素进行治疗,2 次/d,口服,1 个疗程为4 周。对于治疗组患者则采用中医联合西医方式进行治疗,即在对照组西医抗菌药物治疗的基础上加用中药益胃愈疡汤;药方:15 g蒲公英、15 g党参、白芍10 g、柴胡10 g、厚朴10 g、白及10 g、枳壳10 g、延胡索10 g、海螵蛸10 g、甘草6 g、黄连5 g。1 剂/d,分两次水煎服用,早晚200 ml,2 周为1 个疗程。在规范治疗期间,应当重点控制患者的饮食质量,避免烟酒等不良生活习惯,忌食辛辣刺激性食物及生冷变质食品,加强常规体育锻炼。
1.3 统计学方法 所有数据采用SPSS 15.0 统计学软件进行处理,计数资料采用(n,%)表示,采用χ2检验,计量资料采用均数±标准差(±s)表示,采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 疗效评价标准 依据《中药新药临床研究指导原则》相关糖尿病合并消化性溃疡评价标准。即患者临床症状体征明显改善或消失,胃镜检查结果显示溃疡愈合,有瘢痕组织形成视为痊愈;患者临床症状及体征改到改善或消失,溃疡面积显著缩小,视为有效;无效:症状体征不见明显改善,胃镜下溃疡面积不见明显缩小。此外,幽门螺旋杆菌检测按照C14呼气试验进行测定。
2.2 临床疗效(见表1)
3 讨论
消化性溃疡作为临床上消化内科的常见病、多发病,其主要诱发因素为胃酸、胃蛋白酶对胃黏膜的侵蚀作用[1]。患者体内血糖一旦出现升高现象,就会导致患者出现血粘度升高,从而对血流造成阻碍或减缓血流速度,进而使得患者的十二指肠以及胃的血流量减少,出现黏膜坏死、缺血等症状;影响人体细胞的常规更新以及再生速度,破坏十二指肠以及胃黏膜的外界防御功能;细菌的内部毒素还会对微血管直接造成一定的损伤,微血管病变会对患者体内的局部前列腺分泌与合成造成影响,进一步对碳酸氢钠的分泌和血循环调节造成影响,使得患者出现消化性溃疡[2]。在众多对消化道黏膜造成损伤的因素中,其主要的致病因素便是胃酸-胃蛋白酶的消化作用,随着患者患病周期的不断延伸,相应的并发症也会增多,使得患者会出现一系列的负面情绪,从而造成十二指肠以及胃黏膜收缩,使得血流量进一步下降[3]。在西医治疗手段中,主要治疗方法是药物抑制胃酸的分泌,根除螺旋杆菌,同时保护胃黏膜,提高胃黏膜的防御机制,但西药的副作用较多,且复发率也较高。而在消化性溃疡的中医治疗上,其主要病因机制为七情内伤、饮食不洁、身体虚弱等,导致了人体的热郁血瘀、胃络失养、从而引发溃疡的形成[4]。在本研究中应用的益胃愈疡汤方剂中,蒲公英及黄连等具有显著的清火解毒的药效,白芍也能有效的缓解腹痛,白及能够消肿生肌,柴胡有疏肝畅气的药效,最主要的党参有增加黏膜屏障,增强免疫的药效[5]。甘草也能够有效的杀灭幽门螺旋杆菌,海螵蛸能够有效改变胃内的过酸环境,抑制幽门螺旋杆菌的生长,创造了适合溃疡愈合的内环境,有效的改善了溃疡症状。
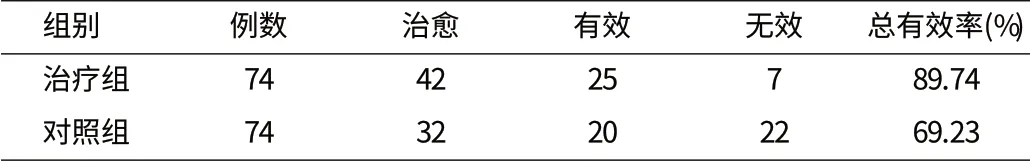
表1 两组疗效比较(n)
综上所述,中西医结合疗法对于治疗消化性溃疡展现出了明显的优势,值得临床推广应用。
[1]韩刚,李秀钧,田浩明,等.2 型糖尿病患者胃动力学与植物神经病变关系的探讨[J].中国糖尿病杂志,2010,8(2):85-82.
[2]丁慧君.糖尿病合并消化性溃疡的临床特点及分析[J].中国临床研究,2011,8(8):244-247.
[3]陈思宇,鲁宏,高税.糖尿病合并消化性溃疡62 例临床分析[J].实用医院临床杂志,2011,9(5):122-123.
[4]张澍田.消化性溃疡发病机理的某些新进展[J].实用中西医结合杂志,2007,7(1):35-36.
[5]容健伟.中医治疗消化性溃疡104 例临床疗效分析[J].当代医学,2012,18(19):160-161.
