妊娠早期妇女血清甲状腺激素水平的检测研究
2014-05-30唐慧琳应春妹
唐慧琳 应春妹
(复旦大学附属妇产科医院,上海 200011)
甲状腺激素的生理作用十分广泛,它能促进物质与能量代谢,促进生长发育,对脑和骨骼的作用尤为重要。其促进大脑发育可分为3个阶段:第一阶段是妊娠的前20周,大脑主要部分和脑干大部分的神经发生都在此阶段内完成,表现为神经元的倍增、移行;第二阶段是妊娠的后20周,在这个时期,重要的神经元都将发育成熟,轴突延伸,突触形成较旺盛;第三阶段是出生后,完成神经胶质的发育,轴突的髓鞘化,小脑神经元继续增殖、移行和分化,直到脑发育成熟。妊娠前半期即20周之前,是胎儿大脑的快速发育期,而此时胎儿的甲状腺功能尚未建立,大脑发育所需要的甲状腺素主要来自母体,因此这一时期母体的甲状腺激素缺乏将对胎儿大脑发育造成影响[1]。引起母体甲状腺激素缺乏的主要病因是甲状腺功能减退症(甲减),特别是亚临床甲减。所以妊娠期血清甲状腺激素水平正常是维持胎儿正常发育的重要条件。
甲状腺疾病在育龄妇女中较常见,其中妊娠期母亲临床甲状腺功能亢进症和甲状腺功能减退症的发病率分别为0.2%和 2.5%[2-4],这引起了医学界的高度重视,妊娠期甲状腺功能筛检日益受到重视。为了及时发现妊娠期甲状腺疾病,及早进行临床干预,明确妊娠期甲状腺激素水平的变化规律及进一步确定这一特殊时期特异的正常参考值范围成为一个亟待解决的问题。本研究系统检测了妊娠早期产妇血清中的甲状腺激素水平,以期为临床提供参考。
1 材料和方法
1.1 研究对象 收集2011年8~9月在复旦大学附属妇产科医院进行孕期定期检查并分娩,且年龄在20~40岁、孕周14~20周、无高危因素妊娠者的血清,检测其甲状腺激素水平,设为病例组,共315例;收集同时期非妊娠期育龄妇女且无高危因素者的血清检测其甲状腺激素水平,设为对照组,共83例。其中的高危因素包括:①血清A-TPO水平为阳性;②有甲状腺疾病个人史和家族史;③查体可触及甲状腺肿块;④服含碘药物或抗甲状腺药物。检测项目包括 TSH、FT3、FT4、TT3、TT4、A-TPO。
1.2 方法
1.2.1 标本的采集 血液检测:每位受检人员禁食至少8小时以上,空腹抽血5 ml,固定两位检验科医生使用同一台仪器(雅培Abbott I2000免疫全自动分析仪)检测,并用该公司提供的专用试剂盒测定。(试剂批号分别为 TSH:04912JN00、FT3:10915JN00、FT4:09911JN00、TT3:03913JN00、TT4:02923JN00、ANTI-TPO:25178UN11)。所有血液样本均在6小时内完成检测。
1.2.2 检测步骤
1.2.2.1 定标 使用该公司定标液对其试剂定标,通过后试剂才能确认被使用,此次定标适用于同一批号的所有试剂。
1.2.2.2 质控 使用 BIORAD 40240质控,每一批标本检测前均应进行3个不同水平的质控,质控结果符合要求后进行标本检测。
1.2.2.3 测定病人血清 所有血液标本均使用离心机3000 rpm离心15分钟,获取血清并测定。
1.2.3 统计方法 采用SPSS19.0软件进行统计学分析,数据正态性用Kolmogorov-Smirnov方法,病例组FT3、TT3、TT4为正态分布,TSH、FT4近似正态分布。各指标用均数及双侧限值P2.5~P97.5表示。对照组FT3、TT3为正态分布,TSH、FT4、TT4近似正态分布。根据多因素方差分析Hotelling’s Trace检验P<0.05,即两组数据差别具有统计学意义。
2 结 果
2.1 妊娠早期(14~20周)妇女血清甲状腺激素检测结果和参考值范围初步建立 在该人群中,妊娠组FT33.64~5.98 pmol/L,FT411.26~18.40 pmol/L,TT31.06~1.92 ng/ml,TT47.16~14.38 g/dl,TSH 0.2~3.59μIU/ml。
2.2 妊娠早期妇女和非妊娠育龄女性血清甲状腺激素比较 在该组数据中,育龄女性妊娠组和非妊娠组的甲状腺激素结果差别有显著性,TT3、TT4、FT3妊娠组测试结果高于非妊娠组,FT4、TSH妊娠组测试结果低于妊娠组。妊娠组有62.54%的人TSH <1.71μIU/ml(非妊娠组TSH均数,下同),26.03%的人FT3<4.4 pmol/L,76.51%的人FT4<16.14 pmol/L,5.40%的人 TT3<1.13 ng/ml,6.67%的人TT4<8.15 g/dl,见表1。
3 讨 论
甲状腺疾病在育龄妇女中较常见,妊娠期甲状腺激素的正常水平是维持胎儿正常发育的重要条件。在整个妊娠过程中,母体发生一系列生理适应性变化,激素和代谢发生特殊变化,从而引起母体甲状腺激素产生和代谢的改变,参考值范围较正常人发生了一些改变,本研究能为临床提供相应的参考指标。血清甲状腺功能检测为亚临床甲减筛查的惟一方法已得到广泛认同,采用多指标联合检测可优势互补。本研究通过收集了315例妊娠早期(14~20周)健康产妇血清和83例非妊娠健康育龄妇女的血清,用化学发光法测试血清甲状腺激素系列指标的浓度水平,经数据分析得出以下结论。
3.1 妊娠早期血清甲状腺激素水平的变化 本研究显示TT3、TT4、FT3妊娠组测试结果高于非妊娠组,FT4、TSH妊娠组测试结果低于妊娠组。妊娠期TT3、TT4水平的升高,是由于妊娠期雌激素水平明显升高,雌激素引起肝脏的TBG合成与N-乙酰半乳糖胺的糖基化增加,导致了TBG的代谢清除率减慢。甲状腺激素与之结合增多,故此时主要表现为血清TT3、TT4的浓度增加。
3.2 妊娠早期血清甲状腺激素TSH与血清hCG的关系 TSH是甲状腺激素的刺激激素,其作用是促进甲状腺激素的合成及分泌,研究结果显示妊娠早期TSH水平明显降低,出现这一情况的原因可能是在妊娠早期血清hCG水平显著升高。由于hCG与TSH具有相同的α-亚单位,相似的β-亚单位,因此hCG具有一定的促甲状腺作用[5,6],刺激甲状腺分泌更多的甲状腺激素,反馈抑制促甲状腺激素TSH分泌,使TSH水平在妊娠早期明显下降。
3.3 妊娠早期血清甲状腺激素与血清TBG的关系 在妊娠期间,由于雌激素、人绒毛膜促性腺激素(hCG)分泌增加以及其他因素的影响,母体甲状腺功能相关的激素指标呈现复杂的变化[7-9]。在雌激素的作用下,肝脏合成甲状腺素结合球蛋白(thyroxin binding globulin,TBG)的能力增强,同时,TBG半衰期延长。在妊娠16~20周时,血清TBG水平增加了一倍以上,并维持到分娩,高TBG水平使结合甲状腺激素越多,从而导致妊娠时TT3、TT4水平明显升高。
本研究中血清甲状腺激素变化趋势与国内外文献报道有较强的一致性,TSH在妊娠前半期参考值尚无定论,部分文献认为,其低值应在0.2~0.25之间[10],FT4在妊娠期较低[11]也与本实验结 论一致。但FT4在妊娠期波动较小,敏感度低于TSH,故一般用TSH作为筛查指标,FT4作为反映疗效的敏感指标。在雅培I2000实验平台特定试剂盒尚无参考值范围,本次研究这方面做出了有益尝试,将为临床相关项目检测标准的建立提供重要参考。

表1 妊娠组(病例组)与非妊娠组(对照组)KS检验
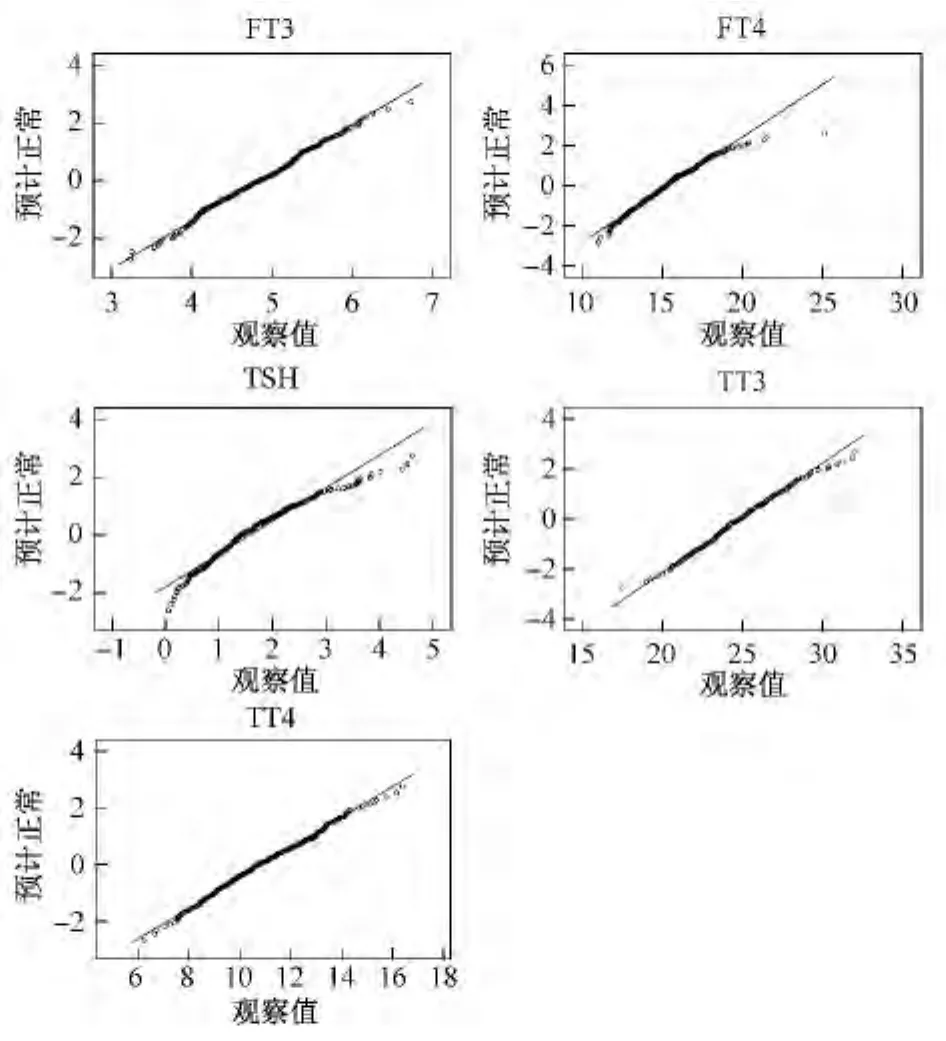
图1 妊娠组(病例组)KS检验QQ Plot数据分布图
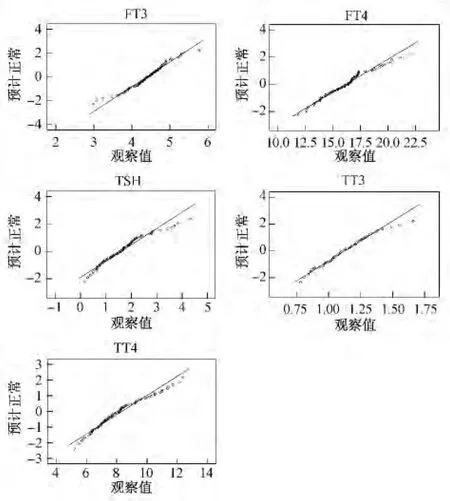
图2 非妊娠组(对照组)KS检验QQ Plot数据分布图
[1]Morreale de Escobar G,Obregon MJ,Escobar del Rey F.Role of thyroid hormone during early brain development[J].Eur J Endocrinol,2004,151,Suppl 3:U25-37.
[2]Haddow JE,Knight GJ,Palomaki GE,et al.The reference range and within-person variability of thyroid stimulating hormone during the first and second trimesters of pregnancy[J].J Med Screen,2004,11(4):170-174.
[3]Soldin OP,Tractenberg RE,Ho Uowell JC,et al.Trimesterspecific changes in maternal thyroid hormone thyroxin,and thyroglobulin concentrations during gestation:trends and associations across trimesters in iodine sufficiency[J].Thyroid,2004,14(12):1084-1090.
[4]Lazarus JH,Premawardhana LD.Screening for thyroid disease inpregnancy[J].J C lin Pathol,2005,58(5):449-452.
[5]Talbot JA,Lambert A,Anobile CJ,et al.The nature of human chorionic gonadotrophin glycoforms in gestational thyrotoxicosis[J].Clin Endocrinology,2011,55(1):33-39.
[6]谢彤,潘菊芬.人绒毛促性腺激素对甲状腺功能调节作用的研究进展[J].国外医学内分泌学分册,1997,17:10-12.
[7]Kurioka H,Takahashi K,Miyazaki K.Maternal thyroid function during pregnancy and puerperal period[J].Endocr J,2005,52(5):587-591.
[8]G1inoer D.What happens to the norma1thyroid during pregnaney?[J].Thyroid,2009,9:631-635.
[9]G1inoer D.The regu1ation of thyroid function in pregnancy:pathways of endocrine adaptation from physiology to pathology[J].Endoer Rev,2007,18:404-433.
[10]王秋伟,黄瑞萍,朱自强,等.不同孕期甲状腺激素水平的纵向序贯研究[J].中华检验医学杂志,2011,1:36-37.
[11]李传辉,何皓,左巧富,等.妊娠合并甲状腺功能亢进症67例临床分析[J].中国现代医药杂志,2008,10(6):40-43.
