产后出血不同时段出血量的影响因素分析
2014-05-03吴红军
吴红军
(北京市昌平区妇幼保健院产科,北京 102200)
·临床经验·
产后出血不同时段出血量的影响因素分析
吴红军
(北京市昌平区妇幼保健院产科,北京 102200)
目的了解影响产后出血不同时段出血量的相关因素。方法2012年2月至2013年2月我院产科共有158例产妇有产后出血症状。将产妇按照出血的时间分为产后2 h内、产后2~24 h内、1 d~1周、1周以上组,分别测量四组时间段内产妇的出血发生率以及出血量;以多因素Logistic回归方法对产后出血不同时段出血量的相关因素进行分析。结果产妇产后2 h内出血的例数最多,占82.28%(130/158),出血量最大,为(693.2±71.9)ml,与产后2~24 h内、1 d~1周、产后1周以上出血的产妇比较,差异均有统计学意义(P<0.01);高危因素中,妊娠期高血压疾病所占比例最高,达25.95%,显著高于其他各个因素(P<0.05)。多因素的Logistic回归分析显示,妊娠期高血压疾病、多胎妊娠、瘢痕子宫、羊水量异常是产后出血的主要的因素。结论产后出血不同时段出血量受多种因素影响,对高危时间段及具有产后出血高危因素的疾病进行早期监控有助于预防和治疗产妇产后出血。
产后出血;不同时段;出血量;影响因素
通常而言,产后出血在产科是一种最为常见且非常危险的并发症,一般在产后2 h内属于其高发时段,值得临床重视[1]。据有关统计,产后出血是导致孕产妇死亡的直接性原因[2]。积极预防和正确处理产后出血相关危险因素可有效降低孕产妇死亡率,鉴于此,笔者通过分析所在医院158例产后出血产妇的临床诊治资料,探讨产后出血不同时段出血量的相关影响因素,现报道如下:
1 资料与方法
1.1 一般资料选取2012年2月至2013年2月我院产科收治的158例产后出血产妇。年龄23~38岁,平均(27.2±3.1)岁。剖宫产者97例,自然分娩者61例;初产妇87例,经产妇71例。孕周37~41周,平均(41±4.9)周。
1.2 出血量测量方法[3]根据《中华妇产科学》有关评定标准[4],定义胎儿娩出之后2 h内相应出血量≥400 ml亦或是娩出之后24 h内出血量≥500 ml为产后出血。(1)自然分娩:采用容积法和称重法,可将所使用的纱布和产单重量差除以1.05得到血液量,单位是毫升(ml),待产妇回病房之后到产后24 h间,通过会阴垫收集其出血量,同样经称重法计量。(2)剖宫产:采用容积法和羊水压积法,通过以下公式计算,血羊水内血量=羊水及血混合液总量×羊水内血细胞比容(即HCT)/产前的外周血HCT。
1.3 研究方法(1)根据时间进行分组研究:将产妇按照出血的时间分为产后2 h内、产后2~24 h内、1 d~1周、1周以上组,分别测量四组时间段内产妇的出血发生率以及出血量;(2)对产妇妊娠期间合并的并发症进行临床统计,对于妊娠期高血压疾病、多胎妊娠、巨大儿、前置胎盘、胎盘早剥、瘢痕子宫、羊水量异常、贫血等产妇进行分组统计,分别对比不同妊娠合并症产妇的出血发生率以及出血量。
1.4 统计学方法应用SPSS13.0软件进行统计分析。率的比较采用χ2检验,计量数据以均数±标准差(±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。相关高危因素与产后2 h内出血量的关系行单因素回归分析,不同时段出血量的相关因素行多因素Logistic回归分析。
2 结果
2.1 不同时间段产后出血及出血量比较产后2 h内出血的产妇最多,为82.28%,显著多于产后2~24 h、24 h~1周、1周后3个时间段的产妇,差异均有统计学意义(均P<0.01)。出血量方面,产后2 h内的产妇出血量最大,显著高于产后2~24 h、24 h~1周、1周后3个时间段的出血量,差异均有统计学意义(P<0.01),见表1。
表1 158例产妇产后不同时间段出血的例数及出血量比较(±s)

表1 158例产妇产后不同时间段出血的例数及出血量比较(±s)
注:avsb:出血比例比较χ2=145.069,P<0.01;出血量比较t=6.818,P< 0.01;avsc:出血比例比较χ2=213.165,P<0.01;出血量比较t= 8.820,P<0.01;avsd:出血比例比较χ2=209.407,P<0.01;出血量比较t=18.189,P<0.01。
2.2 相关高危因素与产后2 h内出血量的关系经单因素回归分析显示,妊娠期高血压疾病、多胎妊娠、巨大儿、前置胎盘、胎盘早剥、瘢痕子宫、羊水量异常、贫血等因素为病变的高危因素,是产后2 h内出血量最多的主要危险因素,上述8项占据出血总人数的85.81%。其中,妊娠期高血压疾病和胎盘异常与其呈显著正相关,显著高于其他各个因素(P<0.05)。见表2。
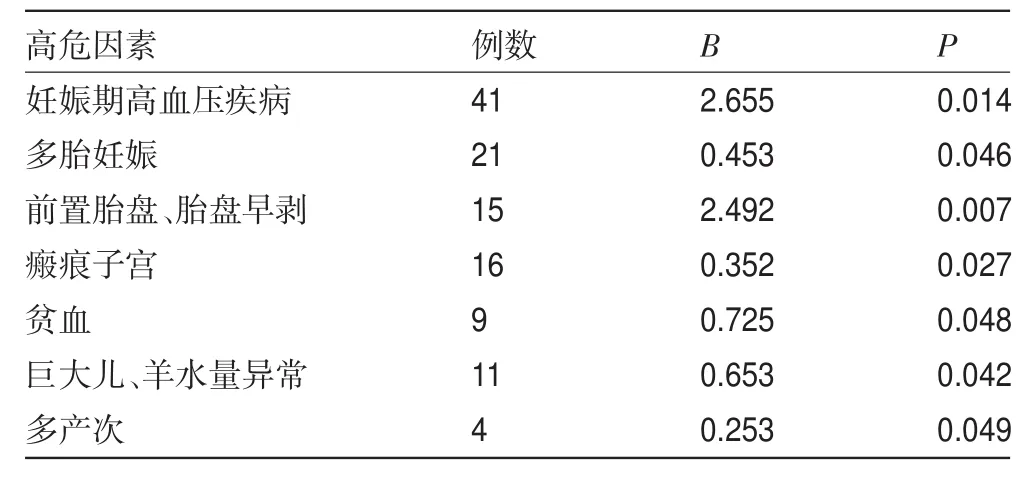
表2 相关高危因素与产后2 h内出血关系回归分析
2.3 多因素的Logistic回归分析根据Logistic回归性分析可知,瘢痕子宫(P=0.000,OR=2.355,CI为1.488~3.728),多胎妊娠(P=0.001,OR=3.245,CI为1.252~8.631),羊水量异常(P=0.000,OR=2.235,CI为1.172~3.414),妊娠期高血压(P=0.010,OR=2.303,CI为1.167~4.758)等疾病为产后出血的主要危险因素。
3 讨论
临床上,产后出血是影响产妇生命安全的重要性因素,对于其病因,目前有以下认识:(1)子宫收缩乏力:其是目前产后出血最为常见的致病因素,约占产后出血总人数的80%[5]。临床特点为胎盘剥离延缓,剥离后出血增多。检查可发现子宫软、轮廓不清、宫底渐升高,压宫底有多量血块排出。因此需警惕宫腔内积血,因为子宫收缩乏力所致阴道流血并不多,易被忽视[6]。(2)胎盘因素:其引发产后出血的机理为产妇分娩后胎盘全部或部分留于子宫,影响子宫收缩[7]。(3)软产道裂伤:发生的主要部位为宫颈及阴道,裂伤严重时可延伸至阴道穹隆、子宫下段或两侧,最终导致阴道旁及阔韧带血肿。其特点是胎儿娩出后随即出血,且持续不断、鲜红。检查子宫显示收缩良好(硬、轮廓清楚)[8]。(4)凝血功能障碍:其造成的产后出血情况较为少见,主要原因为产妇患有严重内科疾病,如白血病、严重肝病等[9]。特点是血液不凝,不易止血,可伴全身其他部位出血。实验室检查可见血小板、纤维蛋白原、凝血酶原时间异常[10]。(5)剖宫产出血:主要是手术操作不当引发,危险性较大,胎盘剥离面及手术切口均可能出血。我国近二十年剖宫产率逐年上升,相对于阴道分娩,剖宫产分娩出血量明显增加,产后出血成为剖宫产主要的且不可忽视的近期并发症。瘢痕子宫、前置胎盘、胎盘植入等发病率也增加,胎盘植入和宫缩乏力则是产后子宫切除的最主要原因。因此,临床上对产妇应该提高预防措施,积极正确处理,从而降低产后出血发病率及死亡率[11]。
本研究对158例产后出血产妇进行回顾性临床研究,对其出血时间段、出血量以及妊娠期间合并疾病进行观察。结果发现,产后2 h内是产后出血最为集中的时间段,亦是出血量最多阶段,与产后2~24 h内、1周内及1周以上的各组比较差异均有统计学意义。符合龚静亚[12]报道结果。说明产后2 h内是临床上预防产后出血重要时间段,若干预得当,可较大程度减少和缩短产妇出血量以及出血时间[13]。此外,在对常见妊娠期合并症进行统计,可以发现妊娠期高血压疾病、多胎妊娠、巨大儿、前置胎盘、胎盘早剥、瘢痕子宫、羊水量异常、贫血等为病变的因素[14]。根据多因素的Logistic回归分析发现,妊娠期高血压疾病、多胎妊娠、瘢痕子宫、羊水量异常是产后产后出血的最主要的因素,与徐莺等[15]报道一致。对这些因素进行早期检查,及时干预,是减少产后出血发病的关键。
本研究发现,在难治性产后出血患者中,瘢痕子宫、胎盘植入以及凝血功能障碍是止血失败的危险因素,这与其他类似的研究结论相一致[16]。在致病因素分析中发现,难治性产后出血患者中,主要出血原因为胎盘早剥,其中瘢痕子宫并前置胎盘1例、瘢痕子宫并胎盘植入1例、完全性前置胎盘1例,此3例经宫腔填纱后血止。羊水栓塞1例,患者产后出血后2 h时内,因止血失败行子宫切除术。对于有止血失败等危险因素的产妇,应高度重视产后出血预防和抢救准备工作,特别警惕止血过程中是否存在凝血功能障碍,并及时纠正。
综上所述,产后出血量与不同时间段,及妊娠合并疾病之间具有密切联系。通过产前检查诊断和合理干预,高度重视此类致病因素,做好预防和抢救准备工作是目前减少产后出血发生率的关键。
[1]Carroli G,Cuesta C,Abalos E,et al.Epidemiology of postpartum haemorrhage:a systematic review[J].Best Pract Res Clin Obstet Gynaeco,2008,22(6):999-1012.
[2]张莹,余琳,陈慧,等.产后大出血致产妇急性垂体危象4例[J].中华围产医学杂志,2013,16(3):179-181.
[3]穆雪燕.不同产程剖宫产术中出血比较分析[J].中国医师杂志, 2010,12(11):1527-1528.
[4]林建华,林其德,刘兴会,等.阴道分娩中益母草注射液预防产后出血促进子宫收缩的多中心临床研究[J].实用妇产科杂志,2009, 25(1):44-47.
[5]杨秀丽,周应芳,黄艳,等.不同类型前置胎盘患者妊娠结局分析[J].中华医学杂志,2013,93(11):849-851.
[6]李正俭,黄伟嫦,陈慧,等.改良式产后出血预测评分表临床应用效果研究[J].中华护理教育,2013,10(3):120-121.
[7]Valza-Comez AB,Anaya-Pramdo R,Rincon-Sanchez AR,et a1.Adipokines and insulin resistance during pregnancy[J].Diabetes Res Clin Pract,2008,80(1):8-15.
[8]Kayem G,Kurinczuk JJ,Alfirevic Z,et al.Uterine compression sutures for the management of severe postpartum hemorrhage[J].Obstet Gynecol,2011,117(1):14-20.
[9]罗琳,赵晓霖.产后出血的急救措施及原因分析[J].中国中西医结合急救杂志,2012,19(3):188.
[10]曾梅.循证护理干预对产妇产后出血的影响[J].齐鲁护理杂志, 2013,19(5):48-49.
[11]Maslovitz S,Barkai G,Lessing JB,et al.Improved accuracy of postpartum blood loss estimation as assessed by simulation[J].Acta Obstet Gynecol Scand,2008,87(9):929-934.
[12]龚静亚.产后出血原因及相关因素分析[J].护士进修杂志,2010, 25(21):1998-2000.
[13]虞晓燕.双胎妊娠82例临床分析[J].广西医学,2012,34(6): 797-798.
[14]American College of Obstetricians and Gynecologiat.ACOG practice bulletin:clinical mana gement guidelines for obstetrician-gynecologists number 76,Octo ber 2006:postpartum hemorrhage[J]. Obstet Gynecol,2006,108(4):1039-1047.
[15]徐莺,朱昊平,胡峥,等.流动人口阴道分娩产后出血危险因素的对照研究[J].中国医药导报,2013,10(11):4-6.
[16]陈建华,杨宝霞,张花梅,等.前置胎盘发病的危险因素及其对妊娠结局的影响[J].中国医药,2013,8(9):1284-1286.
R714.46+1
B
1003—6350(2014)07—1040—03
10.3969/j.issn.1003-6350.2014.07.0403
2013-08-28)
吴红军。E-mail:yangjipeng2508@sina.cn
