糖尿病患者肾移植的安全性和有效性评估
2014-04-20王雷雨石炳毅李州利金海龙
王雷雨,蔡 明,袁 清,石炳毅,李 响,李州利,许 亮,韦 星,王 强,金海龙
解放军第309医院 全军器官移植研究所泌尿一科,北京 100091
糖尿病患者肾移植的安全性和有效性评估
王雷雨,蔡 明,袁 清,石炳毅,李 响,李州利,许 亮,韦 星,王 强,金海龙
解放军第309医院 全军器官移植研究所泌尿一科,北京 100091
目的评估糖尿病患者肾移植的安全性和有效性。方法回顾性分析我中心2008 - 2012年1 061例肾移植患者的临床资料,根据术前是否患有糖尿病分为糖尿病组(n=116)和非糖尿病组(n=945),分析比较在急性排斥反应(acute rejection,AR)、术后感染、人/肾存活率、不良事件发生情况等方面的差异。结果糖尿病组和非糖尿病组AR发生率分别是20.6%和18.3%,差异无统计学意义(P=0.53);糖尿病组和非糖尿病组术后感染率分别是23.3%和15.6%,差异有统计学意义(P=0.03);两组术后1、2、3年人/肾存活率差异无统计学意义(P>0.05);糖尿病组和非糖尿病组术后不良事件发生率分别是42.2%和32.3%,差异有统计学意义(P=0.03)。结论糖尿病患者术后感染率、不良事件发生率均高于普通患者,但并不影响术后人/肾存活率和急性排斥反应发生率;糖尿病可能会降低肾移植术的安全性,但不影响肾移植术的疗效,糖尿病患者可以在保证安全性的前提下进行肾移植术。
糖尿病;肾移植;疗效;并发症
糖尿病是一种影响广泛的代谢性疾病,会产生多种并发症,增加外科病人术后感染的机会,影响各类手术的安全性和有效性[1]。相当一部分尿毒症患者肾移植前患有糖尿病,可能会影响肾移植术的安全性和有效性,所以评估糖尿病对肾移植术安全性和有效性的影响很有意义,但这方面的研究较少。本研究通过回顾性分析我中心2008 -2012年1 061例肾移植患者的临床资料,评估糖尿病对肾移植术安全性和有效性的影响,希望可以为糖尿病患者肾移植术的顺利开展提供帮助。
资料和方法
1 资料 2008 - 2012年在我中心行肾移植术的患者共计1 061例,根据术前是否患有糖尿病分为糖尿病组(n=116)和非糖尿病组(n=945)。排除标准:1)术后新发糖尿病受者;2)胰肾联合移植受者。糖尿病组术前使用药物控制血糖在手术允许范围,术后定期监测血糖水平;3例1型糖尿病,113例2型糖尿病,其中24例有糖尿病肾病,其余糖尿病患者没有终末器官损害。原发病为糖尿病肾病24例,IgA肾病102例,紫癜性肾病23例,Alport综合征7例,其余均为肾小球肾炎;供者均为汉族人,群体反应性抗体(panel reactive antibody,PRA)阴性,人类白细胞抗原(human leukocyte antigen,HLA)配型良好,供受者淋巴细胞毒试验<2%;采用巴利昔单抗、兔抗免疫球蛋白、达利珠单抗等药物进行免疫诱导,或者不进行任何免疫诱导;术后均采用三联免疫抑制方案,即环孢霉素A软胶囊(CsA)/他克莫司胶囊(FK506)+吗替麦考酚脂胶囊(MMF)+激素。两组资料具有可比性,两组以上各项内容经比较差异均无统计学意义(P>0.05)。
2 方法 从我院医疗工作系统获取肾移植患者临床资料,整理研究对象的基本情况,包括性别、年龄、体质量指数、术前空腹血糖水平、原发病、冷热缺血时间、供受者配型、术后免疫抑制方案、免疫诱导情况等;记录术后急性排斥反应、感染、人/肾存活率、不良事件的发生情况及相应的处理方法;需要随访的内容均通过电话随访。
3 糖尿病的诊断标准 多饮、多食、多尿、体质量减轻的糖尿病症状 + 至少2次任意时间血浆葡萄糖>11.1 mmol/L(200 mg/dl)、空腹血糖>7.0 mmol/L (126 mg/dl)或口服葡萄糖耐量试验餐后2 h血糖>11.1 mmol/L(200 mg/dl)[2]。
4 移植肾功能延迟恢复(delayed graft function,DGF)诊断标准 肾移植术后临床表现以少尿、无尿为主并且需要血液透析过渡治疗,2 ~ 3次/周;术后1周内血肌酐仍>400 μmol/L,呈进行性上升趋势,依赖透析治疗[3]。
5 急性排斥反应(acute rejection,AR)诊断标准1)临床表现:尿量突然减少,对利尿剂反应差或无反应,发热伴移植肾区胀痛,移植肾肿大、质地变硬,全身乏力、水肿,体质量增加等,激素冲击治疗有效[4]。2)实验室检查:血肌酐升高>25%或连续2 d无其他原因的明显升高,出现蛋白尿或血尿等[4]。3)超声检查:提示肾体积增大>5%,血流量减少,动脉收缩期血流速度增加,舒张期血流速度降低或缺如,血流阻力指数>0.85,皮髓质分界模糊,肾窦回声减弱[5]。4)病理诊断:移植肾穿刺活检证实急性排斥反应。
6 免疫抑制方案 术前口服吗替麦考酚脂胶囊1 g或麦考酚钠肠溶片720 mg,术中开皮前和血循环开放前各静脉滴注甲强龙500 mg,术后采用三联免疫抑制方案;CsA起始用量6 mg/(kg·d),术后前3个月谷浓度维持在250 ~ 300 ng/ml,以后保持在150 ~ 250 ng/ml;FK506起始用量0.1 mg/(kg·d),术后前3个月谷浓度维持在8 ~ 12 ng/ml,以后保持在5 ~ 10 ng/ml;骁悉起始用量750 mg/次, 2次/d;术后第4天开始口服醋酸泼尼松,起始剂量40 mg/次,1次/d,早晨服用,之后每3 d减量5 mg,最后保持剂量5 ~ 10 mg/d。
7 统计学处理 采用SPSS19.0软件进行统计分析,计数资料以率表示,符合正态分布的计量资料以±s表示;计数资料组间的比较采用χ2检验,符合正态分布且方差齐性的计量资料组间的比较采用单因素方差分析,P<0.05为差异有统计学意义。
结 果
1 两组一般情况 两组肾移植患者术前一般情况经比较,差异无统计学意义(P>0.05)。见表1。
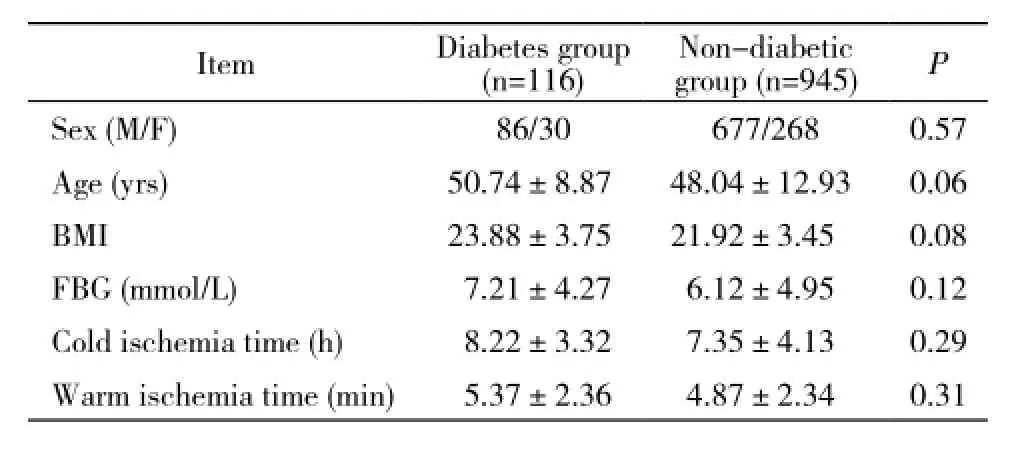
表1 肾移植患者术前一般情况Tab. 1 General parameters of DM patients before renal transplantation
2 急性排斥反应 术后共有197例发生AR,总体发生率为18.6%(197/1 061);糖尿病组和非糖尿病组分别有24例、173例发生AR,两组AR发生率分别为20.6%(24/116)、18.3%(173/945),两组比较差异无统计学意义(P=0.53);此197例患者根据AR的程度使用不同剂量的甲强龙冲击治疗:程度较重的使用甲强龙0.5 g/d连续冲击治疗3 d;程度较轻的使用甲强龙冲击治疗3 d,3 d的剂量分别为0.5 g/d、0.3 g/d、0.3 g/d。经过激素冲击治疗后均恢复正常,冲击后感染率无明显增加。
3 术后感染 糖尿病组术后共有27例发生感染;非糖尿病组术后共有147例发生感染,糖尿病组术后感染率高于非糖尿病组(P=0.03),而且呼吸系统感染率明显高于非糖尿病组(P=0.04),其他部位感染率差异无统计学意义(P>0.05)。见表2。

表2 肾移植术后感染情况Tab. 2 Incidence of infection in DM patients after renal transplantation(n, %)
4 人/肾存活率 两组术后1、2、3年的移植肾存活率差异无统计学意义(P>0.05);糖尿病组术后1、2、3年的受者存活率分别为98.2%和98.2%、98.0%,差异也无统计学意义(P>0.05)。见表3。
5 不良事件 糖尿病组移植肾功能延迟恢复和心脑血管事件发生率高于非糖尿病组(P<0.05),其余不良事件发生率差异无统计学意义(P>0.05)。见表4。
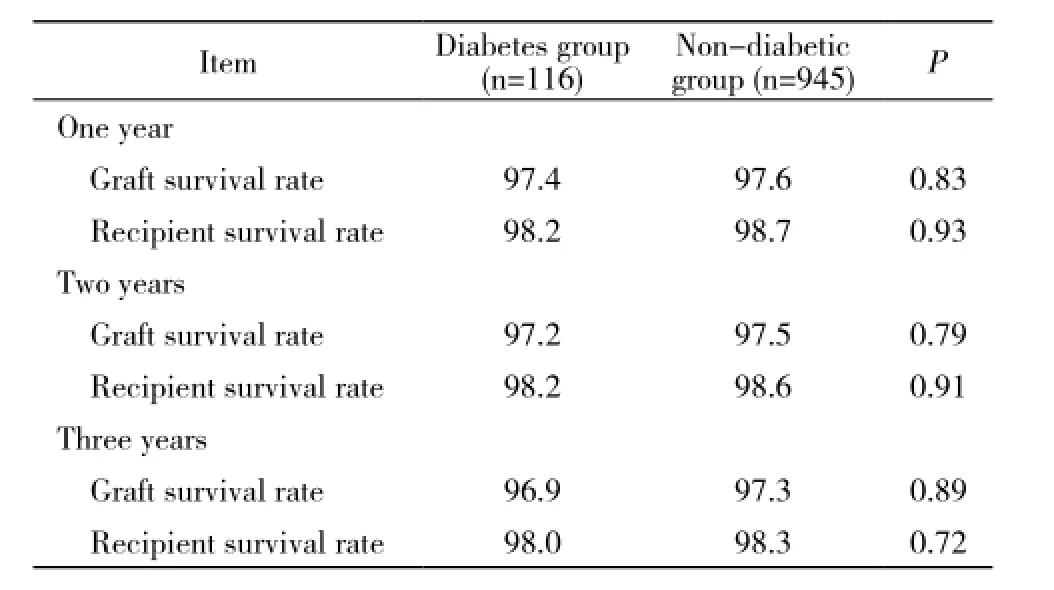
表3 肾移植术后人/肾存活率Tab. 3 Survival rate of patients/kidney after renal transplantation (%)
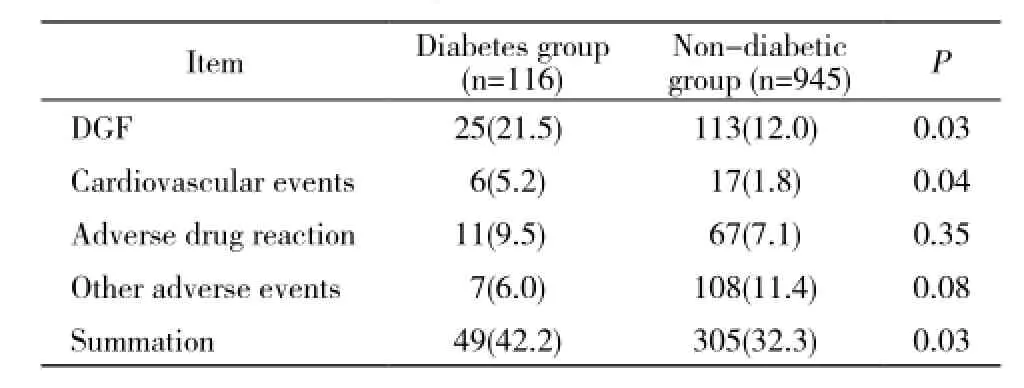
表4 肾移植术后不良事件发生情况Tab. 4 Incidence of adverse events after renal transplantation (n, %)
讨 论
大量基础和临床研究已经证实糖尿病是损伤肾的独立危险因素,其中糖尿病肾病就是其导致微血管病变的常见并发症,也是其终末期器官损害的重要表现之一[6-7]。糖尿病患者血管条件较差,术后更易出现不良事件。本研究通过比较糖尿病患者和非糖尿病患者肾移植术后的AR发生率、感染率、人/肾存活率以及不良事件发生率等指标,来评估糖尿病对肾移植术安全性和有效性的影响。近年进行肾移植的糖尿病患者逐渐增多,而这方面的研究较少,所以评估糖尿病对肾移植术安全性和有效性的影响十分必要[8]。
本研究结果显示,糖尿病组和非糖尿病组AR发生率分别为20.6%和18.3%,两组比较差异无统计学意义(P=0.53);这些发生AR的患者通过不同剂量的甲强龙冲击治疗后逐渐恢复正常,说明糖尿病不会提高受者发生AR的概率;糖尿病本质是一种代谢性疾病,主要影响循环系统和实体器官,其对免疫系统的影响较小,所以糖尿病不会提高AR发生率[9]。
本研究中所有糖尿病患者术前均进行了严格的血糖控制,术前血糖均符合手术要求,但术后感染率仍高于非糖尿病组(P=0.03)。可能的原因:1)糖酵解为白细胞提供能量,糖尿病患者的糖酵解率减少,白细胞功能受抑制,白细胞趋化性下降,吞噬作用减弱,杀伤力下降;2)高血糖使血浆渗透压升高,抑制了白细胞的趋化活性、黏附能力、吞噬能力和细胞内杀伤作用,降低了机体对感染的抵抗力;3)糖代谢异常使细胞免疫和体液免疫功能受到抑制,NK细胞活性和T淋巴细胞数量下降,延缓淋巴细胞分裂,抑制免疫力;4)葡萄糖从肾小球滤过,尿中含有葡萄糖,葡萄糖是细菌的主要营养物质,为细菌繁衍、生长创造了良好条件,利于细菌繁殖;而糖尿病患者常有自主神经功能障碍,引起膀胱扩张迟缓,造成尿潴留或膀胱残余量增多,非常适合细菌繁殖,所以易出现尿路感染;5)糖代谢紊乱使体内蛋白质合成减慢,分解加速,使免疫球蛋白、补体、抗体和酶等生成减少,降低了机体抗感染的防御能力;6)糖代谢异常易发生血管病变,使血管结构和功能异常,导致血循环障碍,血流缓慢,组织血供减少,长期处于缺血缺氧状态,组织修复能力减弱,损伤或术后愈合困难,伤口易感染[10-16]。
本研究中糖尿病组患者术后的不良事件发生率高于非糖尿病组(P<0.05),说明糖尿病不仅可以增加术后感染率,而且会提高术后不良事件发生率,尤其会增加DGF和心脑血管事件的发生。分析原因:糖尿病患者大多数是中老年人,而且罹患糖尿病多年,多数合并高血压、高血脂等疾病,生理代谢紊乱、基础状况较差,再加上长期反复透析,导致血管条件较差,所以术后容易出现DGF和心脑血管事件[17-18]。
人/肾存活率是评价肾移植术疗效的最重要指标之一,本研究中两组患者术后1、2、3年的人/肾存活率差异均无统计学意义,提示糖尿病虽然影响广泛,但不影响肾移植患者的近中期存活。
综上所述,糖尿病患者术后感染率、不良事件发生率均高于普通患者,但糖尿病并不影响术后人/肾存活率和急性排斥反应发生率;所以糖尿病可能会降低肾移植术的安全性,但并不会影响肾移植术近中期的疗效,糖尿病患者可以在保证安全性的前提下进行肾移植术。
1 Pavkov ME, Knowler WC, Lemley KV, et al. Early renal function decline in type 2 diabetes[J]. Clin J Am Soc Nephrol, 2012, 7(1):78-84.
2 陆再英,钟南山.内科学[M]. 7版.北京:人民卫生出版社,2008:778.
3 李聪然,蔡明,李州利,等.不同免疫诱导方案对肾移植术后移植肾功能延迟恢复的影响[J].军医进修学院学报,2012,33(10):1048-1050.
4 Ayed K, Abdallah TB, Bardi R, et al. Plasma levels of soluble CD30 in kidney graft recipients as predictors of acute allograft rejection[J]. Transplant Proc, 2006, 38(7): 2300-2302.
5 Szczech LA, Feldman HI. Effect of anti-lymphocyte antibody induction therapy on renal allograft survival[J]. Transplant Proc,1999, 31(3B Suppl): 9S-11S.
6 Molitch ME. Management of dyslipidemias in patients with diabetes and chronic kidney disease[J]. Clin J Am Soc Nephrol, 2006, 1(5):1090-1099.
7 Yates CJ, Fourlanos S, Hjelmesaeth J, et al. New-onset diabetes after kidney transplantation-changes and challenges[J]. Am J Transplant, 2012, 12(4):820-828.
8 Abaterusso C, Lupo A, Ortalda V, et al. Treating elderly People with diabetes and stages 3 and 4 chronic kidney disease[J]. Clin J Am Soc Nephrol, 2008, 3(4): 1185-1194.
9 Perkins BA, Ficociello LH, Roshan B, et al. In patients with type 1 diabetes and new-onset microalbuminuria the development of advanced chronic kidney disease May not require progression to proteinuria[J]. Kidney Int, 2010, 77(1): 57-64.
10 Dronavalli S, Duka I, Bakris GL. The pathogenesis of diabetic nephropathy[J]. Nat Clin Pract Endocrinol Metab, 2008, 4(8):444-452.
11 Elmarakby AA, Abdelsayed R, Yao Liu J, et al. Inflammatory cytokines as predictive markers for early detection and progression of diabetic nephropathy[J]. EPMA J, 2010, 1(1): 117-129.
12 Jaimes EA, Hua P, Tian RX, et al. Human glomerular endothelium:interplay among glucose, free fatty acids, angiotensin II, and oxidative stress[J]. Am J Physiol Renal Physiol, 2010, 298(1):F125-F132.
13 林彬.糖尿病并发尿路感染153例临床分析[J].吉林医学,2013,34(5):831-832.
14 Ogawa S, Kobori H, Ohashi N, et al. Angiotensin II Type 1 Receptor Blockers Reduce Urinary Angiotensinogen Excretion and the Levels of Urinary Markers of Oxidative Stress and Inflammation in Patients with Type 2 Diabetic Nephropathy[J]. Biomark Insights, 2009, 4:97-102.
15 Reddy GR, Kotlyarevska K, Ransom RF, et al. The podocyte and diabetes mellitus: is the podocyte the key to the origins of diabetic nephropathy?[J]. Curr Opin Nephrol Hypertens, 2008, 17(1):32-36.
16 White KE, Bilous RW, Marshall SM, et al. Podocyte number in normotensive type 1 diabetic patients with albuminuria[J]. Diabetes, 2002, 51(10): 3083-3089.
17 Toyoda M, Najafian B, Kim Y, et al. Podocyte detachment and reduced glomerular capillary endothelial fenestration in human type 1 diabetic nephropathy[J]. Diabetes, 2007, 56(8): 2155-2160.
18 Yoo TH, Li JJ, Kim JJ, et al. Activation of the renin-angiotensin system within podocytes in diabetes[J]. Kidney Int, 2007, 71(10):1019-1027.
Safety and effectiveness of kidney transplantation in diabetes mellitus patients
WANG Lei-yu, CAI Ming, YUAN Qing, SHI Bing-yi, LI Xiang, LI Zhou-li, XU Liang, WEI Xing, WANG Qiang, JIN Hai-long
No.1 Department of Urology, Chinese PLA 309 Hospital; Chinese PLA Organ Transplantation Institute, Beijing 100091, China
Corresponding author: CAI Ming. Email: caiming@medmail.com
ObjectiveTo assess the safety and effectiveness of kidney transplantation in diabetes mellitus (DM) patients.MethodsClinical data about 1 061 DM patients who underwent kidney transplantation in our center from 2008 to 2012 were retrospectively analyzed. The patients were divided into DM group (n=116) and non-DM group (n=945). The incidence of acute rejection (AR), postoperative infection, adverse events, and the survival rate of patients/kidney were comparatively analyzed.ResultsNo significant difference was found in the incidence of AR between DM group and non-DM group (20.6% vs 18.3%, P=0.53). The incidence of postoperative infection and adverse events was significantly higher in DM group than in non-DM group (23.3% vs 15.6%, P=0.03; 42.2% vs 32.3%, P=0.03). No significant difference was found in the 1-, 2-, and 3- year survival rates of patients and kidney between the two groups after operation (P>0.05).ConclusionThe incidence of postoperative infection and adverse events is higher in DM patients than in ohter patients,but does not affect the survival rate of patients/kidney and the incidence of AR. DM may reduce the safety but not affect the curative effect of kidney transplantation. DM patients can undergo kidney transplantation on the premise of its safety.
diabetes mellitus; kidney transplantation; treatment effectiveness; complication
R 692
A
2095-5227(2014)06-0581-04
10.3969/j.issn.2095-5227.2014.06.018
2014-02-17 17:02
http://www.cnki.net/kcms/detail/11.3275.R.20140217.1702.002.html
2013-12-16
王雷雨,男,硕士。研究方向:器官移植与泌尿外科。Email: wangleiyu19870@sina.com
蔡明,男,博士,博士生导师,主任医师。Email: cai ming@medmail.com
