老年髋部周围骨折围手术期精神障碍的相关因素分析
2014-04-08王飞刘克敏王安庆刘四海崔志刚
王飞 刘克敏王安庆 刘四海 崔志刚
(首都医科大学康复医学院,中国康复研究中心,北京博爱医院骨科,北京 100068)
老年髋部周围骨折围手术期精神障碍的相关因素分析
王飞 刘克敏*王安庆 刘四海 崔志刚
(首都医科大学康复医学院,中国康复研究中心,北京博爱医院骨科,北京 100068)
背景:老年髋部周围骨折患者围手术期易出现各种并发症,其中围手术期精神障碍(perioperative delirium,POD)近年来逐渐得到国内骨科医师的重视。预防POD发生,是摆在骨科医生面前的重要问题。
目的:探讨老年髋部周围骨折患者中 POD的发病率,以及其发病相关的危险因素和保护因素。
方法:回顾性分析2001年1月至2013年1月收治的384例老年髋部周围骨折行大型手术的患者,女206例,男178例;年龄 65~95 岁,平均78.3岁。以性别、年龄、手术时间、手术方式、麻醉方式、输血、药物治疗及合并症为自变量,POD的发病率为因变量,进行 Logistic 回归分析。
结果:384 例患者 平 均住院时 间 15.8 d(7~35 d),其 中 79 例发生 POD,发生率 为 20.6%。经分 析 进入 Logistic 回 归方程的因素是年龄、手术时间、麻醉方式、合并症、输血、药物治疗(P<0.05)。其中高龄、手术时间过长、全身麻醉、合并症(尤其脑血管病变)是POD的危险因素,输血和药物治疗是保护因素。性别及手术方式对发生POD的影响差异无统计学意义(P>0.05)。
结论:老年髋部周围骨折易并发POD。围手术期仔细评估POD形成的相关因素,避免全身麻醉和手术时间过长,积极治疗合并症。高危患者必要时应输血并采用药物预防以降低POD的发生率。
老年髋部骨折;围手术期;精神障碍;因素分析
Background:Hip fractures in elderly patients prone to a variety of perioperative complications.Perioperative delirium (POD)has been paid more attention in recent years.
Objective:To investigate the incidence,risk factors and protective factors of POD in the elderly with hip fracture.
Methods:A retrospective analysis was performed in 384 elderly patients with hip fracture treated by surgery from January 2001 to January 2013.There were 206 females and 178 males with a mean age of 78.3 years(range,65 to 95 years).Gender,age,operative time,surgical approach,anesthesia,blood transfusion,medications and complications were taken as independent variables,and the incidence of POD was taken as dependent variable for Logistic regression analysis.
Results:The mean hospital stay of the 384 patients was 15.8 days(range,7 to 35 days).POD occurred in 79 patients,and the incidence of POD was 20.6%.The age,operation time,anesthesia,complications,blood transfusion and medication were enrolled into Logistic regression equation(P<0.05).Advanced age,extremely-long operative time,general anesthesia, complications(cerebrovascular disease,especially)were risk factors for POD,while medications and blood transfusion were protective factors.Gender and surgical approach were not significantly related to POD(P>0.05).
Conclusions:Elderly hip fractures are often complicated by POD.Orthopaedic surgeons should carefully evaluate perioperative factors related to POD,avoid general anesthesia,decrease surgical time,and actively manage complications.It is essential to take transfusion and drug prophylaxis for high-risk patients.
随着医疗及生活水平的提高,人类寿命不断延长,老年人外伤后髋部周围骨折发生率也逐年增高[1]。出于缓解疼痛、改善功能、提高生活质量等目的,老年髋部周围骨折首选手术治疗[2]。但老年患者围手术期易出现各种并发症,其中围手术期精神障碍(perioperative delirium,POD)近年来逐渐得到国内骨科医师的重视。POD的发生与诸多因素有关,临床实践中如何及时发现高危人群、正确认识相关因素、及早采取干预措施,预防POD发生,是摆在骨科医生面前的重要问题。本文通过研究近年来在我院实施老年髋部周围骨折大型手术的患者资料,对临床中多个POD影响因子进行整理和回顾性分析,明确POD危险因素和保护因素,协助筛选POD高危患者,并评估预防措施的有效性。
1 资料与方法
1.1 研究对象
本研究纳入2001年1月至2013年1月我院收治的384例老年髋部周围骨折行大型手术患者,女206例,男178例;年龄65~95岁,平均78.3岁。按骨折类型分类:股骨颈骨折125例,股骨转子间骨折239例,股骨头骨折20例。按手术方式分类:髋关节置换150例,股骨髓内固定102例,股骨髓外固定132例。
1.2 病例纳入及排除[3]
纳入标准:①年龄≥65岁;②同期单侧肢体手术;③术后1个月内出现POD;④随访时间3个月以上。
排除标准:①同期其他部位手术或合并其他部位骨折;②半年内有其他大手术病史;③12个月内有严重脑外伤;④6个月内有心肌梗死、心力衰竭、严重肺部疾病;⑤脑卒中病史并遗留后遗症;⑥合并恶性肿瘤;⑦术前患有神经、精神障碍疾病,长期应用抗精神病药物;⑧有酒精或药物依赖的患者。⑨因手术并发症导致死亡的患者。
1.3 诊断方法
POD 的 临 床 诊 断[4]:主 要 从 患 者 注 意 力 集 中 情况、认知状态、发作情况和诱发原因4个方面进行判断,并根据患者发作当时的状态将POD分为狂躁型、抑郁型和混合型。
1.4 预防和治疗措施
①调节一般身体状况:对急诊患者进行入院评估,筛查高危患者。②调整原有内科合并症:请内科专科医生协助诊治,如高血压、糖尿病、脑血管疾患等;注意患者心理护理,鼓励家属陪护和关爱,减少患者紧张和不安。③纠正贫血状态,高危患者必要时输血。④术后早期功能锻炼:第2天鼓励患者坐起,行足踝、膝关节主动屈伸活动,辅以下肢静脉泵及关节被动活动仪CPM的应用。⑤药物治疗:对于出现POD的患者,在积极消除病因的同时,在精神科或神经内科医师指导下进行药物治疗。
1.5 统计学处理
以 POD 的 发 生 率 为 因 变 量 ,可 能 影 响POD 发生的因子作为自变量。根据美国精神障碍诊断标准(DSM-IV)[4]为指南,结合老年髋部周围骨折的手术特点,选择以下指标:性别、年龄、麻醉方式、手术时间、手术方式、输血、药物治疗及合并症作为自变量,并对变量赋值(表 1)。应用 SPSS 17.0 统计学软件,建 立标准化数据库,对 上述自变量进行 Logistic回 归 分 析 。 首 先 以 POD 有 无 发 生(1,0)对 上 述 影响因子(X1~X8)进行单因素分析。P<0.05 的因素被认为是有统计学意义的因素,进入最后的回归方程分析。
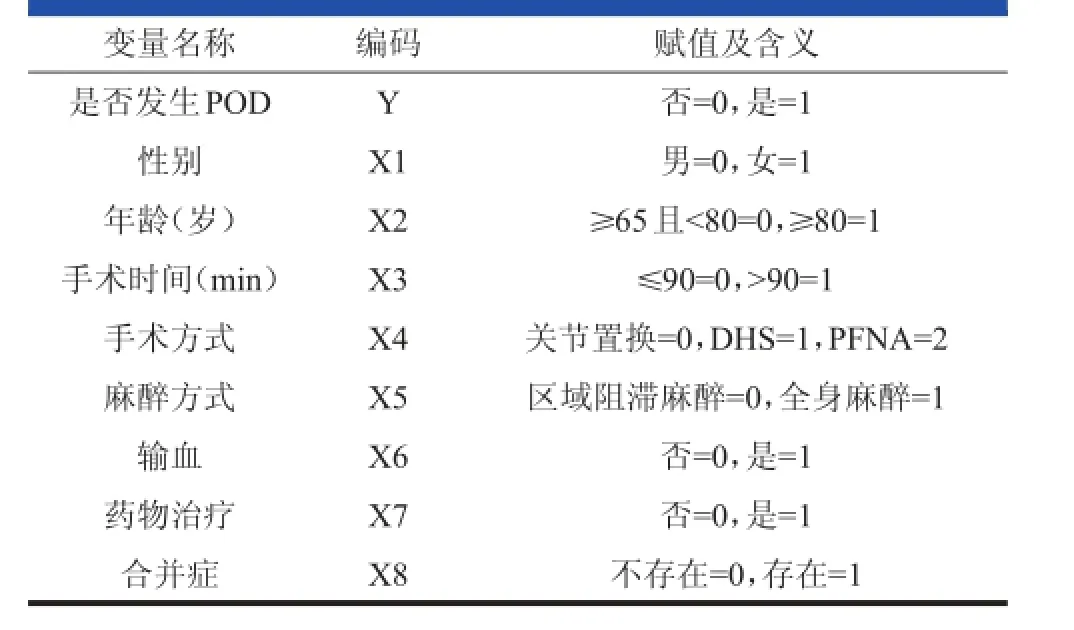
表1 老年髋部周围骨折POD形成相关因素量化赋值结果
2 结果
本研究384例患者中,79例发生POD,发生率为20.6%,经治疗后恢复良好。随访时间3~18个月,平均12.2个月,单因素分析结果见表2。进入回归分析模型的危险因素有年龄、麻醉方式、手术时间及合并症(表3)。输血和药物治疗因素的值为负数,表明二者为POD发生的保护因素。性别、手术方式对POD的 发 生差异 无 统计学 意 义(P>0.05)。采 用 Hosmer-Lemesho 检验 :χ2=7.632,自 由 度(df)=7,P=0.278,说明模型拟合度良好。统计结果表 3 中,Exp(β)即为优势比估计OR,根据分析结果,年龄越高,术后发生POD的危险性越高。全身麻醉后发生POD的危险性要高于连续硬膜外麻醉和蛛网膜下腔阻滞麻醉,后二者之间差异无统计学意义(P>0.05)。手术时间超过 90 min 的患者发生 POD 的危险性是手术时间少于90 min 患者的 4.477 倍,合并有原发性高血压或糖尿病 患者 的 危 险 性分 别是 无 合 并 症患 者的 2.422 倍 、2.757倍。而合并脑血管病变的患者发生 POD 的危险性则高达无合并症患者的14.510倍。
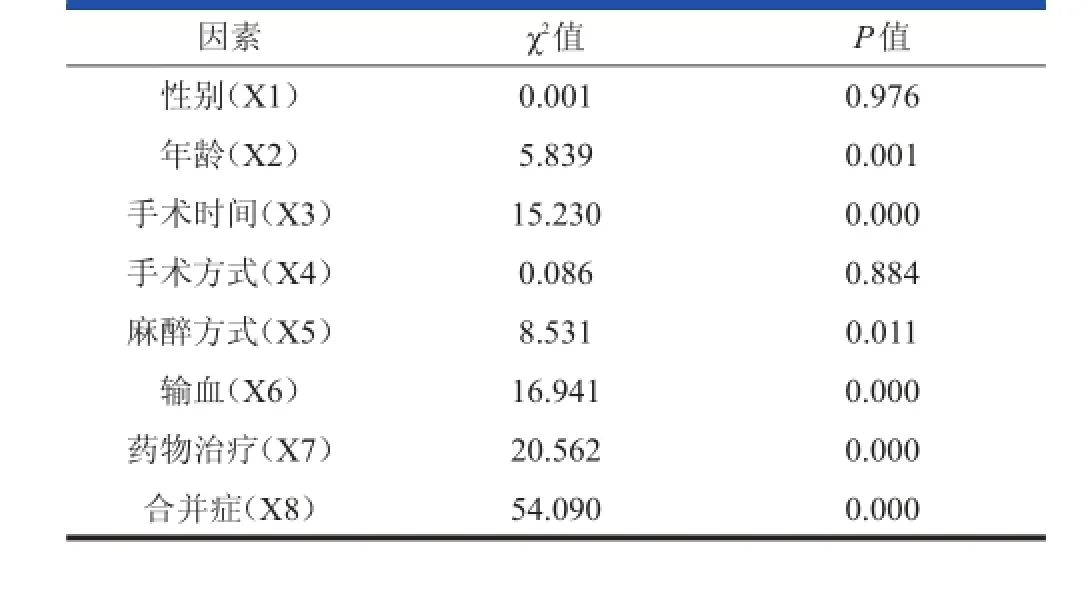
表2 老年髋部周围骨折POD形成因素的单因素分析结果
3 讨论
POD是一种急性精神混乱状态,主要表现为注意力差、意识混乱或思维无序[5,6],还包括记忆损害、感知障碍、精神运动异常和睡眠紊乱,是在老年人中枢神经退化的基础上,多因素共同作用致中枢神经递质 分 泌 代 谢 紊 乱 所 引 起 的 急 性 精 神 紊 乱 综 合 征[7]。尽管国外对此有相关研究,但国内骨科医师对此仍存在认识上的不足。
3.1 入院风险评估
POD是老年髋部周围骨折的常见并发症,有研究发现,老年髋部周围骨折 POD 发生率 5.1%~31.0%[8],POD不仅影响患者预后,而且导致住院时间延长,认知功能受损,1~5 年病死率增加[9]等。Bitsch 等[10]综述了12 篇相 关研 究 ,共 1823 例老 年髋 部 周 围 骨 折 患者,发现手术后精神障碍发生率 16%~62%(平均35%)。如此高的发病率提示对老年髋部周围骨折患者的入院风险评估尤为重要。Vochteloo 等对 387 例老年髋部周围骨折患者进行入院评估,并制定了风险评 估表[11](RD model,the risk model for delirium),此表能够帮助医生及早判断POD发生的可能。并且发 现 POD高 风 险 因 素 包 括 :高 龄( ≥80 岁),女 性 ,ASA分级:Ⅲ~Ⅳ,全身麻醉,合并老年痴呆症,独居等。其中高龄和全身麻醉是较高独立的危险因素。这与本研究结果基本一致。我们对384例患者进行了回顾性评分分析,发现评分≥5分的患者共计115例(29.94%),其中 79 例(68.70%)发生了 POD。笔者认为,RD model评分表对患者发生 POD 识 别率高,能够指导我们对高危患者采取预防措施,值得临床上推广使用。
3.2 性别因素
在我国,通常女性寿命高于男性,并且多伴有严重骨质疏松,行走能力差,独居,所以骨折风险一般较 男 性 高 。 本 研 究 384 例 患 者 ,女 性 患 者 206 例(53.65%)。虽然本研究中性别因素对POD的发生差异无统计学意义,但是 Samuelsson[12]等对 2134 例老年髋部周围骨折患者研究后认为,老年女性患者髋部骨折后发生POD的风险高于男性患者,性别因素是确定POD发生及功能恢复的最重要的单一因素。且随访2年后,死亡率也高于男性患者。因此,笔者认为,性别因素仍然是术前风险评估的重要因素,老年女性依然是POD发生的高危人群,应受到医生更多的关注。
3.3 麻醉方式
老年患者通常一般状况差,合并多种内科疾病,骨折后疼痛、卧床等加重内科疾病的恶化,麻醉方式的选择目前仍存在争议。有研究表明,老年髋部周围骨折患者术后发生精神障碍的高峰时间通常在术后 4 天内[13],麻醉方式的选择直接影响到精神障碍发作的持续时间。Wei[14]推荐在高风险的患者中使用区域阻滞麻醉下手术,术后出现精神障碍的患病率可以减少 50%。还有报道显示[15],全身麻醉是潜在的术后发生精神障碍的危险因素。区域阻滞麻醉可以减少术后精神障碍的发生。我们的研究显示,全身麻醉后发生POD的危险性是连续硬膜外麻醉和蛛网膜下腔阻滞麻醉的 8.457 倍,这与 Bryson 等[16]的研究结果相符。因此,笔者推荐在无禁忌证的情况下,尽可能在连续硬膜外麻醉和蛛网膜下腔阻滞麻醉下手术。
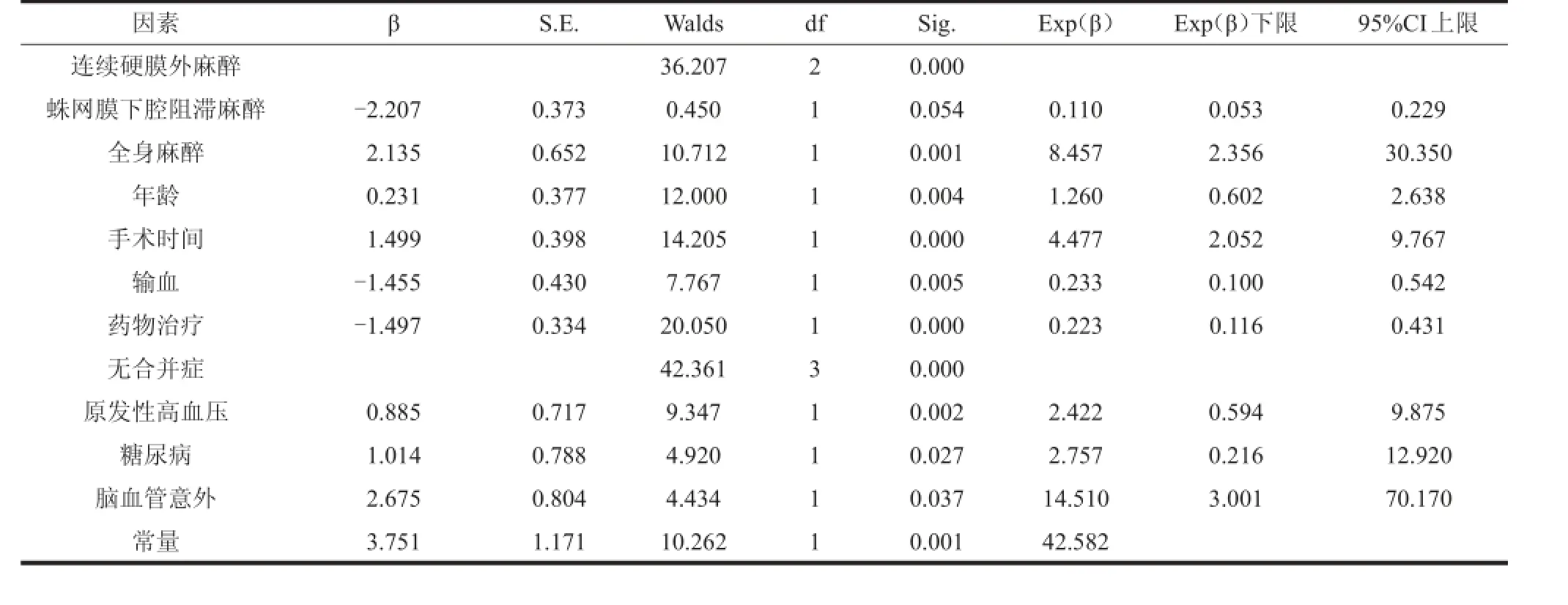
表 3 老年髋部周围骨折 POD 形成单因素的 Logistic 回归模型分析结果
事实上,老年髋部周围骨折患者术后痛苦和POD的发生之间也呈正相关关系。实验室研究证据表明[17],疼痛可影响认知能力,从而诱发精神障碍,尤其在老年髋部周围骨折的患者。Marcantonio 等[18]对541例髋部周围骨折患者进行前瞻性研究,16%的患者出现精神障碍与剧烈疼痛相关。对这些患者进行疼痛管理后,精神障碍的发生率在统计学上减少了三分 之一 。 Sieber等[19]对 术 中麻 醉 用药 与 术 后 POD 发生率关系进行研究表明,在区域阻滞麻醉时,使用异丙酚限制镇静深度,并且术后给予椎管内吗啡长效镇痛,这是一种简单、安全、有效的防止老年患者术后精神障碍的干预方法。因此,笔者推荐术后可以给予常规吗啡椎管内镇痛及口服长效镇痛药治疗。
3.4 合并症
老年患者通常合并内科疾病,如高血压、糖尿病或脑血管病变(包括脑出血、脑梗死、脑血管畸形等)。Inouye 等[20]研究表明,术前合并脑血管病变是术后发生POD的一个单一、重大风险因素。近期的研究还有报道[21],术前合并老年痴呆症或脑萎缩,也是术后 POD 发生的最强危险因素之一。Cole 等[22]解释术前患有老年痴呆症和髋部周围骨折后发生POD之间的关系,指出两者有相似的临床症状,如注意力不集中和情绪波动等异常表现。并且两者有相似的发病机制,其中包括基础代谢率降低和胆碱能神经功能受损,以及相似的致病因素,如兴奋神经毒性损伤和神经元死亡等。本研究发现,合并脑血管病变的 患者 发生 POD 的 危 险 性 高 达无 合并 症 患 者 的14.510倍。这充分说明合并脑血管病变是 POD发生的重大危险因素,骨科医师必须对此引起注意,术前要给予预防措施,术后要严密监测,一旦发生POD,应该协同内科医师积极治疗。
3.5 输血
老年患者身体储备能力差,营养状况不良,加之髋部周围骨折的隐性失血,常导致贫血的发生。Vochteloo[23]对 1262 例 老 年 髋 部 周 围 骨 折 患 者 进 行手术后回顾性分析发现,患者入院时合并贫血及术后出现贫血是 POD发生的独立危险因素。Landi甚至将合并多种内科疾病并伴有贫血的老年患者称为“虚弱综合征”[24]族群,这种综合征的典型特征之一是贫血。越来越多的证据表明,如果这些患者接受手术治疗,贫血会严重影响POD的发生率和死亡率[25]。在本研究中,对中、重度贫血(Hg≤90 g/L)患者术前及术后给予成分输血治疗,能够提高血红蛋白浓度,对预防POD发生取得很好效果。因此,笔者认为,必要的成分输血治疗贫血是POD发生的保护性因素。
3.6 药物治疗
老年髋部周围骨折发生POD不仅影响术后恢复,延长住院时间,而且增加死亡率。如何有效地预防和治疗是临床工作中的重点问题。Kalisvaart等[26]在一项随机对照试验中指出,氟哌啶醇广泛用于精神障碍的对症治疗。然而,氟哌啶醇并不能减少POD的发病率,但是它确实减少了发作持续的时间和 发 作 的 严 重 程 度 。 Amsterdam Delirium Study group 推 荐[27]术 前 RD model评 分 ≥5 分 的 高 风 险 患者,给予口服氟哌啶醇预防治疗,即氟哌啶醇每次1 mg,2 次/天,可 以有效减少 27%~52%的老 年 髋部周围骨折患者POD的发病率。另外,POD发作过程中,经常出现睡眠中断-觉醒周期。褪黑激素对睡眠-觉醒周期的调节起着重要的作用,所以有人提出假说,褪黑激素的代谢改变可能对调控POD的发病发挥重要作用。但是目前正在研究阶段,没有确定结果。我们的临床经验,如果氟哌啶醇使用不能有效控制POD的临床症状,还可以应用某些口服药物,如镇静催眠药:地西泮、佐匹克隆;心境稳定剂:碳酸锂、丙戊酸钠、卡马西平;抗精神病药:奎硫平、奥氮平,均能够控制病情,并且取得良好治疗效果。
由于本研究中所有患者资料都是回顾性资料,无论是对POD的诊断,还是对各患者8项因素的描述,仍存在一定的人为因素干扰。特别是对轻微症状的POD患者,由于临床医师认知程度差异,不同程度漏诊而导致数据的偏倚。在资料收集时,部分患者出现精神障碍后未及时进行电解质检查,造成分析资料时结果不全面,故电解质紊乱对POD的影响未纳入本研究的讨论。对术后药物治疗还存在一定随意性,缺乏统一的标准。本研究受条件限制,无法对更多的因素做出分析,希望以后通过多中心的研究来弥补不足。
参考文献
[1]RocheJJ,Wenn RT,Sahota O,et al.Effect of comorbidities and postoperative complications on mortality after hip fracture in elderly people:prospective observational cohort study.BMJ,2005,331(7529):1374.
[2]HossainM,NeelapalaV,AndrewJG.Results of non-oprative treatment following hip fracture compared to surgical intervention.Injury,2009,40(4):418-421.
[3]Coburn M,Sanders RD,Maze M,et al.The Hip Fracture Surgery in Elderly Patients(HIPELD)study:protocol for a randomized,multicenter controlled trial evaluating the effect of xenon on postoperative delirium in older patients undergoing hip fracture surgery.Trials,2012,13:180.
[4]Diagnostic and Statistical Manual of Mental Disorders. Fourth Edition:DSM-IV-TR®.American Psychiatric Association,Washington,DC.
[5]Inouye SK,van Dyck CH,Alessi CA,et al.Clarifying confusion:the confusion assessment method.A new method for detection of delirium.Ann Intern Med,1990,113(12): 941-948.
[6]Roche V.Southwestern Interna1 Medicine Conference.Etiology and management of delirium.Am J Med Sci,2003, 325(1):20-30.
[7]Leentjens AF,van der Mast RC.Deliriumin in elderly people:an update.Curr Opin Psychiatry,2005,18(3):325-330.
[8]Adunsky A,Levy R,Heim M,et al.The unfavorable nature of preoperative delirium in elderly hip fractured patients. Arch Gerontol Geriatr,2003,36(1):67-74.
[9]McCusker J,Cole M,Abrahamowicz M,et al.Delirium predicts 12-month mortality.Arch Intern Med,2002,162(4): 457-463.
[10]Bitsch M,Foss N,Kristensen B,et a1.Pathogenesis of and management strategies for postoperative delirium after hip fracture:a review.Aeta Orthop Scand,2004,75(4):378-389.
[11]Vochteloo AJ,Moerman S,van der Burg BL,et al.Delirium risk screening and haloperidol prophylaxis program in hip fracture patients is a helpful tool in identifying highrisk patients,but does not reduce the incidence of delirium. BMC Geriatr,2011,11:39.
[12]Samuelsson B,Hedström MI,Ponzer S,et al.Gender differences and cognitive aspects on functional outcome after hip fracture—a 2 years'follow-up of 2,134 patients.Age Ageing,2009,38(6):686-692.
[13]Kalisvaart KJ,de Jonghe JF,Bogaards MJ,et al.Haloperidol prophylaxis for elderly hip-surgery patients at risk for delirium:a randomized placebo-controlled study.J Am Geriatr Soc,2005,53(10):1658-1666.
[14]Wei LA,Fearing MA,Sternberg EJ,et al.The Confusion Assessment Method:a systematic review of current usage.J Am Geriatric Soc,2008,56(5):823-830.
[15]Parker MJ,Handoll HH,Griffiths R.Anaesthesia for hip fracture surgery in adults.Cochrane Database Syst Rev, 2004,(4):CD000521.
[16]Bryson GL,Wyand A.Evidence-based clinical update:general anesthesia and the risk of delirium and postoperative cognitive dysfunction.Can J Anaesth,2006,53(7):669-677.
[17]Morrison RS,Magaziner J,Gilbert M,et al.Relationship between pain and opioid analgesics on the development of delirium following hip fracture.J Gerontol A Biol Sci Med Sci,2003,58(1):76-81.
[18]Marcantonio ER,Flacker JM,Wright RJ,et al.Reducing delirium after hip fracture:a randomized trial.J Am Geriatr Soc,2001,49(5):516-522.
[19]Sieber FE,Zakriya KJ,Gottschalk A,et al.Sedation depth during spinal anesthesia and the development of postoperative delirium in elderly patients undergoing hip fracture repair.Mayo Clin Proc,2010,85(1):18-26.
[20]Inouye SK,Zhang Y,Jones RN,et al.Risk factors for delirium at discharge:development and validation of a predictive model.Arch Intern Med,2007,167(13):1406-1413.
[21]McAvay GJ,Van Ness PH,Bogardus ST Jr,et al.Older adults discharged from the hospital with delirium:1-year outcomes.J Am Geriatr Soc,2006,54(8):1245-1250.
[22]Cole MG,McCusker J,Dendukuri N,et al.Symptoms of delirium among elderly medical inpatients with or without dementia.J Neuropsychiatry Clin Neurosci,2002,14(2): 167-175.
[23]Vochteloo AJ,Borger van der Burg BL,Mertens B,et al. Outcome in hip fracture patients related to anemia at admission and allogeneic blood transfusion:an analysis of 1262 surgically treated patients.BMC Musculoskelet Disord, 2011,12:262.
[24]Landi F,Russo A,Danese P,et al.Anemia status,hemoglobin concentration,and mortality in nursing home older residents.J Am Med Dir Assoc,2007,8(5):322-327.
[25]Dunne JR,Malone D,Tracy JK,et al.Perioperative anemia:an independent risk factor for infection,mortality,and resource utilization in surgery.J Surg Res,2002,102(2): 237-244.
[26]Kalisvaart KJ,de Jonghe JF,Bogaards MJ,et al.Haloperidol prophylaxis for elderly hip-surgery patients at risk for delirium:a randomized placebo-controlled study.J Am Geriatr Soc,2005,53(10):1658-1666.
[27]de Jonghe A,van Munster BC,van Oosten HE,et al.The effects of melatonin versus placebo on delirium in hip fracture patients:study protocol of a randomised,placebo-controlled,double blind trial.BMC Geriatr,2011,11:34.
Abinary logistic regression analysis for perioperative delirium in the elderly with hip fracture
WANG Fei,LIU Kemin*,WANG Anqing,LIU Sihai,CUI Zhigang
(Department of Orthopaedics Surgery,Beijing Charity Hospital,Capital Medical University School of Rehabilitation Medicine,China Rehabilitation Research Center,Beijing 100068,China)
Hip fracture,elderly;Perioperative period;Delirium;Factors analysis
*通信作者:刘克敏.E-mail:wangfei_iii@hotmail.com
