儿童幽门螺杆菌感染的流行病学及诊治现状
2014-03-28吴捷
吴捷
中国目前仍是幽门螺杆菌(Helicobacter pylori,Hp)感染率较高的国家。儿童Hp感染不仅与消化性溃疡、慢性胃炎等胃肠道疾病密切相关,还可能与多种胃肠道外疾病有关,如生长发育迟缓、营养不良、营养性缺铁性贫血、特发性血小板减少性紫癜等[1]。但目前有关儿童Hp感染的流行病学资料还很匮乏,多种诊断方法各有利弊,各种治疗药物在不同地区显示出不同程度的耐药性,提醒临床医生对儿童Hp感染诊治时要注意本地的耐药情况和儿童个体差异。
1 流行病学
Hp感染了全球半数以上的人口,有报道西方国家感染率为25%~50%,发展中国家高达90%[2],而大部分成人Hp感染是在儿童期获得。中国Hp感染率总体上仍然很高,成人中感染率达40%~60%[3]。感染率在发展中国家较高,而在发达国家较低;同一国家内,城乡人口之间的总感染率也可能存在巨大差异。人们从发展中国家移民到发达国家,也会提高Hp在发达国家的感染率[4,5]。
与成人一样,儿童Hp感染在各地区差异很大,国外有关流行病学调查显示,Hp感染率在欧洲为7%~33%,南美洲为48%~78%,亚洲为37.5%~66%,南非则高达87%[5]。中国相关调查显示,1990~2002年1~5岁组Hp感染率为39.55%,6~10岁组为42.04%,11~20岁组为53.38%,21~30岁组为65.75%,达到高峰阶段,此后均维持在较高水平[6]。2002~2004年国内多中心流行病学调查显示,儿童Hp感染率为25%~59%,平均41%,并以平均每年0.5%~1%的速度递增。其中1~5岁组Hp感染率为34.15%,6~10岁组为35.94%,11~20岁组为43.78%,但感染的地区差异较大,沿海经济发达地区较内陆地区感染率低[3]。2012年沈阳地区1 150例学龄前儿童Hp感染情况调查结果显示,感染率为13.13%,随年龄增加而递增[7]。此结果已低于中国以往报道的平均水平,但仍高于发达国家水平。有报道男孩Hp感染率在某些地区比女孩高,不过在成人中男女之间Hp感染率并无明显差异[3,8]。但也有报道儿童Hp感染无性别差异[9]。
儿童期感染最可能的途径是通过口-口或粪-口途径传播。已知的危险因素包括:年龄增加、低社会经济水平、居住条件拥挤、多人同睡一张床、父母受教育程度较差、水源污染、家庭成员中有感染者尤其是母亲有Hp感染[10,11]。而宿主对细菌反应、暴露环境和Hp毒力因素共同决定了感染者是否会发展成临床疾病。Hp相关性慢性胃炎,Hp自发清除少见,因此慢性胃炎可持续存在,而根除Hp等综合治疗可在一定程度上逆转部分患者的胃黏膜萎缩、肠化生和异型增生[12]。这提示在儿童期对Hp感染进行早期诊断和实施早期干预也可能是必要的。
2 诊断
2.1 临床表现 Hp感染是慢性活动性胃炎和消化性溃疡的主要病因,虽然儿童患消化性溃疡并不多见,但与儿童慢性胃炎、消化不良、慢性腹泻和复发性腹痛等的发病密切相关。有学者对43例原发性溃疡儿童研究发现,Hp阳性率占53.5%[13]。根治Hp后溃疡复发率明显降低。所以对消化性溃疡合并Hp感染及明确Hp感染相关的胃炎伴糜烂均应根除治疗。但对于复发性腹痛、胃食管反流和功能性消化不良是否需要检测Hp并治疗还有争议。
近年来发现Hp感染还可能参与某些胃肠外的疾病,如儿童营养性缺铁性贫血、生长发育迟缓、营养不良、特发性血小板减少性紫癜、慢性荨麻疹等的发生、发展过程,并与成年后的动脉粥样硬化相关心脑血管疾病、阿尔茨海默病、帕金森病、偏头痛等神经系统疾病有关[14,15]。
2.2 检测方法 儿童Hp感染的诊断方法主要分为侵入性和非侵入性两大类。
2.2.1 侵入性诊断检测 侵入性方法依赖胃镜活检,包括快速尿素酶试验(rapid urease test,RUT)、胃黏膜直接涂片染色镜检、胃黏膜组织切片染色镜检、细菌培养、基因检测方法,如聚合酶链反应(polymerase chain reaction,PCR)、寡核苷酸探针杂交、基因芯片检测等。
RUT为临床上侵入性检测中诊断Hp感染的首选方法。原理是Hp可产生极强的尿素酶活性,该酶水解尿素产生氨和二氧化氮,氨引起pH值升高,使反应系变成碱性,从而使pH指示剂颜色改变。其优点为简单、费用低、诊断速度快,诊断敏感度及特异度高。因为Hp在胃黏膜不同部位分布不均,需同时取2块组织进行检测(胃窦和胃体各1块),可提高检测敏感性。但其检测结果可受观察时间、细菌数量、胃内pH值、取材部位、取材大小、试剂质量等因素影响。
组织学检测的敏感性及特异性均较高,但没有RUT实验经济方便。细菌培养的方法较常用于科研,通过培养进一步进行药敏试验及基因层面的研究,并指导临床治疗方案,但因其培养条件要求较苛刻,在国内临床作为检测手段的可行性不高。PCR诊断具有快速、敏感、特异的优点,也可以作为抗生素敏感试验,用于测定抗Hp抗生素的耐药性。PCR诊断对胃黏膜标本的要求低,除新鲜活检标本外,石蜡包埋和已做过RUT的标本也可应用。但是由于PCR的高敏感性,对胃镜、活检通道、活检钳的洗涤、消毒以及实验操作都十分严格,否则会引起交叉性污染导致假阳性结果。
2.2.2 非侵入性诊断检测 包括13C-尿素呼气试验(13C-urea breath test,13C-UBT)、粪便抗原试验、免疫学试验。
UBT检测准确性高,易于操作;可反映全胃Hp感染状况,克服因细菌呈“灶性”分布而造成的RUT假阴性。原理为同位素13C标记的尿素口服后可被Hp产生的尿素酶分解成13CO2,检测受检者呼出气体中13C浓度来判断受检者胃内Hp感染的情况。此项检测目前被认为是除培养外诊断Hp感染的“金标准”。UBT包括13C-UBT和14C-UBT,儿童以13C-UBT为好,由于其无放射性,已广泛用于儿童Hp感染的诊断,其敏感性和特异性均较高,临床推荐用于治疗前Hp诊断及明确Hp是否根除,推荐可用于无条件行胃镜检查且依从性较好的儿童。但UBT不适合幼儿(尤其是2岁以下),因幼儿不配合而影响准确性。另外,UBT检测值处于临界值附近时,结果不可靠,可间隔一段时间后再次检测或改用其他方法检测。
粪便抗原试验是新建立起来的一种诊断Hp感染的酶免疫技术。Maastricht-Ⅳ共识指出,采用单克隆抗体的粪便Hp抗原试验在治疗前后的敏感性和特异性与呼气试验不相上下,且因其无痛苦、可操作性也较好,较适合临床儿童确诊,但国内目前尚缺乏相应试剂。
众多共识指出,血清学检测虽经济方便,但其准确性不高,不能区分现症感染和既往感染,临床应用范围非常有限,推荐作为高发病率地区感染预测的指标。
2.3 检测指证 目前临床有夸大Hp感染危害进而盲目扩大检测人群的趋势。“治疗所有Hp阳性者,但如无意治疗,就不要进行检测”,这是世界胃肠病学组织制定的“发展中国家幽门螺杆菌感染临床指南”中提出的良好实践要点。因此应根据根除适应证进行Hp检测,不应任意地扩大检测对象。陈洁[16]提出Hp检测的适宜儿童:慢性胃炎、消化性溃疡者应常规检测Hp;黏膜相关淋巴组织(mucosa-associated lymphoid tissue,MALT)淋巴瘤,尽管发病率很低,一旦诊断,常规检测Hp;有消化不良症状的儿童不推荐常规检测Hp,仅在症状严重不能排除器质性疾病并影响治疗判定时建议检测Hp;根治Hp感染后复查。
2.4 诊断标准[18]
2.4.1 Hp感染的诊断 符合下述三项之一者可判断为Hp现症感染:(1)胃黏膜组织RUT、组织切片染色或细菌培养三项中任意一项阳性;(2)13C-UBT或14C-UBT阳性;粪便抗原试验(经临床验证的单克隆抗体法)阳性。血清Hp抗体(经临床验证、准确性高的试剂)阳性提示曾经感染,从未治疗者可视为现症感染。
2.4.2 Hp感染根除治疗后的判定 应在根除治疗结束至少4周后进行,首选UBT。符合下述三项之一者可判定为Hp根除:(1)13C-UBT或14C-UBT阴性;(2)粪便抗原试验阴性;(3)基于胃窦、胃体两个部位取材的RUT均阴性。
3 治疗
3.1 根除Hp适应证 目前中国还没有达成专门关于儿童Hp感染的诊治共识,所以儿童根除Hp适应证可以参考《第四次全国幽门螺杆菌感染处理共识报告》[17],见表1。
值得注意的是,许多证据表明,Hp感染与成人和儿童不明原因的缺铁性贫血相关,根除Hp可升高血红蛋白水平[18]。根除Hp可使50%以上特发性血小板减少性紫癜患者的血小板计数上升[19]。但对无症状或症状轻微的儿童,并不主张为了预防成人期Hp相关并发症而进行根除治疗。
3.2 治疗方案的选择 随着标准三联方案根除率的下降,Maastricht-Ⅳ共识推荐5种根除Hp的治疗方案,见图1,即在之前标准三联方案和铋剂四联方案的基础上,又增加了3种新的方案,包括序贯疗法、伴同疗法和左氧氟沙星三联方案[20]。该共识中强调应根据克拉霉素耐药率(>20%为高耐药区)的不同而选择不同的治疗方案,国内有报道克拉霉素耐药率为27%~38%[21,22],但目前国内尚缺乏多地区、大样本的儿童克拉霉素耐药率的研究报道。
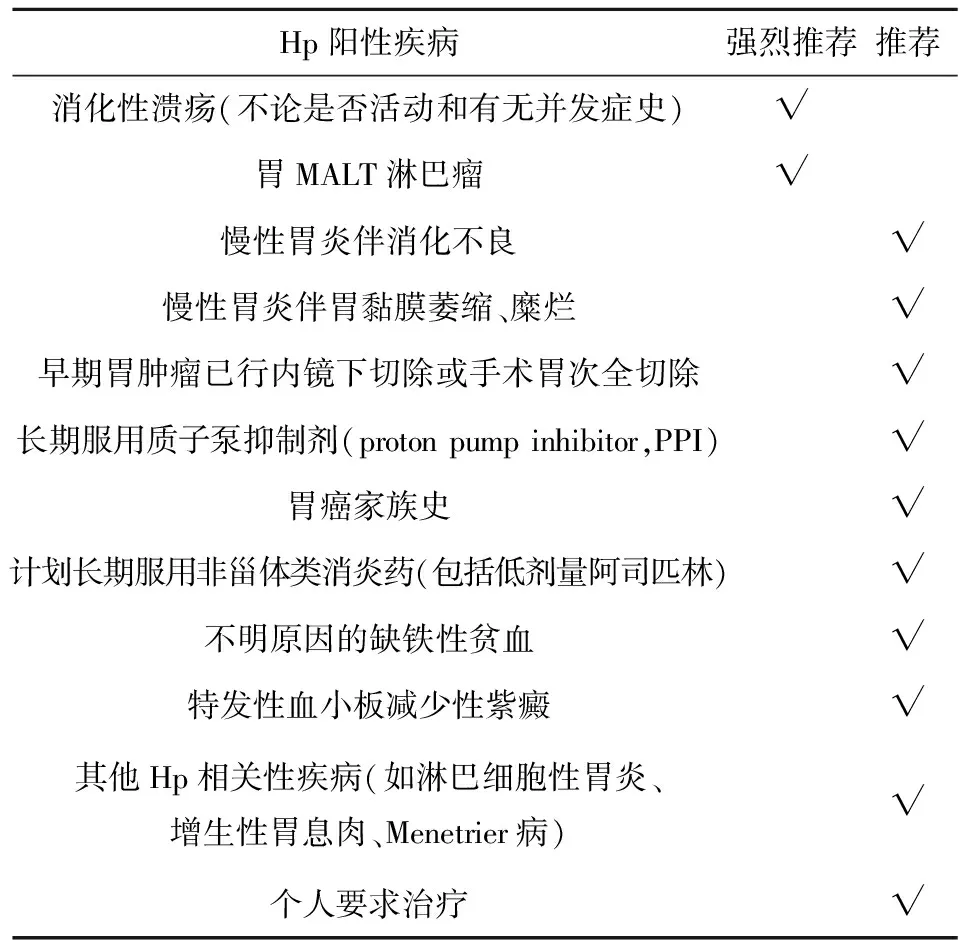
表1 推荐的根除Hp适应证和推荐强度
标准三联方案目前仍是儿童根治Hp的最常选用的一线方案,是在PPI基础上加两种抗生素,有2个方案:PPI+克拉霉素+阿莫西林;PPI+克拉霉素+甲硝唑,可用呋喃唑酮替代甲硝唑。该方案的根除率已低于或远低于80%[23]。标准三联疗法的疗程从7 d延长至10 d或14 d,根除率仅能提高约5%[20],所以儿童疗程选择要综合考虑费用、依从性及不良反应。
在Hp高耐药率背景下,铋剂四联方案(铋剂+PPI+2种抗生素)再次得到关注。Maastricht-Ⅳ共识指出,在克拉霉素高耐药率地区,一线方案首先推荐铋剂四联方案;在克拉霉素低耐药率地区,除推荐标准三联疗法外,亦推荐铋剂四联疗法作为一线方案。铋剂安全性的荟萃分析表明,在根除Hp治疗中,短期(1~2周)服用铋剂安全性相对较高[24]。也有资料显示,成人长期、大剂量应用铋剂可对脑部和肾脏造成损害(如脑病、肾功能衰竭)。因此,儿童应严格掌握剂量和疗程,不推荐首选。
近年提出的序贯疗法,即先采用PPI+阿莫西林治疗5 d,之后换用PPI+克拉霉素+甲硝唑(或呋喃唑酮)继续治疗5 d。研究提示其根除率较传统的三联疗法高,而不良反应的发生率与传统疗法无明显差异[25]。故欧洲儿科胃肠病、肝病与营养学会(ESPGHAN)和北美儿科胃肠病、肝病及营养协会(NASPGHAN)推荐序贯疗法也可作为Hp根治的一线方案[26],见表2。

表2 儿童Hp根治一线方案(ESPGHAN和NASPGHAN推荐)
伴同疗法,即PPI+克拉霉素+甲硝唑+阿莫西林,共14 d。荟萃分析表明,伴同疗法的根除率与序贯疗法基本相同,高于标准三联方案。但目前国内缺乏相关研究资料报道,且因需同时服用3种抗生素,不仅有可能增加抗生素的不良反应,还使治疗失败后抗生素的选择余地减小。因此,在中国除非有铋剂使用禁忌,否则不推荐伴同疗法[17]。
左氧氟沙星三联疗法(PPI+左氧氟沙星+阿莫西林)在国内多中心随机对照研究中亦未显示优势,这可能与国内氟喹诺酮类药物耐药率高有关。左氧氟沙星在国内也被禁用于18岁以下儿童。
根治前注意事项:根除治疗前停服PPI不少于2周,停服抗生素、铋剂等不少于4周。考虑中国对克拉霉素的高耐药性,治疗前如有条件,最好行药敏试验。同时部分成人使用的二线药物(如四环素、利福布汀、环丙沙星等)都被禁止或尚未被批准用于儿童,因此切忌滥用。考虑儿童可选择的抗生素和治疗方案较为有限,故更应注意首次治疗的规范化,根据当地不同药物的耐药性或患儿药敏试验选择根治方案,提高首次治疗的根除率。
关于PPI的选择:奥美拉唑目前仍是儿童抗Hp治疗的首选PPI制剂,不过研究证实,选择作用稳定、疗效高、受CYP2C19基因多态性影响较小的PPI,如埃索美拉唑,可提高根除率[27]。有研究采用埃索美拉唑,联合阿莫西林、克拉霉素(或甲硝唑)三联7 d方案治疗儿童Hp感染,结果显示其根除率>90%,除胃肠道反应外,未见其他明显不良反应[28]。
对于根治Hp感染失败儿童,有条件可进行药敏试验,并调整治疗方案,如换用序贯疗法、四联疗法,或增加药物剂量、延长疗程。同住的家庭成员必要时可考虑Hp检测,感染者适当分餐并考虑治疗。对于多次治疗失败者,考虑让患者停药一段时间(2~3个月或半年),使细菌恢复原来的活跃状态,以便提高再次治疗的根除率[29]。
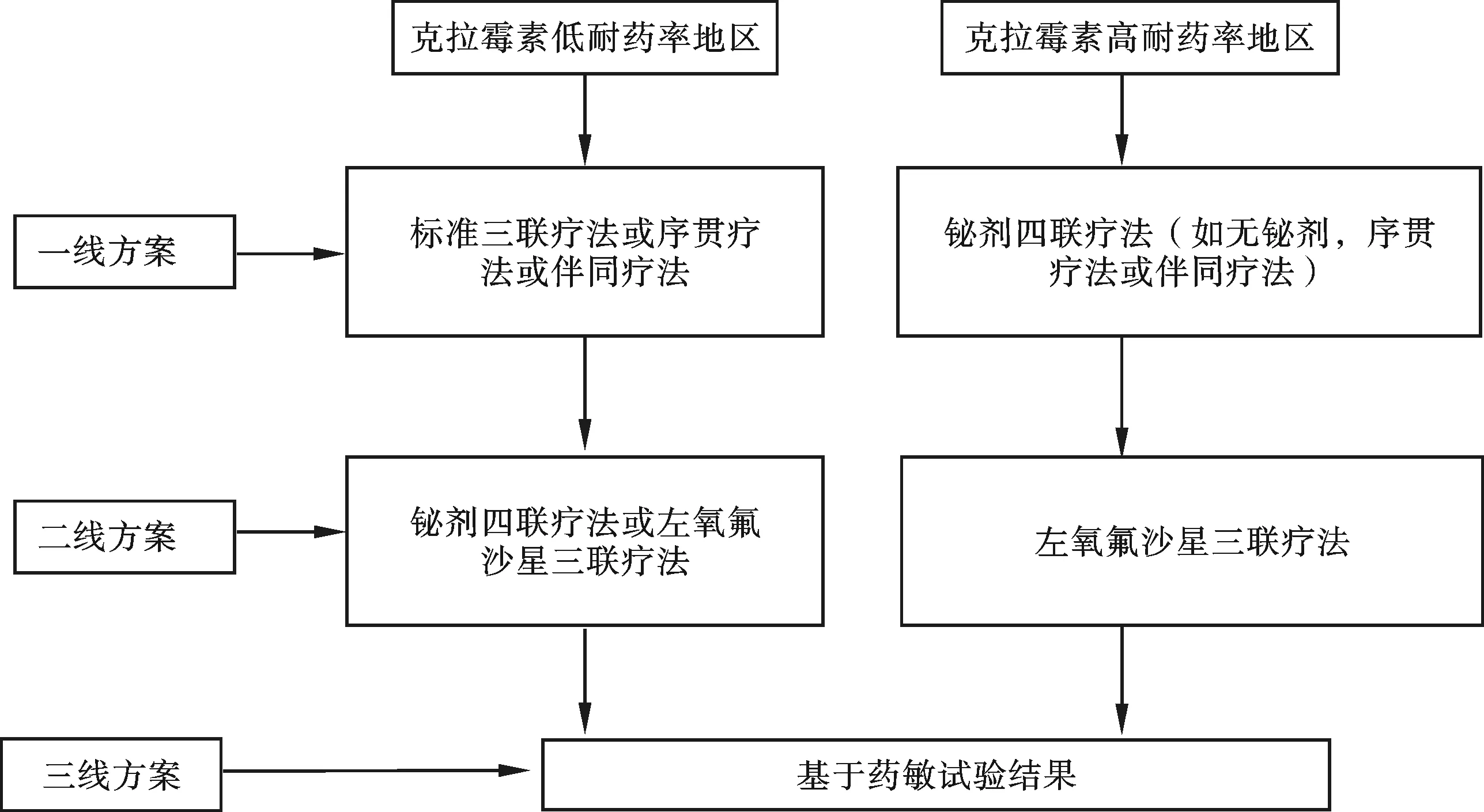
图1 Maastricht-Ⅳ共识推荐的根除Hp的一线、二线和三线治疗方案
此外,益生菌作为Hp根治方案的辅助药物得到关注。但Maastricht-Ⅳ共识仅指出服用微生态制剂可以减轻根除治疗的不良反应,目前还不能确定是否提高根除率。微生态制剂儿科应用专家共识指出,微生态制剂联合抗Hp三联或四联疗法,能够提高成人患者Hp的根除率并减少不良反应,儿童患者可以试用[30]。但在Hp根治中选择应用何种益生菌及其剂量、疗程以及是否能提高根除率,还需要进一步研究明确。
[1] Figura N,Franceschi F,Santucci A,et al.Extragastric manifestations of Helicobacter pylori infection[J].Helicobacter,2010,15 Suppl 1:60-68.
[2] Alazmi WM,Siddique I,Alateeqi N,et al.Prevalence of Helicobacter pylori infection among new outpatients with dyspepsia in Kuwait[J].BMC Gastroenterol,2010,10:14.
[3] 张万岱,胡伏莲,萧树东,等.中国自然人群幽门螺杆菌感染的流行病学调查[J].现代消化及介入诊疗,2010,15(5):265-270.
[4] Muhammad JS,Zaidi SF,Sugiyama T.Epidemiological ins and outs of helicobacter pylori: a review[J].J Pak Med Assoc,2012,62(9):955-959.
[5] Ford AC,Axon AT.Epidemiology of Helicobacter pylori infection and public health implications[J].Helicobacter,2010,15 Suppl 1:1-6.
[6] 王凯娟,王润田.中国幽门螺杆菌感染流行病学Meta分析[J].中华流行病学杂志,2003,24(6):443-446.
[7] 张雪娇,黄彦红,杨柳,等.沈阳市学龄前儿童幽门螺杆菌感染的流行病学调查[J].中国儿童保健杂志,2014,22(4):408-411.
[8] Goodman KJ,Correa P,Tenganá Aux HJ,et al.Helicobacter pylori infection in the Colombian Andes:a population-based study of transmission pathways[J].Am J Epidemiol,1996,144(3):290-299.
[9] 金菊花,陶然.健康儿童幽门螺杆菌感染现状的调查[J].中华医院感染学杂志,2013,23(13):3188-3189.
[10] Mourad-Baars P,Hussey S,Jones NL.Helicobacter pylori infection and childhood[J].Helicobacter,2010,15 Suppl 1:53-59.
[11] Jafri W,Yakoob J,Abid S,et al.Helicobacter pylori infection in children:population-based age-specific prevalence and risk factors in adeveloping country[J].Acta Paediatr,2010,99(2):279-282.
[12] 王吉耀,廖二元,胡品津.内科学[M].北京:人民卫生出版社,2003:412-416,431-436.
[13] Tam YH,Lee KH,To KF,et al.Helicobacter pylori-positive versus Helicobacter pylori-negative idiopathic peptic ulcers in children with theirlong-term outcomes[J].J Pediatr Gastroenterol Nutr,2009,48(3):299-305.
[14] Czkwianianc E,Stawerska R,Hilczer M.The influence of Helicobacter pylori infection on total ghrelin and IGF-I secretion seen in children with short stature[J].Gastroenterology,2011,140(5):S686.
[15] 叶国钦.幽门螺杆菌感染与神经系统疾病研究进展[J].中华医学杂志,2013,93(38):3082-3085.
[16] 陈洁.儿童幽门螺杆菌感染的诊断和治疗[J].胃肠病学,2007,12(9):575-578.
[17] 刘文忠,谢勇,成虹,等.第四次全国幽门螺杆菌感染处理共识报告[J].胃肠病学,2012,17(10):618-625.
[18] Yuan W,Li Yumin,Yang Kehu,et al.Iron deficiency anemia in Helicobacter pylori infection:meta-analysis of randomized controlled trials[J].Scand J Gastroenterol,2010,45(6):665-676.
[19] Stasi R,Sarpatwari A,Segal JB,et al.Effects of eradication of Helicobacter pylori infection in patients with immune thrombocytopenic purpura:a systematic review[J].Blood,2009,113(6):1231-1240.
[20] Malfertheiner P,Megraud F,O'Morain CA,et al.Management of Helicobacter pylori infection——the Maastricht IV/ Florence Consensus Report[J].Gut,2012,61(5):646-664.
[21] 中华医学会消化病学分会幽门螺杆菌学组/全国幽门螺杆菌科研协作组,成虹,胡伏莲,等.中国幽门螺杆菌耐药状况以及耐药对治疗的影响——全国多中心临床研究[J].胃肠病学,2007,12(9):525-530.
[22] Song Z,Zhou L,Wang Y,et al.A Study to explore Hp antibiotic resistance and efficacy of eradication therapy in China[J].Helicobacter,2011,16(suppl 1):117-118.
[23] Yan X,Zhou L,Song Z,et al.Sequential therapy for Helicobacter pylori eradication in adults compared with triple therapy in china:a multiplecenter,prospective,randomized,controlled trial(abstract)[J].Helicobacter,2011,16(Suppl 1):87.
[24] Ford AC,Malfertheiner P,Giguere M,et al.Adverse events with bismuth salts for Helicobacter pylori eradication:systematic review and meta-analysis[J].World J Gastroenterol,2008,14(48):7361-7370.
[25] Gatta L,Vakil N,Leandro G,et al.Sequential therapy or triple therapy for Helicobacter pylori infection:systematic review and meta-analysis of randomized controlled trials in adults and children[J].Am J Gastroenterol,2009,104(12):3069-3079.
[26] Koletzko S,Jones NL,Goodman KJ,et al.Evidence-based guidelines from ESPGHAN and NASPGHAN for Helicobacter pylori infection in children[J].J Pediatr Gastroenterol Nutr,2011,53(2):230-243.
[27] Hunfeld NG,Touw DJ,Mathot RA,et al.A comparison of the acid-inhibitory effects of esomeprazole and rabeprazole in relation to pharmacokineticsand CYP2C19 polymorphism[J].Aliment Pharmacol Ther,2012,35(7):810-818.
[28] Arenz T,Antos D,Rüssmann H,et al.Esomeprazole-based 1-week triple therapy directed by susceptibility testing for eradication of Helicobacterpylori infection in children[J].J Pediatr Gastroenterol Nutr,2006,43(2):180-184.
[29] 中华医学会消化病学分会,幽门螺杆菌学组/幽门螺杆菌科研协作组.第三次全国幽门螺杆菌感染若干问题共识报告(2007年8月庐山)[J].胃肠病学,2008,13(1):42-46.
[30] 郑跃杰,黄志华,刘作义,等.微生态制剂儿科应用专家共识(2010年10月)[J].中国实用儿科杂志,2011,26(1):20-23.
(收稿日期:2014-08-29)
