手助腹腔镜与开腹手术在低位直肠癌治疗中的应用
2014-03-17郭景泉朱锡元邹武军吴莺燕
郭景泉,朱锡元,邹武军,吴莺燕
手助腹腔镜与开腹手术在低位直肠癌治疗中的应用
郭景泉,朱锡元,邹武军,吴莺燕
目的:比较腹腔镜与开腹手术行低位直肠癌根治术的近期疗效。方法:回顾性分析腹腔镜与开腹手术治疗低位直肠癌患者的临床资料,其中腹腔镜组51例,开腹组48例,比较两组资料在手术时间、术中出血量、肠系膜淋巴结清扫个数、肠道功能恢复时间(记排气时间)、留置导尿时间、进流食时间、术后住院时间、术后并发症发生率之间的差异。结果:腹腔镜与开腹组相比,术中出血量[(61.0±15.0)mL vs(135.8±13.9)mL,P<0.01]、肠道功能恢复时间[(2.0±0.7)d vs(3.0± 0.7)d,P<0.01]、留置导尿时间[(3.5±1.0)d vs(5.9±1.2)d,P<0.01]、进流食时间[(3.0±0.9)d vs(4.3±0.9)d,P<0.01]、住院天数[(8.0±1.3)d vs(10.1±1.8)d,P<0.01]、并发症发生率(7.8%vs 25%,P<0.025),腹腔镜组均少于开腹组。手术时间[(167.1±26.9)min vs(138.6±17.7)min,P<0.01]及住院费用[(3.3±0.5)万元vs(2.6±0.4)万元,P<0.01],腹腔镜组多于开腹组。两组在淋巴结清扫数目上差别无统计学意义[(14.1±1.6)vs(14.3±1.9),P=0.586]。结论:腹腔镜下低位直肠癌根治术近期疗效优于开腹组。
低位直肠癌;全直肠系膜切除术;腹腔镜;手术方式
Jacob等首先于1990年开展了腹腔镜结直肠手术,目前已日臻成熟与完善。由于低位直肠癌解剖位置特殊,且涉及保肛问题,手术难度大,对术者技术要求高,故成为关注的焦点之一,也有部分外科医师对低位直肠癌行腹腔镜手术存有疑虑。我院2009年1月—2012年12月99例低位直肠癌患者行腹腔镜与开腹手术治疗,现就近期疗效进行回顾性分析。
1 资料与方法
1.1 临床资料 全组共99例,男58例,女41例;经纤维结肠镜确诊,CT检查确定肿瘤位置及转移情况,肿瘤下缘距齿状线≤7 cm。手术方式根据患者意愿而非随机选择,其中行腹腔镜低位直肠癌根治术(腔镜组)51例,开腹手术低位直肠癌根治术(开腹组)48例。遵循全直肠系膜切除术(TME)原则,分别接受骶前切除术(Dixon术)或腹会阴联合手术(Miles术)。二组一般资料比较无统计学差异(P>0.05),有可比性,见表1。
表1 腹腔镜组与开腹组患者一般资料比较(n,±s)
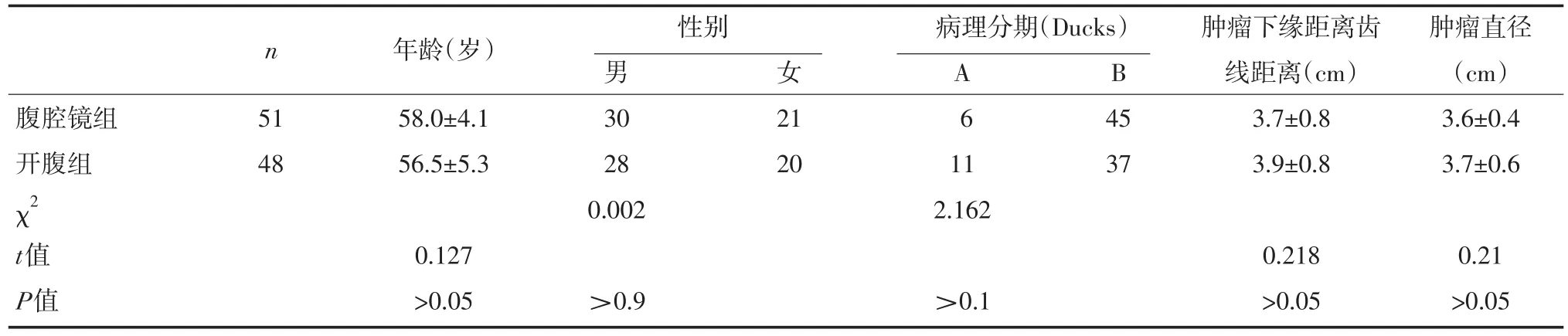
表1 腹腔镜组与开腹组患者一般资料比较(n,±s)
n 性别 病理分期(Ducks)B男30 28 0.002 51 48腹腔镜组开腹组χ2 t值P值年龄(岁)58.0±4.1 56.5±5.3女21 20 A61 1 45 37肿瘤下缘距离齿线距离(cm)3.7±0.8 3.9±0.8肿瘤直径(cm)3.6±0.4 3.7±0.6 2.162 0.127>0.05>0.9>0.1 0.218>0.05 0.21>0.05
1.2 病例选择标准 纳入标准:⑴确诊为直肠腺癌;⑵诊断Dukes A、B期低位直肠癌(肿瘤下缘距齿状线≤7 cm);⑶无严重心、肺等内科疾病,能耐受手术;⑷未接受辅助放、化疗。排除标准:⑴术前有远处转移;⑵术前急性肠梗阻;⑶有腹部手术史者;⑷伴有严重内科疾病,不能耐受手术。
1.3 手术方法 两组术前准备相同,术中遵循TME及无瘤操作原则。
腔镜手术:取头低足高截石位。气腹压设为12~14 mmHg(1 mmHg=0.133 kPa)。脐部置10 mm观察孔1个,耻骨联合上方右侧置10 mm主操作孔、左中上腹部及右中腹部分别置5 mm辅助操作孔2个。先常规探查腹腔,明确肿瘤无转移、种植等情况。首先确认输尿管走行,超声刀游离乙状结肠及降结肠,显露出左侧输尿管。用抓钳向左上提起乙状结肠上部系膜,解剖肠系膜下血管,清扫血管周围脂肪及淋巴结,根部切断肠系膜下血管。打开直肠前方的腹膜返折,直视下沿盆筋膜脏壁两层之间的疏松结缔组织间隙用超声刀锐性分离,保留直肠系膜光滑外表面的完整性,避免损伤盆筋膜壁层和盆壁植物神经丛。在分离直肠下段时,助手从肛门或阴道内伸入一根手指指引,探知分离平面,后方沿骶前间隙到达尾骨尖下方。超声刀切开直肠骶骨筋膜、肛尾韧带,于远端肛尾附着处切断直肠系膜。行Dixon术40例:在距肿瘤下缘5 cm处将直肠系膜裸化,在距肿瘤下缘3.5 cm处用切割缝合器离断肠管。于左下腹做一长约4 cm小切口,取出肠管,距肿瘤上缘10~15 cm处离断乙状结肠。近端结肠置入吻合器钉座,予荷包钳缝合后还纳入腹腔。重新建立气腹,在腹腔镜下行直肠低位吻合。行Miles术11例:在游离直肠后于左下腹将辅助孔扩大至3~4 cm类圆形切口,取出肠管,距肿瘤上缘10~15 cm处离断乙状结肠,移出标本,肛侧断端还纳入腹腔,经会阴部手术取出。近侧断端行永久性乙状结肠单腔造口。
开腹组:手术同传统直肠癌根治术,行Dixon术35例或Miles术13例。
1.4 观察指标 观察两组资料在手术时间、术中出血量、肠系膜淋巴结清扫个数、肠道功能恢复时间(排气时间)、留置导尿时间、进流食时间、术后住院时间、术后并发症发生率及住院费用之间的差异。
1.5 统计学处理 使用SPSS 13.0软件,计量资料采用t检验,计数资料采用χ2检验。P<0.05认为差异有统计学意义。
2 结果
2.1 手术情况 保肛手术标本要求切除肿瘤下切缘2 cm以上,切缘阴性。腹腔镜组保肛率 78.4% (40/51),开腹组的保肛率 73%(35/48),(P>0.05)。无死亡病例,腹腔镜组术中出血量少于开腹组,术后排气时间、留置导尿时间、进流食时间、术后胃肠道功能恢复时间、住院天数均短于开腹组(P<0.01)。腹腔镜组手术时间及住院费用较开腹组明显增加(P<0.05)。两组在淋巴结清扫数目上差别无统计学意义(P>0.05)。详见表2。
表2 两组患者相关手术及术后指标比较(n,±s)

表2 两组患者相关手术及术后指标比较(n,±s)
指标手术时间(min)术中出血量(mL)排气时间(d)留置尿管时间(d)进食流质时间(d)术后住院时间(d)住院费用(万元)清扫淋巴结数目(个)腹腔镜组(n=51) 167.1±26.9 61.0±15.0 2.0±0.7 3.5±1.0 3.0±0.9 8.0±1.3 3.3±0.5 14.1±1.6开腹组(n=48) 138.6±17.7 135.8±13.9 3.0±0.7 5.9±1.2 4.3±0.9 10.1±1.8 2.6±0.4 14.3±1.9
2.2 并发症 腔镜组:输尿管损伤1例,肺部感染1例,吻合口瘘1例,吻合口出血1例。(2)开腹组:切口感染4例,肺部感染1例,吻合口出血1例,阴道损伤1例,肠梗阻5例,见表3。
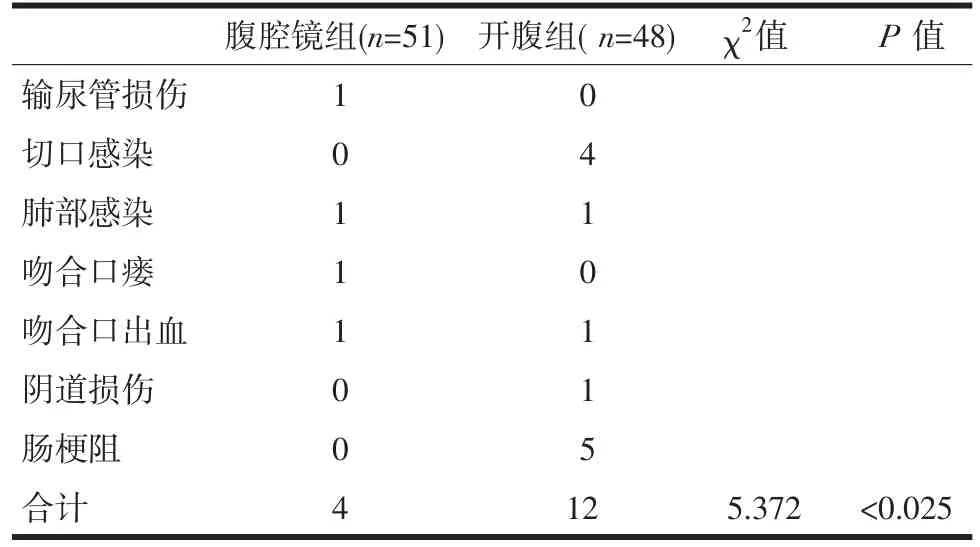
表3 两组患者手术后并发症的发生情况比较(n)
3 讨论
直肠癌行腹腔镜手术已经越来越成熟,手术规范化成都越来越高。低位直肠癌手术难度较大,在腹腔镜下行低位直肠癌手术根治术要求更高[1]。通过腹腔镜手术达到甚至超过开腹手术的根治效果,疗效确切,并发症少,提高保肛率等问题一直是探索的重点。
腹腔镜低位直肠癌根治术具有创伤小、术后肠道功能恢复快、进食早、伤口疼痛轻等优点。手术凭借器械施术,能通过腹腔镜近距离观察并放大局部手术视野,超声刀锐性解剖的优势,能更完整的切除直肠系膜,使之形成一个光滑不间断的完整标本。一方面减少了术中的出血,另一方面避免了传统手术钝性剥离造成的直肠周围组织残留,以及对癌灶挤压、牵拉导致的癌细胞脱落而引起种植转移等影响手术疗效的不利因素。同时通过放大作用,减少了对骶前及盆神经的损伤。众所周知,术后复发率与5年生存率是评价肿瘤根治术质量的重要指标。根美国包含48个中心的863例结肠癌病例的多中心随机对照试验得出结论(COST试验),腹腔镜结肠癌手术与开腹手术5年总生存与无瘤生存率无明显差异[2-3]。通过临床资料统计分析我们发现,腹腔镜组与开腹组手术清扫淋巴结数目差别无统计学意义(P>0.05),腹腔镜下主淋巴结清扫数量与文献报道一致[4]。提示腹腔镜低位直肠癌根治术与开腹手术在清除肠系膜根部淋巴结中具有同样的效果,其可行性和安全性已得到越来越多临床医师及患者的接受。在腹腔镜技术的辅助下,达到根治的效果并最大程度下进行保肛,具有推广价值。Staudacher等[5]在2010年对直肠癌腹腔镜手术的文献进行综述认为,腹腔镜与开腹直肠癌手术比较,腹腔镜手术短期效果较好,手术并发症低,局部复发率无明显变化,两种手术方式无病生存率相近。腹腔镜低位直肠癌根治手术由于腹腔干扰小,利于胃肠功能恢复,同时其手术创伤小,术后疼痛轻,患者术后下床活动早,术后康复加快,明显缩短住院时间[6]。我们研究比较腹腔组与开腹组行低位直肠癌根治手术的疗效,腹腔镜组术中出血量少,术后排气时间、进食流质时间、留置尿管时间、住院时间均小于开腹组,体现了微创的观念,与文献报道相仿。
一项前瞻性随机大型临床对照研究结果显示[7],腹腔镜手术与开腹手术术中、术后并发症的发生率总体无明显差异,但个别术后并发症腹腔镜组低于开腹组,有统计学差异。本文结果表明,腹腔镜组总并发症发生率较低(4/51<12/48),且具有统计学意义(P<0.05)。分析原因可能与腹腔镜组手术切口较小、腹腔干扰小及可以早期下床活动有关。开腹手术肠梗阻发生率较多,都为不全性肠梗阻,经保守治疗好转,切口感染发生率高,经换药后好转。但腹腔镜手术也有高碳酸血症、穿刺并发的血管和胃肠道损伤、皮下气肿、气体栓塞等[8]腹腔镜特有的并发症,应引起充分重视。
[1]池畔.腹腔镜低位直肠癌根治术[J].中国实用外科杂志,2011,31(9):867-870.
[2]Kim SH,Lim SB,Ha YH,et al.Laparoscopic-assisted combined colon and liver resection for primary colorectal cancer with synchronous liver metastases:initial experience[J].World J Surg, 2008,32(12):2701-2706.
[3]Bonjer HJ,Hop WC,Nelson H,et al.Laparoscopically assisted vs open colectomy for colon cancer:a meta-analysis[J].Arch Surg, 2007,142(3):298-303.
[4]周少波,刘勤,龚连生.腹腔镜低位直肠癌保肛手术与传统开腹手术的疗效对比分析[J].中国内镜杂志,2011,17(7):695-698.
[5]Staudacher C,Vignali A.Laparoscopic surgery for rectal cancer:The state of the art[J].World J Gastrointest Surg,2010,2(9):275-282.
[6]李军,彭小妮,崔海宁.腹腔镜下低位直肠癌根治术的分析[J].中国普通外科杂志,2012,21(9):1178-1180.
[7]Guilloup J,Quirkep T,Thorpeh P,et al.Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer(MRC CLASICC trial):multicentre,randomized controlled trial[J].Lancet,2005,365(9472):1718-1726.
[8]王永鹏,张庆彤,闫晓,等.腹腔镜结直肠癌手术持镜医师的操作技巧和体会[J].中国微创外科杂志,2011,11(8):751-753.
(收稿:2013-09-10 修回:2014-01-26)
(责任编辑 马东旺)
Comparative Study of Recent Curative Effect on Laparoscopic and Open Resection for Low Rectal Can-cer
Guo Jingquan,Zhu Xiyuan,Zou Wujun,et al.Department of Anal and Intestinal Surgery,LishuiPeople’s Hospital of Zhejiang Province,Lishui(323000),China
Objective To compare the recent curative effect of laparoscopy and open surgery for low rectal cancer.MethodsRetrospective analysis on the clinical data of laparoscopy and open surgery for low rectal cancer in our hospital between January 2009 and December 2012.Laparoscopic group have 51 cases,48 cases are in the open group.Peri-operative indexes and results of postoperative follow-up were compared between the two groups. The data of the two groups were compared in the operation time,intraoperative blood loss,number of removed mesenteric lymph nodes,the intestinal function recovery time(Record the fart time),urinary retention time,eating flow food time,postoperative hospitalization time,and the difference between the incidence of postoperative complications.ResultsAs compared to the open surgery group,the laparoscopy group had significantly less blood loss[(61.0±15.0)mL VS(135.8±13.9)mL,P<0.01],shorter gastrointestinal recovery time [(2.0±0.7)d VS(3.0±0.7)d,P<0.01],shorter urinary retention time[(3.5±1.0)d VS(5.9±1.2)d,P<0.01], shorter eating flow food time[(3.0±0.9)d VS(4.3±0.9)d,P<0.01],shorter hospitalization time[(8.0±1.3)d VS(10.1±1.8)d,P<0.01],longer operative time[(167.1±26.9)min VS(138.6±17.7)min,P<0.01],higher hospitalization cost[(3.3±0.5)VS(2.6±0.4)the thousand yuan,P<0.01].The incidence of complications of laparoscopy group was lower than open surgery group(7.8%vs 25%,P< 0.05).No significant difference existed in the number of resected lymph notes between the two groups(14.1±1.6 vs14.3±1.9,P=0.586).ConclusionLaparoscopy for low rectal cancer has more advantages than open surgery in the recent curative effect.
Low rectal cancer;total mesorectal excision(TME);laparoscopic surgery;surgical treatment
R735.3+7
A
1007-6948(2014)03-0240-03
10.3969/j.issn.1007-6948.2014.03.005
浙江省丽水市人民医院肛肠外科(丽水 323000)
郭景泉;E-mail:feiwuzhong@126.com
