微囊型脑膜瘤与非典型性脑膜瘤影像学对比研究
2014-03-16岳松虹YUESonghong
岳松虹 YUE Songhong
魏晋艳 WEI Jinyan
周俊林 ZHOU Junlin
李文一 LI Wenyi
微囊型脑膜瘤与非典型性脑膜瘤影像学对比研究
岳松虹 YUE Songhong
魏晋艳 WEI Jinyan
周俊林 ZHOU Junlin
李文一 LI Wenyi
目的对比分析微囊型脑膜瘤(WHO I级)与非典型性脑膜瘤(WHO II级)的影像征象,提高对两者的鉴别诊断水平。资料与方法收集经手术病理证实的13例微囊型脑膜瘤与28例非典型性脑膜瘤的临床及影像学资料,对两种病理亚型脑膜瘤的分叶状、肿瘤囊变、强化均匀性、瘤周水肿、瘤脑界面、脑膜尾征、邻近颅骨改变征象进行回顾性分析。结果 13例微囊型脑膜瘤与28例非典型性脑膜瘤相比,分叶状(χ2=6.034,P<0.05)、肿瘤囊变(χ2=9.784,P<0.01)、瘤周水肿程度(χ2=7.336,P<0.01)、瘤脑界面(χ2=11.490,P<0.01)、邻近骨质改变(χ2=10.134,P<0.01)5项影像学征象差异有统计学意义;强化均匀性、脑膜尾征差异无统计学意义(χ2=2.259、0.196,P>0.05)。结论微囊型脑膜瘤与非典型性脑膜瘤在肿瘤分叶状、肿瘤囊变、瘤周水肿程度、瘤脑界面、邻近骨质改变方面存在差异,能为两种病理亚型脑膜瘤的鉴别诊断提供参考。
脑膜瘤;微囊型脑膜瘤;非典型性脑膜瘤;磁共振成像;病理学,外科;诊断,鉴别
2007版WHO中枢神经系统肿瘤病理分型将脑膜瘤分为15个亚型[1,2],其中微囊型及非典型性脑膜瘤较少见,两者影像学存在交叉,但生物学行为不同,因而术前通过影像学征象对两者做出正确诊断,将对选择手术方法和制订治疗计划具有重要意义。本文收集经手术病理证实的微囊型脑膜瘤13例和非典型性脑膜瘤28例,分析其MRI影像特点及与临床病理的相关性,以提高这两种病理类型脑膜瘤的影像鉴别诊断水平,为临床提供更准确的影像信息。
1 资料与方法
1.1 研究对象 回顾性分析兰州大学第二医院2011-09~2013-09经手术病理证实的13例微囊型脑膜瘤及28例非典型性脑膜瘤患者的临床及影像学资料。13例微囊型脑膜瘤中,男8例,女5例;年龄12~76岁,平均(47.3±18.4)岁;28例非典型脑膜瘤中,男15例,女13例;年龄15~67岁,平均(48.3±14.1)岁。临床症状以头痛、头晕为主,其中伴有恶心、呕吐21例,伴有肢体运动功能障碍8例,伴有癫痫样发作4例,一侧或两侧视物模糊5例,视力减退6例。
1.2 仪器与方法 采用Siemens Verio 3.0 T超导MRI扫描仪,患者取仰卧位,固定头部,行头颅MRI平扫及增强扫描,T1WI:TR 250 ms,TE 2.48 ms,层厚5 mm,层间隔1 mm,视野22 cm×22 cm,矩阵256×256。T2WI:TR 4000 ms,TE 96 ms,回波链长度8,回波间隔时间10 ms,激励次数2,层厚5 mm,层间隔1 mm,视野 22 cm ×22 cm;矩阵256×256。增强扫描静脉团注钆喷酸葡胺注射液(Gd-DTPA,德国拜耳先灵公司)0.1 mmol/kg,流速3.0 ml/s。
1.3 图像分析 所有图像经2名主治医师以上影像诊断医师采用盲法读片2次并达成一致意见,以肿瘤呈分叶状、肿瘤囊变、增强不均匀、瘤周水肿、脑膜尾征、瘤脑界面及邻近骨质改变7项影像表现量化赋值,有或是赋值为1,无或否赋值为0。
1.4 病理检查 术后两组病例标本经4%缓冲甲醛溶液固定,石蜡包埋,切取3.0~4.0 μm厚石蜡切片,进行HE染色。
1.5 统计学方法 采用SPSS 17.0软件,计数资料组间比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 肿瘤大小及形态 本组13例微囊型脑膜瘤中,单发病灶12例,多发病灶1例,肿瘤最小径3.6 cm,最大径6.4 cm,平均5.7 cm,呈圆形或类圆形。28例非典型性脑膜瘤均为单发病灶,肿瘤最小径2.3 cm,最大径6.8 cm,平均4.7 cm,呈分叶状18例。
2.2 肿瘤部位 本组13例微囊型脑膜瘤中,位于额叶6例,颞叶2例,顶叶大脑镰旁3例,右侧桥脑小脑角区2例。28例非典型性脑膜瘤位于大脑额颞部7例,鞍旁3例,镰旁7例,矢状窦旁3例,小脑幕3例,桥小脑角区2例,后颅窝3例。
2.3 影像表现 本组13例微囊型脑膜瘤,4例肿瘤T1WI呈低信号(图1A),T2WI明显高信号(图1B),增强扫描后病变呈明显强化,内部可见散在片状低信号未强化区(图1C);9例肿瘤T1WI呈不均匀等、低信号,平扫T2WI呈不均匀略高信号;增强扫描后病变呈明显不均匀强化,内部可见囊变坏死未强化。28例非典型性脑膜瘤中,20例肿瘤T1WI呈不均匀等、低信号(图2A),T2WI呈不均匀混杂略高信号(图2B),增强扫描呈不均匀强化,其内可见不强化的坏死囊变区(图2C);8例肿瘤T1WI呈均匀等、低信号,T2WI呈均匀略高信号,增强扫描呈明显均匀强化。
2.4 病理结果 镜下见微囊型脑膜瘤肿瘤细胞较长呈纺锤体形、胞突长,可见多形细胞,背景结构疏松呈黏液状,可见许多囊状结构(图1D);Ki-67指数<5%(图1E)。非典型性脑膜瘤肿瘤细胞密集,胞体小,细胞核较大,核仁明显;无典型的同心圆旋涡状结构,局部可见地图样坏死;细胞核有异形,核分裂象大于或等于4个/10 HPF;Ki-67指数<25%(图2D~F)。
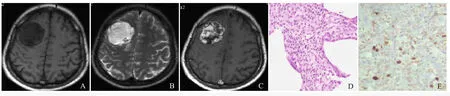
图1 女,43岁,微囊型脑膜瘤。T1WI横断面扫描示右额部类圆形低信号,边界清晰(A);T2WI横断面扫描呈较均匀高信号,其内可见斑片状等信号(B);MRI增强扫描呈不均匀明显强化,内部可见不规则低信号影(C);病理镜下见肿瘤细胞较长呈纺锤体形、胞突长,可见多形细胞,背景结构疏松呈黏液状,可见许多囊状结构(HE,×100,D);免疫组化染色Ki-67阳性细胞数<5%(×400,E)
2.5 MRI征象单因素分析结果 13例微囊型脑膜瘤与28例非典型性脑膜瘤相比,分叶状(χ2=6.034,P<0.05)、肿瘤囊变(χ2=9.784,P<0.01)、瘤周水肿程度(χ2=7.336,P<0.01)、瘤脑界面(χ2=11.490,P<0.01)、邻近骨质改变(χ2=10.134,P<0.01)5项影像学征象差异有统计学意义,其中非典型性脑膜瘤中肿瘤形态呈分叶状较多见,瘤周水肿程度较重,瘤脑界面较模糊,邻近骨质破坏较明显;而微囊型脑膜瘤中囊性改变更为明显。增强均匀性及脑膜尾征差异均无统计学意义(χ2=2.259、0.196,P>0.05)。见表1。
3 讨论
脑膜瘤是颅内非神经上皮组织起源中最常见的肿瘤,其年发病率为4.4/10万。2007年WHO中枢神经系统肿瘤分类中脑膜瘤共分为3级,WHO I级为良性脑膜瘤,WHO III级为恶性,WHO II级介于I级与III级之间,具有潜在恶性。WHO II级非典型性脑膜瘤由于生长方式特殊,影像表现多样,与WHO I级微囊型脑膜瘤部分影像表现有重叠,鉴别困难,因此对比分析两者的影像学征象,可能有利于I、II级脑膜瘤的鉴别诊断[3],对临床具有重要意义。

表1 微囊型脑膜瘤组与非典型性脑膜瘤组的影像征象单因素分析(例)

图2 男,53岁,非典型性脑膜瘤。T1WI横断面扫描示右顶部囊实性占位,病灶边界清晰(A);T2WI横断面扫描病灶内可见放射样分布的短T1短T2信号影,肿物周围可见水肿带(B);MRI增强冠状面示实性部分呈明显不均匀强化,呈放射状,邻近脑膜亦见强化(C);病理镜下见瘤细胞增生密集,大小较一致,细胞边界不清,胞质呈嗜酸性,核圆形,核浆比增大,核分裂象>4/10 HPF(HE,×400,D);免疫组化染色Ki-67阳性细胞数为<25%(×400,E);EMA染色胞质阳性(×400,F)
3.1 肿瘤形态呈分叶状 本组分叶状病灶在非典型性脑膜瘤中所占的比例(64%,18/28)高于微囊型脑膜瘤(23%,3/13)。肿瘤分叶状生长可能是增生活跃造成肿瘤内增殖细胞向各个方向生长,并受到各个方向的阻力不同,最终导致肿瘤形态不规则、呈分叶状改变[4]。根据WHO分类诊断标准[5],非典型性脑膜瘤镜下核分裂象易见,平均≥4个/10 HPF,Ki-67表达<25%;微囊型脑膜瘤镜下无核分裂象,Ki-67表达<5%,由此表明非典型性脑膜瘤肿瘤细胞的有丝分裂及增殖活性较囊性脑膜瘤活跃,生长更迅速、更旺盛,且不同方向的增殖速度不一,故更易见分叶征象。
3.2 肿瘤囊变 在微囊型脑膜瘤中肿瘤囊变所占的比例(85%,11/13)高于非典型性脑膜瘤(68%,19/28),表明肿瘤中的囊性改变在两者间有差异,微囊型脑膜瘤囊变更明显。镜下微囊型脑膜瘤均可见肿瘤细胞胞质伸出指状突起相互交织构成大量细胞外腔隙,即微囊[6],这种囊腔的形成可能与肿瘤将脑脊液局限性包裹、肿瘤瘤体变性、瘤体内低蛋白液体渗出有关[7];肿瘤细胞排列疏松、间质丰富、有大量空泡形成,可见大量黏液瘤样变及微囊形成,部分微囊可相互融合成小囊或是大囊,并且囊性区边界清晰、有一定的张力。非典型性脑膜瘤亦可见到囊变,是由其生物学行为所决定的,此类肿瘤生长迅速,其细胞增殖活性旺盛,容易造成肿瘤中央缺血和坏死,继而液化形成囊腔,其囊性区边界模糊、多呈斑片状。两组病例的囊变存在本质的差别,并且其形态不同,此征象可以作为两者鉴别诊断的重要依据。
3.3 肿瘤增强后均匀性 本研究增强后不均匀强化在非典型性脑膜瘤及微囊型脑膜瘤间无差异。本组病例中微囊型脑膜瘤的强化方式中以显著均匀强化多见,这与Paek等[8]的报道相符。因其细胞间含有大量的微血管网,故肿瘤明显强化;而非典型性脑膜瘤主要以不均匀强化为主,肿瘤细胞生长迅速造成局部细胞成分不均匀,同时微囊变[9]、坏死或出血也会形成不均匀信号,增强后则会形成明显不均匀强化。虽然在本研究中两组增强后均匀性差异无统计学意义,但是由于两组不均匀强化形成的机制不同,故在实际临床工作中,其在鉴别诊断方面仍具有一定的指导意义。
3.4 瘤周水肿 本组中、重度水肿在非典型性脑膜瘤组中所占的比例(61%,17/28)高于微囊型脑膜瘤(15%,2/13),可能与非典型性脑膜瘤的生物学行为有关[10],对周围脑组织呈浸润性生长,使得肿瘤周围的蛛网膜和软脑膜连续性被破坏,从而引发严重的瘤周水肿。除此之外,非典型性脑膜瘤过快生长引起周围脑组织相对供血和供氧缺乏,从而导致一定程度的细胞毒性水肿[11]。Vignes等[12]研究脑膜瘤的病理类型与瘤周水肿的关系,结果表明不同WHO分级的肿瘤其水肿程度也有差异,恶性肿瘤较良性肿瘤的瘤周水肿程度更重。因此,中、重度水肿是鉴别这两种类型脑膜瘤的依据之一。
3.5 瘤脑界面 既往研究认为,MRI显示肿瘤与脑组织之间的1~3 mm环形窄带状长T1长T2信号影为瘤脑界面[13,14]。本组资料显示瘤脑界面模糊在非典型性脑膜瘤中所占的比例(79%,22/28)高于微囊型脑膜瘤(23%,3/13),这与文献报道一致[15],其原因可能与微囊型脑膜瘤肿瘤细胞分化较好、呈膨胀性生长有关[16],对周围组织呈推挤作用;而非典型性脑膜瘤肿瘤细胞分化较差,有一定的侵袭性,病理镜下瘤细胞异形性及核分裂象较多见,对周围组织呈浸润性破坏。
3.6 脑膜尾征 脑膜尾征是肿瘤直接侵犯邻近脑膜或肿瘤长期刺激邻近脑膜所致[17]。本研究发现此征象在两组间差异无统计学意义,与岳英杰等[15]的报道相符,但两组形态有所差异,微囊型脑膜瘤细长、光滑,而非典型性脑膜瘤多表现为短而粗的脑膜尾征,可能为肿瘤细胞侵犯邻近的硬脑膜所致。
3.7 邻近骨质改变 微囊型脑膜瘤出现邻近骨质改变通常表现为骨质变薄或骨质增生硬化,而非典型脑膜瘤常引起不同程度的骨质破坏,这与其病理学表现、组织行为学特点密切相关。
总之,非典型性脑膜瘤肿瘤组织的MRI征象在分叶征、瘤周水肿、瘤脑界面及颅骨改变等方面较微囊型脑膜瘤明显,但在囊性变方面微囊型脑膜瘤占据了主导,并且其形态不一,故以上征象在鉴别两种病理亚型的脑膜瘤中具有一定的价值。
[1] 李青, 徐庆中, 主译. 中枢神经系统肿瘤WHO分类. 2011: 278
[2] Louis DN, Ohgaki H, Wiestler OD, et al. The 2007 WHO classification of tumours of the central nervous system. Acta Neuropathol, 2007, 114(2): 97-109.
[3] 张健, 费昶, 衡雪源, 等. 脑膜瘤级别及其临床特点. 中华神经外科杂志, 2011, 27(12): 1244-1246.
[4] Joung HL. Meningiomas: diagnosis, treatment, and outcome. Springer, 2009, 23(6): 48-49.
[5] 潘传敬, 刘宽宇, 陈志远. 非典型性脑膜瘤的临床病理学.临床与实验病理学杂志, 2003, 19(6): 583-586.
[6] 关长群, 周怀伟, 薛洪利, 等. 微囊型脑膜瘤的CT、MRl表现(附15例分析). 中国医学影像学杂志, 2000, 8(1): 62-63.
[7] 李坤成, 张念察. 比较神经影像学. 北京: 科学技术文献出版社, 2002: 337.
[8] Paek SH, Kim SH, Chang KH, et al. Microcystic meningiomas: radiological haracteristics of 16 cases. Acta Neurochir (Wien), 2005, 147(9): 965-972.
[9] Matsushima N, Maeda M, Takamura M, et al. MRI fndings of atypical meningioma with microcystic changes. J Neurooncol, 2007, 82(3): 319-321.
[10] 王骅, 刘莉, 尹波, 等. 脑膜瘤瘤周水肿与病理学分型之间的相关性研究. 中国临床神经科学, 2013, 21(3): 296-300.
[11] Simis A, Pires De Aguiar PH, Leite CC, et al. Peritumoral brain edema in benign meningiomas: correlation with clinical, radiologic, and surgical factors and possible role on recurrence. Surg Neurol, 2008, 70(5): 471-477.
[12] Vignes JR, Sesay M, Rezajooi K, et al. Peritumoral edema and prognosis in intracranial meningioma surgery. J Clin Neurosci, 2008, 15(7): 764-768.
[13] Oshino S, Kato A, Wakayama A, et al. Magnetoencephalographic analysis of cortical oscillatory activity in patients with brain tumors: synthetic aperture magnetometry (SAM) functional imaging of delta band activity. Neuroimage, 2007, 34(3): 957-964.
[14] 张祎年, 何宁, 周俊林, 等. MRI征象在恶性脑膜瘤术前诊断中的价值. 中国临床医学影像杂志, 2007, 18(11): 777-780.
[15] 岳英杰, 费昶, 张健, 等. WHOⅠ、Ⅱ、Ⅲ级脑膜瘤MRI表现的差异. 国际神经病学神经外科学杂志, 2012, 39(2): 138-142.
[16] 李玉, 闫英, 宋福林, 等. 微囊型脑膜瘤临床病理、超微结构和免疫组化研究. 中国癌症杂志, 2002, 12(6): 522-524.
[17] Qi ST, Liu Y, Pan J, et al. A radiopathological classification of dural tail sign of meningiomas. J Neurosurg, 2012, 117(4): 645-653.
(本文编辑 冯 婕)
Imaging of Microcystic Meningioma and Anaplastic Meningioma: A Comparative Study
PurposeTo analyze imaging features of microcystic meningioma (WHO grade I) and atypical meningioma (WHO grade II) for a better differential diagnosis.Materials and MethodsThe clinical and imaging data of 13 cases of microcystic meningioma and 28 cases of atypical meningioma confrmed surgically and pathologically were retrospectively studied in terms of MRI features such as lobulated sign, necrosis and cystic change, peritumoral edema, brain tumor interface, adjacent bone change, dural tail sign and homogenous enhancement.ResultsDifferences in lobulated sign (χ2=6.034, P<0.05), necrosis and cystic change (χ2=9.784, P<0.01), peritumoral edema (χ2=7.336, P<0.01), brain tumor interface (χ2=11.490, P<0.01) and adjacent bone change (χ2=10.134, P<0.01) between microcystic meningioma and atypical meningioma were statistically signifcant; differences in dural tail sign (χ2=0.196, P>0.05) and homogenous enhancement of the tumor (χ2=2.259, P>0.05) were not statistically signifcant.ConclusionThe MRI features such as lobulated sign, necrosis and cystic change, peritumoral edema, brain tumor interface and adjacent bone change are helpful in differential diagnosis of microcystic meningioma and atypical meningioma.
Meningioma; Microcystic meningioma; Anaplastic Meningioma; Magnetic resonance imaging; Pathology, surgical; Diagnosis, differential
兰州大学第二医院放射科 甘肃兰州 730030
周俊林
Department of Radiology, the Second Hospital of Lanzhou University, Lanzhou 730030,
China
Address Correspondence to: ZHOU Junlin E-mail: zjl601@163.com
甘肃省卫生行业科研计划项目(GSWST2012-01)。
R742.1;R445.2
2014-06-06
修回日期:2014-10-17
中国医学影像学杂志
2014年 第22卷 第12期:891-894
Chinese Journal of Medical Imaging 2014 Volume 22(12): 891-894
10.3969/j.issn.1005-5185.2014.12.003
